arterijska bifurkacija. Stenoza karotidnih arterija. Video: o karotidnoj stenozi - program "Živjeti zdravo"
Anatomija krvnih žila vrata i glave
PGS, lijevi CCA i RCA izlaze iz luka aorte. U razini desne sternoklavikularne artikulacije ASG se dijeli na desni CCA i RCA.
RCA leži u luku na kupoli pleure, prolazi između prednjeg i srednjeg skalenskog mišića, roni ispod ključne kosti u pazuh.
PKA podružnice:
- I segment do skalenskog mišića - vertebralna, štitnjača-cervikalna, unutarnja torakalna arterija;
- II segment u interskalenskom kanalu - kostocervikalni trup;
- Segment III na izlazu iz interskalenskog kanala je transverzalna arterija vrata.
Kliknite na slike za povećanje.
OSA prolazi iza sternokleidomastoidnog mišića. CCA nema ogranaka, na gornjem rubu tiroidne hrskavice dijeli se na ECA i ICA.
Proširenje bifurkacije (bulbus) sadrži kemo- i baroreceptore koji prilagođavaju rad disanja, srca i krvnih žila.

ECA počinje medijalno, zatim ide prema van od ICA; ima kratko prtljažnik; u blizini kuta donje čeljusti podijeljen je na osam grana.
Grane ECA: gornja štitnjača, lingvalna, facijalna, uzlazna faringealna, okcipitalna, stražnja aurikularna, maksilarna, površinska temporalna.
ICA je širi od ICA; diže se na vratu između ždrijela i EJV, ne daje grane; prolazi u lubanjsku šupljinu kroz kanal piramide temporalne kosti.
U lubanji su ogranci ICA oftalmički, prednji moždani, srednji moždani, stražnji vezivni; maksilarna arterija – srednja meningealna.

PA polazi od segmenta I RCA, penje se kroz foramenu transverzalnih nastavaka C6-C1 i ulazi u lubanju kroz foramen magnum.
PA obje strane spajaju se u glavnu arteriju na stražnjem rubu mosta; bazilarna arterija dijeli se na stražnje cerebralne arterije na prednjem rubu ponsa.
I segment od usta do C6; II segment u kanalu transverzalnih procesa C6-C2; III segment od C2 do ulaza u lubanju; IV segment prije ušća u glavnu arteriju.

ICA i PA tvore arterijski krug u bazi mozga uz pomoć prednje i stražnje komunikacijske arterije; češće je jedna od grana odsutna.

Ultrazvuk krvnih žila glave i vrata
Procjena cerebralnog protoka krvi uključuje brahiocefalne arterije na razini vrata i intrakranijalne žile mozga.
Koristi se konveksni ili sektorski senzor 3-5 MHz, kao i linearni senzor 7-18 MHz.
Položaj je ležeći na leđima, vrat je ispružen, glava lagano okrenuta u suprotnom smjeru. Prije studije potrebno je 5 minuta odmora.
Tri pristupa arterijama vrata: prednji - ispred sternokleidomastoidnog mišića, bočni - duž CM, stražnji - iza CM.
U B-modu i protoku boja, CCA se skenira do bifurkacije; iznad bifurkacije, ECA se ispituje kroz prednji pristup, ICA kroz lateralni pristup.
Konveksna ili sektorska sonda od 3-5 MHz ispituje tijek arterija koje izlaze iz luka aorte - PGS, RCA, CCA, ECA i ICA do ulaza u lubanju, kao i VA od usta do ulaza u lubanju. ..
Tijek krvnih žila je normalno pravocrtan, javlja se tortuoznost - C-, S-zavoji, petlja. Do 12 godina, kršenje tečaja može se smatrati rezervom duljine plovila, što je potrebno tijekom razdoblja intenzivnog rasta.
Linearni senzor 7-18 MHz istražuje stijenke arterija i Doppler spektar.
Debljina kompleksa intima-medija na ultrazvuku
Stijenka žile se ispituje linearnom sondom 7-18 MHz. Kada je ultrazvučna zraka usmjerena na 90°, maksimalna refleksija i kontrast slike.
IMT se sastoji od intime i medija vaskularnog zida. Adventicija se spaja s okolnim tkivima. Izmjerite IMT CCA i ICA 1 cm ispod i iznad bifurkacije.
Intimu predstavljaju endotel i subendotel; medija — pretežno elastična stroma u CCA, s izraženom mišićnom komponentom u ICA.
IMT se bolje vidi na udaljenoj stijenci - anehogena medija između hiperehogene intime i adventicije. Normalno 0,5-0,8 mm, u starijih osoba 1,0-1,1 mm.

U M-modu, promjer žile se mjeri između intime i adventicije u sistoli i dijastoli.

Duplex skeniranje krvnih žila vrata i glave
Procijenite distalni PGS, RCA, CCA u cijelosti, ICA od usta do ulaza u lubanju, ECA u početnom segmentu, PA u segmentima V1 i V2.
Za proučavanje PGS-a, senzor se postavlja u jugularni usjek, snop je usmjeren udesno. PGS se dijeli na desni RCA i OCA. Ušće lijevog CCA i RCA je preduboko da bi se vidjelo.
RCA segment I ispituje se iznad sternoklavikularnog zgloba, segment II - iznad ključne kosti, snop je usmjeren prema dolje, segment III - ispod ključne kosti.
Za proučavanje CCA senzor se postavlja duž vanjskog ili unutarnjeg ruba sternokleidomastoidnog mišića. OSA se procjenjuje od usta do bifurkacije.
Na dnu vrata medijalno od OSA štitnjača, prema van - unutarnja jugularna vena. Pod pritiskom senzora, VJV je komprimiran, ali OCA nije.

Od baze vrata pomaknite sondu prema gore do bifurkacije CCA, točke podjele na ECA i ICA. Ovdje je mali nastavak - luk.

Na bifurkaciji CCA, lukovica se širi, počinje golo deblo ICA i grananje ICA. Prva grana ECA je gornja tiroidna arterija.

Na razini bifurkacije, ICA je šira od ICA; nalazi se prema van i posteriorno od ECA, pomiče se gore prema unutra; nema grane na vratu.

U bulbu je laminarno strujanje duž glavne osi ICA crveno, a zona turbulentnog strujanja u blizini vanjske stijenke plavo.
Izvan bulbusa nalazi se živčani pleksus i karotidno tijelo. U rijetkim slučajevima dolazi do tumora karotidnog tijela.

Razlika između ECA i ICA: na razini bifurkacije u 95% slučajeva ECA je smještena medijalno; promjer HSA je manji; male grane pružaju se od NCA na vratu.

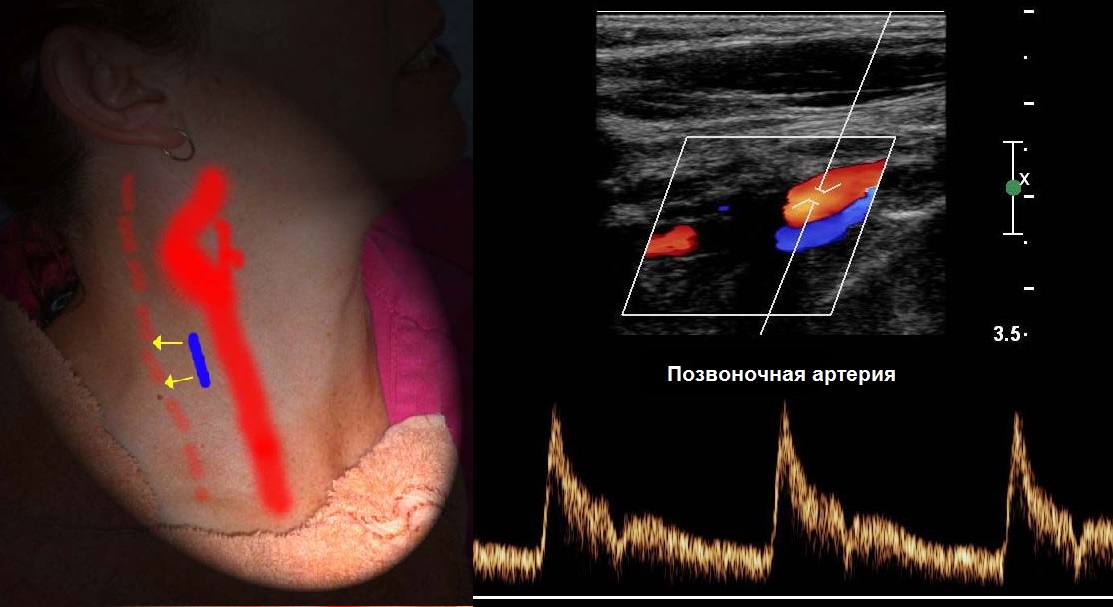
PA se snima longitudinalno medijalno od sternokleidomastoidnog mišića, od kuta donje čeljusti do gornjeg ruba ključne kosti.
PA karakterizira asimetrija, obično je lijeva veća od desne. Kada je PA manji od 2 mm, možemo govoriti o hipoplaziji.
Za proučavanje I segmenta VA, senzor se pomiče u klavikulu. Normalno, PA polazi od RCA na razini C7 i ulazi u koštani kanal na razini C6.
Moguće su opcije, lijevi VA polazi od luka aorte i ulazi u koštani kanal na razini C5.

II segment PA ima diskontinuirani izgled, jer prolazi u koštanom kanalu transverzalnih nastavaka C6-C2 i na mjestu transverzalnih nastavaka akustičnog zasjenjenja.
Ako je brzina protoka krvi približno ista u susjednim područjima, tada patološke promjene ne u "slijepoj" zoni.

Za segment III PA, konveksna sonda može biti korisna; zbog fiziološke deformacije nemoguće je ispravno procijeniti protok krvi.
Za segment IV, PA se ispituje sektorskom sondom od 1,5-2,5 MHz kroz foramen magnum s pacijentom u potrbuškom položaju.

Tripleksno skeniranje krvnih žila vrata i glave
Pročitajte osnove triplex skeniranja. Normalna izvedba u posudama vrata i glave kod odraslih i djece, vidi.
Spektar CCA ima nagli porast i uzak vrh u sistoli, nizak protok u dijastoli i dikrotični usjek u kasnoj sistoli i ranoj dijastoli.
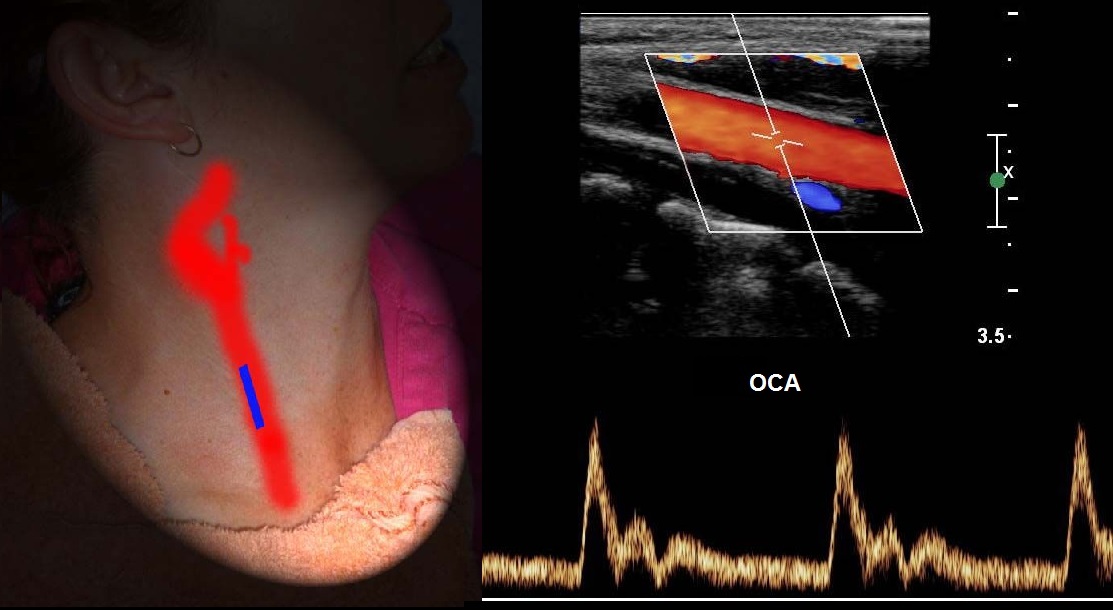
ECA spektar je sličan OCA, ponekad retrogradni tok u dijastoli, "pucajući" zvuk. Dodirnite površnu temporalnu arteriju, vidjet ćete T-valove na ECA spektru.
Spektar ICA ima postupan porast i široki vrh u sistoli, visok antegradni protok u dijastoli, gotovo bez pulsiranja i zvuk "puhanja".

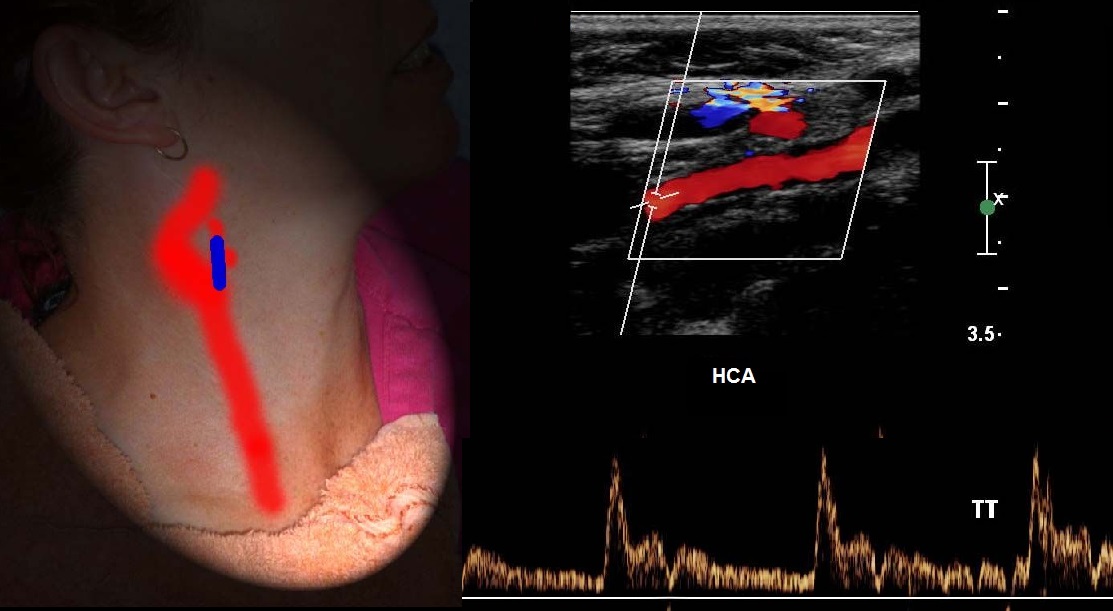
Spektar PA segmenta II po obliku je sličan ICA, Vps i Ved su 1,5 puta manji, protok je isključivo antegradan. Vps se može smanjiti u gornjim segmentima, ali ne više od 20%.
VA obje strane imaju isti lumen samo u 26-44% slučajeva, često određuju asimetriju brzine, u zdravih<20%.
ICA i PA nježno hrane mozak, fiziološka deformacija u segmentu III arterija izglađuje pulsiranje.
U CCA i ECA visok otpor, nizak protok u dijastoli; u ICA i VA mali otpor, veliki protok u dijastoli.

Brzine i indeksi protoka krvi uspoređuju se s normalnim vrijednostima. Na krvnim žilama obje strane Vps asimetrija ne smije prelaziti 20%, indeksi RI i PI ne smiju prelaziti 10%.
Čuvaj se, Vaš dijagnostičar!
Podrijetlo šumova koji se čuju kod aterosklerotske lezije karotidne bifurkacije koja još nije rezultirala TIA-om ili moždanim udarom nije poznato. Prema publikacijama, provedene studije analizirale su male populacije, au većini njih nije bilo moguće utvrditi lokalizaciju i težinu stenoze. Pregledi pacijenata s asimptomatskom stenozom i šumom na vratu upućenih na velike kirurške zahvate karakteriziraju slične nedostatke. Većina studija pokazala je da pacijenti s šumom na vratu imaju povećan rizik od srčanih bolesti, moždanog udara i smrti. U međuvremenu, moždani udar se ne mora nužno razviti u bazenu posude iz koje izvire buka. S obzirom na navedeno, možemo reći da nije uvijek preporučljivo izvoditi operacije na karotidnoj arteriji u bolesnika s asimptomatskom stenozom.
Međutim, bolesnici s teškom stenozirajućom lezijom na početku unutarnje karotidne arterije (1,5 mm manje), koja smanjuje protok krvi u distalne dijelove unutarnje karotidne arterije, imaju povećan rizik od trombotične okluzije. Iako ti pacijenti pokazuju smanjen protok krvi u distalnoj unutarnjoj karotidnoj arteriji, lezija ostaje asimptomatska zbog dovoljnog ipsilateralnog protoka krvi kroz prednji Willisov krug do ipsilateralne srednje i prednje cerebralne arterije. Stoga se moždani udar može razviti kasnije zbog arterio-arterijske embolije. Buka koja prati jaku stenozu na početku unutarnje karotidne arterije, jaka i duga, često se čuje tijekom dijastole. Kako stenoza napreduje i protok krvi se usporava, šum slabi i nestaje kada dođe do okluzije. Neinvazivne karotidne studije, uključujući B-scan, dopplerski protok krvi neposredno distalno od mjesta stenoze, kvantitativnu spektralnu analizu šuma i određivanje okulosistoličkog tlaka pomoću okulopletizmografije, omogućuju identificiranje područja teške stenoze. Ako nema podataka iz randomizirane studije o učinkovitosti endarterektomije u usporedbi s antitrombocitnom terapijom za ovu vrstu lezije, liječnik može odabrati bilo koju od ovih metoda. Češće propisani antitrombocitni agensi. Ako se dokumentiraju znakovi progresivnog suženja, a promjer rezidualnog lumena krvne žile je manji od 1,5 mm, u našoj se klinici kirurški zahvat smatra metodom izbora. Stopa komplikacija operacije ne smije biti veća od 2%. Međutim, nema dokaza da je kirurško liječenje učinkovitije od konzervativne terapije, pa je stoga potrebna randomizirana procjena.
Cerebrovaskularne bolesti jedan su od najznačajnijih problema moderne medicine. Smrtnost od vaskularnih incidenata mozga zauzima vodeće mjesto među ostalim bolestima, a učestalost invaliditeta je izuzetno visoka.
Karotidna stenoza javlja se u mozgu u otprilike trećini svih moždanih udara. Kada je lumen unutarnje karotidne arterije zatvoren za više od 70%, cerebralni infarkt se javlja u gotovo polovice bolesnika tijekom prve godine. nakon značajnog poremećaja. Rana dijagnoza i pravovremeno uklanjanje problema mogu pomoći u izbjegavanju takve opasne posljedice. Suvremene kirurške metode liječenja su sigurne, a uz rano otkrivanje patologije moguće je minimalno invazivno liječenje koje ne zahtijeva velike rezove i opću anesteziju.
Karotidne arterije odlaze iz aorte, idu u tkiva prednje-bočne površine vrata do glave, gdje se dijele na vanjske i unutarnje grane, noseći krv dalje u žile mozga i tkiva glave. Stenoza se može pojaviti u bilo kojem od područja, ali najvjerojatnije na mjestima suženja (ušće, podjela na grane).

Glavnina krvi ulazi u mozak kroz te velike arterijske debla, tako da svi poremećaji u njima dovode do hipoksije i zahtijevaju hitan pregled i liječenje. Ako u SAD-u broj kirurških korekcija stenoze doseže 100.000 godišnje, tada se u Rusiji izvodi samo oko 5.000. Ovako niska brojka ne omogućuje pokrivanje svih onih kojima je potrebno liječenje, a to je jedan od značajnih problema zdravstvenog sustava.
Drugi problem je kasno otkrivanje patologije ili nespremnost pacijenta da „ide pod nož kirurga“, no svi pacijenti s kritičnim stenozama trebaju biti svjesni da je operacija jedini način da se izbjegne moždani udar i spasi život.
Uzroci suženja karotidne arterije
Njegova prilično visoka prevalencija suženja karotidne arterije posljedica je čimbenika rizika koji utječu na velik broj ljudi, osobito starijih osoba. Vaskularne patologije doprinose:
- Nasljedstvo;
- Loše navike, osobito pušenje;
- Visoki krvni tlak;
- Poremećaji metabolizma ugljikohidrata (dijabetes melitus);
- Starost i muški rod;
- Prekomjerna težina, nedostatak tjelesne aktivnosti.
 Ako obitelj već ima pacijenata koji pate od suženja karotidnih arterija, onda je vjerojatno da drugi krvni srodnici mogu imati nasljednu predispoziciju za patologiju. Očigledno se temelji na genetskim mehanizmima sklonosti poremećajima metabolizma masti.
Ako obitelj već ima pacijenata koji pate od suženja karotidnih arterija, onda je vjerojatno da drugi krvni srodnici mogu imati nasljednu predispoziciju za patologiju. Očigledno se temelji na genetskim mehanizmima sklonosti poremećajima metabolizma masti.
Uobičajena stanja kao što je pretilost također izazivaju aterosklerozu karotidnih arterija. Prekomjerni tlak mijenja strukturu zidova krvnih žila, čini ih gustima i ranjivima, potiče nakupljanje lipida u njima, a kombinacija ateroskleroze s visokim tlakom značajno povećava rizik.
S godinama se povećava vjerojatnost strukturnog oštećenja zidova karotidnih arterija, pa se patologija obično dijagnosticira u 6-7 desetljeću života. Kod muškaraca se taj proces događa ranije, a kod žena spolni hormoni estrogeni imaju zaštitnu funkciju, pa obolijevaju kasnije, nakon menopauze.
Stenoza karotidne arterije na pozadini ateroskleroze može se pogoršati, među kojima su česti kinks, petlje i tortuoznost. U tim zonama stvara se povećana vjerojatnost oštećenja endotela turbulentnim protokom krvi, ateroskleroza napreduje, a hemodinamski značajna stenoza može se manifestirati ranije, u usporedbi s izravnim tijekom žile.
Morfološka osnova stenoze krvnih žila vrata je. Patologija metabolizma masti i ugljikohidrata izaziva taloženje masti ne samo u aorti, koronarnim i cerebralnim arterijama, već iu žilama vrata, zbog čega je dostava krvi u mozak otežana.
Plak u karotidnoj arteriji za sada se ne manifestira, osobito kod jednostrane lokalizacije. S postupnim povećanjem, lumen žile se sve više sužava, a pojavljuju se znakovi nedostatka protoka krvi u glavi - kronična ishemija, klinički izražena u.
Uz relativno neoštećen protok krvi kroz glavne arterije vrata, fenomen kronične ishemije postupno će napredovati, ali kada se ploča uništi, tromboza će se neizbježno razviti s potpunim začepljenjem posude. Ovo je jedna od najopasnijih manifestacija karotidne stenoze, koja je popraćena nekrozom moždanog tkiva (moždani udar).

Ovisno o prevalenciji oštećenja vaskularnih stijenki, razlikuje se žarišna ateroskleroza (preko jednog do jednog i pol centimetra) i produljena, kada plakovi zauzimaju više od 1,5 cm duljine arterije.
Za procjenu rizika od vaskularnih nesreća i određivanje indikacija za kirurško liječenje, uobičajeno je razlikovati nekoliko stupnjeva suženja karotidnih arterija, određenih postotkom stenoze lumena krvnih žila:
- Do 50% - hemodinamski beznačajno suženje, koje nadoknađen kolateralnim protokom krvi;
- 50-69% - izraženo suženje, manifestirano klinički;
- Stenoza do 79% je subkritična, rizik od akutnih poremećaja cirkulacije je vrlo visok;
- Kritična stenoza, kada je lumen arterije sužen za 80% ili više.
Najosjetljiviji na aterosklerotski proces su početni dijelovi zajedničke karotidne arterije, mjesto njezine podjele na vanjske i unutarnje grane i njihova usta.
Manifestacije i dijagnoza karotidne stenoze
Ne postoje specifični simptomi koji govore specifično o stenozi karotidne arterije. Budući da sužena arterija ne može isporučiti potreban volumen krvi u mozak, simptomi će se sastojati od znakova ishemije u mozgu. Suženje polovice lumena žile ne uzrokuje hemodinamski značajne poremećaje, pa prolazi nezapaženo za bolesnika. Kako se stupanj stenoze povećava, tako će se pojaviti i klinički znakovi.

Prva "zvona" koja govore o nevolji mogu biti, koja su popraćena:
- glavobolja;
- Vrtoglavica i neravnoteža;
- Osjećaj utrnulosti u licu, udovima;
- Nejasnost riječi, oštećeno razumijevanje upućenog govora, zbog čega je kontakt s pacijentom otežan;
- poremećaji vida;
- Nesvjestica.
Navedeni simptomi su kratkotrajni, obično traju oko pola sata, a potom se postupno povlače i do kraja prvog dana od njih nema ni traga. Međutim, čak iu slučaju kada je stanje potpuno normalno, trebate se posavjetovati s liječnikom kako biste razjasnili uzrok ishemije u mozgu. Uz prisutnost TIA-e u prošlosti, rizik od moždanog udara se udeseterostručuje, pa se ovi napadaji mogu smatrati pretečama moždanog infarkta i ne smiju se zanemariti.
U pozadini stenoze arterija vrata, očituje se smanjenjem radne sposobnosti, slabljenjem pamćenja, poteškoćama u koncentraciji i promjenama u ponašanju. Znakovi takve discirkulacijske encefalopatije mogu postati vidljivi, prije svega, onima oko njih, koji će početi primjećivati da se njihov voljeni ili kolega mijenja u karakteru, teže mu je nositi se sa svojim uobičajenim dužnostima, više je teško je postići međusobno razumijevanje u komunikaciji, dok će sam pacijent pokušati voditi uobičajeni život, "otpisujući" simptome za umor ili dob.
Kritična stenoza desne ili lijeve karotidne arterije može dovesti do mnogo ozbiljnijih posljedica od TIA. Veliki aterosklerotski plak može puknuti s otpuštanjem njegovog sadržaja na površinu vaskularnog zida, dok se nužno razvija tromboza, a nastali ugrušak potpuno začepljuje arteriju, ne ostavljajući joj priliku da isporuči krv u mozak.
Rezultat potpunog prekida protoka krvi kroz karotidnu arteriju je ishemijski moždani udar - moždani infarkt, u kojem živčane stanice umiru u području opskrbe krvlju zahvaćene arterije. Tromb ili njegovi fragmenti mogu se odvojiti i premjestiti u manje žile - bazilarne, cerebralne arterije, a tada će simptomi moždanog udara biti uzrokovani oštećenjem određenog vaskularnog bazena.
Razmotrite paralizu, parezu, gubitak svijesti, poremećaje govora, gutanja, osjetljivost. U teškim slučajevima dolazi do cerebralne kome, aktivnost kardiovaskularnog i respiratornog sustava je poremećena. Ovi se simptomi često pojavljuju iznenada, na pozadini jake glavobolje, mogu iznenaditi osobu na radnom mjestu, na ulici ili kod kuće. Važno je da se ljudi oko vas brzo orijentiraju i nazovu hitnu pomoć, jer o brzini pružanja kvalificirane pomoći ovisi i život i prognoza bolesti.
 Na temelju prevladavajućih simptoma, nekoliko mogućnosti tijeka patologije:
Na temelju prevladavajućih simptoma, nekoliko mogućnosti tijeka patologije:
- Asimptomatski oblik, kada nema znakova ishemije u mozgu, ali je stenoza već identificirana uz pomoć dodatnog pregleda;
- Discirkulacijska encefalopatija - kronična ishemija bez žarišnih simptoma oštećenja mozga;
- Prolazni ishemijski napadi - mogu se pojaviti s žarišnim neurološkim poremećajima koji nestaju unutar jednog dana;
- Posljedice - simptomi nestaju unutar mjesec dana;
- Moždani udar (cerebralni infarkt) je akutno kršenje protoka krvi s cerebralnim i žarišnim simptomima.
Prognoza bolesti ovisi ne samo o težini stenoze, već io tome koliko je rano otkrivena patologija. U tom smislu, potreban je pravovremeni posjet liječniku, čak i ako su simptomi bolesti nestali bez traga.
Jedan od prvih znakova stenoze, koji se može otkriti već tijekom prvog posjeta liječniku, smatra se neka vrsta buke nad arterijom kada se sluša. Za potvrdu dijagnoze koriste se razni instrumentalni pregledi - CT, MRI, ultrazvuk, angiografija.
Najpristupačniji, sigurniji i jeftiniji način dijagnosticiranja stenoze arterija vrata je ultrazvučna metoda, dopunjena Doppler sonografijom. Specijalist procjenjuje strukturu stijenke krvnog suda i prirodu protoka krvi kroz njega.

CT i MRI mogu isključiti druge uzroke cirkulacijske patologije, a radiokontaktna angiografija može točno lokalizirati mjesto suženja. Kontrastiranje se također koristi u fazi kirurške korekcije stenoze.
Liječenje karotidne stenoze
Za liječenje stenoze žila vrata i poremećaja protoka krvi uzrokovanih njima u glavi koriste se medicinske metode i kirurške operacije.
Konzervativna terapija usmjerena je na poboljšanje aktivnosti mozga, štiteći ga od štetnih učinaka hipoksije, za koje su propisani nootropni i metabolički lijekovi - piracetam, mildronat, vitamini B.
Obavezna komponenta terapije lijekovima je korekcija krvnog tlaka. Pacijenti s hipertenzijom trebaju uzimati stalno, prema shemi koju je predložio liječnik. Pacijenti s hipotenzijom trebaju biti oprezni i također kontrolirati tlak, jer će njegovo smanjenje pogoršati gladovanje mozga kisikom.
S aterosklerotskim plakovima u karotidnim arterijama, a to je najčešći uzrok patologije, indicirani su lijekovi koji normaliziraju metabolizam masti (), potrebna je prehrana i racionalna tjelesna aktivnost.
Liječenje lijekovima može donekle poboljšati moždanu aktivnost kod nekritične stenoze i igra pomoćnu ulogu nakon operacije, ali kod dekompenziranog suženja arterije, ponovljenih ishemijskih napada ili moždanog udara operacija je neophodna.
Indikacije za kirurško liječenje su:
- Arterijske stenoze veće od 70%, čak ni popraćene očitim kliničkim simptomima;
- Stanja nakon moždanog udara povezana s oštećenjem karotidnih arterija;
- Rekurentna TIA sa stenozom od 50% ili više.
Operacija stenoze karotidne arterije usmjerena je na uspostavljanje normalnog protoka krvi i može biti radikalna ili minimalno invazivna. Radikalne intervencije izvode se na otvoren način, minimalno invazivno - bez velikog reza kože.
radikalno liječenje - karotidna - otvorena operacija, pri kojoj se napravi rez na vratu u području prolaska žile, otkrije se arterija, kirurg pronađe mjesto suženja i zajedno ukloni plakove u području vaskularnu stijenku, zatim se plastikom uspostavi integritet žile, a rana se zašije. S popratnim uvijanjem, petljom i tortuoznošću, može se ukloniti cijeli zahvaćeni fragment arterije. Operacija zahtijeva opću anesteziju.

karotidna endarterektomija
Stentiranje - nježnija metoda liječenja, koja se sastoji u uvođenju posebne cijevi u lumen posude, koja ga širi i održava u ispravljenom obliku, osiguravajući protok krvi. Svrha takve operacije je spriječiti moguće vaskularne katastrofe i minimizirati manifestacije kronične hipoksije, stoga je indicirana za subkritične konstrikcije.
Stentiranje se izvodi u lokalnoj anesteziji uz stalno praćenje tlaka i pulsa pacijenta. Femoralna arterija kroz koju je umetnut vodič se probuši, u nju se stavi kateter i kontrastno sredstvo kako bi se točno odredilo mjesto stenta. Operacija se izvodi pod fluoroskopskom kontrolom, ali je primljena doza zračenja minimalna i ne predstavlja opasnost.

shema stentiranja
Stent se ugrađuje na mjesto stenoze lijeve ili desne karotidne arterije, ispravlja se, moguće je koristiti posebne balone koji napuhavaju žilu na mjestu suženja. Za prevenciju tromboembolijskih komplikacija s oštećenjem manjih arterijskih žila mozga tijekom operacije, u arteriju se ugrađuju posebni filtri koji ne ometaju protok krvi, ali zadržavaju najsitnije čestice krvnih ugrušaka.
Nakon što je stent postavljen, filteri i kateter se uklanjaju, a stent ostaje na mjestu. Intervencija traje ne više od sat vremena, nakon čega se pacijent može neko vrijeme poslati na intenzivnu njegu ili odmah premjestiti na odjel. Prvog dana preporučuje se strogo mirovanje u krevetu, u postoperativnom razdoblju nema ograničenja u unosu hrane i tekućine.
Trajanje hospitalizacije za kirurško liječenje određuje se pojedinačno. Nakon postavljanja stenta, pacijent provodi 2-3 dana u bolnici, nakon čega može ići kući. Otvorena operacija zahtijeva duže praćenje - oko tjedan dana, nakon čega se skidaju konci kože.
Prognoza nakon pravodobne korekcije protoka krvi je povoljna, ali pacijent treba znati da to ne štiti od ponovnog oštećenja ove žile ili drugih arterija glave i vrata, stoga je potrebno održavati zdrav način života, normalizirati prehranu, održavati normalnu razina tlaka najvažnije su preventivne mjere koje se ne smiju zanemariti.
Prevencija stenoze karotidne arterije na pozadini aterosklerotskih lezija uključuje posebnu prehranu, racionalnu tjelesnu aktivnost, gubitak težine, prestanak pušenja i liječenje postojećih kardiovaskularnih i metaboličkih patologija. Osim toga, trebali biste redovito posjećivati liječnike radi rutinskog liječničkog pregleda.
Video: stenoza karotidne arterije u programu "Živite sjajno!"
J. F. Kistler, A. H. Ropper, J. B. Martin ( J. Ph. Kistler, A. H. Ropper, J. B. Martin)
Podrijetlo šumova koji se čuju kod aterosklerotske lezije karotidne bifurkacije koja još nije rezultirala TIA-om ili moždanim udarom nije poznato. Prema publikacijama, provedene studije analizirale su male populacije, au većini njih nije bilo moguće utvrditi lokalizaciju i težinu stenoze. Pregledi pacijenata s asimptomatskom stenozom i šumom na vratu upućenih na velike kirurške zahvate karakteriziraju slične nedostatke. Većina studija pokazala je da pacijenti s šumom na vratu imaju povećan rizik od srčanih bolesti, moždanog udara i smrti. U međuvremenu, moždani udar se ne mora nužno razviti u bazenu posude iz koje izvire buka. S obzirom na navedeno, možemo reći da nije uvijek preporučljivo izvoditi operacije na karotidnoj arteriji u bolesnika s asimptomatskom stenozom.
Međutim, bolesnici s teškom stenozirajućom lezijom na početku unutarnje karotidne arterije (1,5 mm ili manje), koja smanjuje protok krvi u distalne dijelove unutarnje karotidne arterije, imaju povećan rizik od trombotične okluzije. Iako ti pacijenti pokazuju smanjen protok krvi u distalnoj unutarnjoj karotidnoj arteriji, lezija ostaje asimptomatska zbog dovoljnog ipsilateralnog protoka krvi kroz prednji Willisov krug do ipsilateralne srednje i prednje cerebralne arterije. Stoga se moždani udar može razviti kasnije zbog arterio-arterijske embolije. Buka koja prati jaku stenozu na početku unutarnje karotidne arterije, jaka i duga, često se čuje tijekom dijastole. Kako stenoza napreduje i protok krvi se usporava, šum slabi i nestaje kada dođe do okluzije. Neinvazivne karotidne studije, uključujući B-scan, dopplerski protok krvi neposredno distalno od mjesta stenoze, kvantitativnu spektralnu analizu šuma i određivanje okulosistoličkog tlaka pomoću okulopletizmografije, omogućuju identificiranje područja teške stenoze. Ako nema dokaza iz randomizirane studije o učinkovitosti endarterektomije u odnosu na antiagregacijsku terapiju za ovu vrstu lezije, kliničar može odabrati bilo koju od ovih metoda. Češće propisani antitrombocitni agensi. Ako se dokumentiraju znakovi progresivnog suženja, a promjer rezidualnog lumena krvne žile iznosi 1,5 mm ili manje, u našoj se klinici kirurški zahvat smatra metodom izbora. Stopa komplikacija operacije ne smije biti veća od 2%. Međutim, nema dokaza da je kirurško liječenje učinkovitije od konzervativne terapije, pa je stoga potrebna randomizirana procjena.
Na granici između ponsa i medule oblongate spajaju se dvije vertebralne arterije i tvore bazilarnu arteriju. Potonji se dijeli na dvije stražnje cerebralne arterije u interpedunkularnoj jami. Svaka od ovih velikih arterija ispušta velike dugačke i kratke cirkumfleksne grane, kao i male duboke penetrirajuće grane koje krvlju opskrbljuju mali mozak, produženu moždinu, pons, srednji mozak, subtalamus, talamus, hipokampus, medijalne temporalne režnjeve i okcipitalne režnjeve. Postoji predispozicija određenih dijelova vertebralne, bazilarne i stražnje cerebralne arterije aterosklerotskim lezijama. Najčešće su zahvaćeni početni segmenti oba kralješka i proksimalni dio bazilarne arterije. Osim toga, postoji tendencija stvaranja aterosklerotskih plakova u početnim dijelovima vertebralne, glavne i stražnje cerebralne arterije. Prognostička vrijednost je u tome što ateromatozna oštećenja određene lokalizacije karakteriziraju osebujna povijest razvoja bolesti, uzrokuju pojavu posebnih kliničkih sindroma i zahtijevaju specifične terapijske pristupe.
Stražnja cerebralna arterija
Patofiziologija.U 70% slučajeva obje stražnje moždane arterije polaze od bifurkacije u gornjem dijelu bazilarne arterije; u 22% slučajeva jedan od njih dolazi iz ipsilateralne unutarnje karotidne arterije; u 8% slučajeva obje stražnje moždane arterije polaze iz iste unutarnje karotidne arterije.
Aterosklerotični plak formiran u gornjem dijelu bazilarne arterije ili u prekomunalnom segmentu stražnje cerebralne arterije može blokirati ili suziti lumen jedne ili više malih penetrantnih grana moždanog debla. Ove grane opskrbljuju krvlju srednji dio cerebralnih pedunkula, ipsilateralnu supstanciju nigru, crvenu jezgru, jezgre okulomotornog živca, retikularnu formaciju srednjeg mozga, subtalamička Lewisova tjelešca, križanje gornjih cerebelarnih pedunkula, stražnji longitudinalni fascikulus i medijalna petlja. Arterija Percheron , tj. stražnja talamo-subtalamo-paramedijalna arterija, jedina je arterija koja se grana desno ili lijevo od srednjeg prekomunalnog (mezencefalnog) segmenta stražnje cerebralne arterije. Na razini subtalamusa dijeli i opskrbljuje krvlju s obje strane donji srednji i prednji dio talamusa i subtalamusa. Talamusne talamo-genikulativne grane, također polaze iz prekomunalnog segmenta stražnje cerebralne arterije, opskrbljuju krvlju dorzalni, dorzomedijalni, prednji i donji talamus i medijalno genikulatno tijelo. Ove grane uključuju medijanu i lateralnu stražnju koroidalnu arteriju. Medijalna posteriorna arterija koroidnog pleksusa opskrbljuje krvlju gornji dorzomedijalni i dorzalni prednji dio talamusa i medijalno koljeno tijelo, kao i vaskularnu bazu treće klijetke. Lateralna stražnja arterija koroidnog pleksusa opskrbljuje krvlju koroidni pleksus lateralnog ventrikula. Obje stražnje arterije koroidnog pleksusa šalju grane koje anastomoziraju s granama istoimene prednje arterije. Ali druge male grane prekomunalnog segmenta stražnje cerebralne arterije završavaju bez formiranja anastomoza.
Aterosklerotični plakovi koji se stvaraju u stražnjoj cerebralnoj arteriji distalno od ušća u stražnju komunikacijsku arteriju mogu dovesti do klinički manifestirane okluzije malih cirkumfleksnih ogranaka koji prolaze oko srednjeg mozga i obavijaju lateralni dio cerebralnih peteljki, medijalnu petlju, tegmentum srednjeg mozga, gornji kolikulus, lateralna genikulatna tijela, posterolateralne jezgre talamusa, horoidni pleksus i hipokampus. Rijetko, s plakom smještenim distalnije u stražnjoj cerebralnoj arteriji, okluzija može uzrokovati ishemiju i infarkt u donjem temporalnom režnju, parahipokampalnom i hipokampalnom vijugu i okcipitalnom režnju, uključujući korteks duž sulkusa trna i asocijativna vidna polja 18 i 19.
klinički sindromi.Lokalizacija ateromatoznih lezija u stražnjoj cerebralnoj arteriji ili na početku jedne od njezinih grana, kao i stupanj suženja, obično određuju početak, težinu i prirodu kliničkog sindroma. Drugi čimbenici igraju značajnu, ali manje važnu ulogu, uključujući kolateralni protok krvi kroz stražnju komunikacijsku arteriju ili kortikalne grane i viskoznost krvi. Međutim, čak iu prisutnosti aterosklerotskog plaka u stražnjoj cerebralnoj arteriji, mehanizam odgovoran za razvoj moždanog udara obično je embolična okluzija ove arterije ili njezinih ogranaka. Promjene na stražnjoj moždanoj arteriji uzrokuju pojavu sindroma koji se dijele u dvije skupine: prva - sindromi oštećenja srednjeg mozga, subtalamusa i talamusa povezani s aterosklerotičnim suženjem, aterosklerotičnom ili embolijskom bolešću.šibanje proksimalnog prekomunalnog segmenta stražnje cerebralne arterije ili početka njegovih prodornih grana; drugi su sindromi kortikalnog oštećenja uzrokovanog aterosklerotskim suženjem, aterotrombotičkom ili embolijskom okluzijom postkomunalnog segmenta stražnje cerebralne arterije.
Proksimalni prekomunalni sindromi (središnje područje).S okluzijom trupa stražnje moždane arterije razvija se srčani udar s jednostranim ili obostranim zahvaćanjem subtalamusa i medijalnog talamusa, kao i lezija na istoj strani moždanog debla i srednjeg mozga s odgovarajućim kliničkim simptomima. Očito, u nefunkcionalnom stanju stražnje komunikacijske arterije (na primjer, njezina atrezija), simptomi se također pojavljuju u porazu perifernog teritorija opskrbljenog postkomunalnim segmentom stražnje cerebralne arterije. Ako se ne dogodi potpuna okluzija na početku stražnje cerebralne arterije, hemiplegija se rijetko razvija s infarktom cerebralne peteljke. Sindromi djelomične proksimalne lezije sugeriraju okluziju srednje cerebralne talamo-perforativne arterije, ali to ne potvrđuju. U sindromu gornje lezije, karakteriziranom zahvaćenošću crvene jezgre i/ili dento-crvenog nuklearno-talamičkog puta, primjećuje se velika kontralateralna ataksija. Sa sindromom inferiorne lezije opaža se paraliza III kranijalnog živca i kontralateralna ataksija (Claudeov sindrom) ili paraliza III kranijalnog živca u kombinaciji s kontralateralnom hemiplegijom (Weberov sindrom). Uz uključivanje subtalamičkog Lewisovog tijela u proces, moguća je pojava kontralateralnog hemibalizma. okluzija arterije Percheron uzrokuje parezu pogleda prema gore i hipersomniju. Takva lezija često je popraćena abulijom i stanjem euforije, što pridonosi nastanku abulije. CT i MRI mogu otkriti bilateralne lezije u obliku leptira u subtalamusu i srednjem donjem dijelu talamusa. Opsežna žarišta infarkta u srednjem mozgu i subtalamusu s bilateralnom okluzijom trupa stražnje cerebralne arterije obično se razvijaju sekundarno nakon embolije. U takvim slučajevima opažaju se duboka koma, bilateralni piramidni simptomi i "decerebrirana rigidnost".
Ateromatozna okluzija penetrantnih grana talamusne i talamo-genikularne skupine u njihovim početnim dijelovima dovodi do pojave talamusnih i talamo-kapsularnih lakunarnih sindroma. Najpoznatiji talamički sindrom je Dejerine-Russ i. Njegove glavne manifestacije su kontralateralni gubitak i površinske (bol i temperatura) i duboke (taktilne i proprioceptivne) osjetljivosti prema hemitipu. Ponekad pate samo bol i temperatura ili vibracije i mišićno-zglobna osjetljivost. Najčešće se kršenja utvrđuju na licu, ruci, šaci, torzu, nozi i stopalu, rjeđe samo u jednom ekstremitetu. Često postoji hiperpatija, a nakon nekoliko tjedana ili mjeseci može se razviti nesnosna žaruća bol u zahvaćenim područjima. Pacijenti ga opisuju kao stezanje, stezanje, smrzavanje, rezanje. Ova bol je uporna, iscrpljujuća, slabo reagira na analgetike. Ponekad su učinkoviti antikonvulzivi. Kada je unutarnja kapsula uključena u leziju stražnjeg femura, otkriva se hemipareza ili hemiplegija u kombinaciji s poremećajima osjetljivosti prema hemitipu. Drugi povezani poremećaji kretanja uključuju hemibalizam, koreoatetozu, intencionalni tremor, diskordinaciju i učenje postavljanja šake i ruke, osobito tijekom hodanja.
Postkomunalni sindromi (periferni ili kortikalni teritorij). Infarkti u području talamusa talamusa mogu nastati kada je začepljena stražnja talamusna talamo-genikulirana penetrirajuća grana postkomunalne stražnje cerebralne arterije. Sama po sebi, okluzija perifernog dijela stražnje cerebralne arterije najčešće dovodi do razvoja infarkta kortikalne površine medijalne strane temporalnog i okcipitalnog režnja. Uobičajeni simptom je kontralateralna homonimna hemianopsija. Ako asocijativna vidna polja ostanu netaknuta, au patološki proces uključen je samo korteks u blizini žlijeba ostruge, pacijent iznenada osjeća vizualni defekt. Ponekad ispada samo gornji kvadrant vidnog polja. Središnji vid može ostati netaknut ako se održava opskrba krvlju vrha okcipitalnog pola iz ogranaka srednje moždane arterije. Kod zahvaćanja medijalnog temporalnog režnja i hipokampusa mogu se pojaviti iznenadni poremećaji pamćenja, osobito kada je zahvaćena dominantna hemisfera, ali ti poremećaji obično nestaju, jer funkcije pamćenja obavljaju obje hemisfere mozga. S oštećenjem dominantne hemisfere s širenjem infarkta u bočnom smjeru duboko u bijelu tvar uz uključivanje corpus callosuma u patološki proces, može se razviti aleksin bez agrafije. Također može postojati vizualna agnozija za lica, predmete, matematičke simbole i boje, kao i anomija s parafazijama (amnestička afazija), čak i u odsutnosti zahvaćenosti corpus callosuma. S okluzijom unutarnje karotidne arterije, oštra stenoza ili okluzija stražnje cerebralne arterije na istoj strani može smanjiti protok krvi u zoni susjedne opskrbe krvlju stražnje i srednje cerebralne arterije. To često rezultira vizualnom agnozijom, vizualnim ignoriranjem i nemogućnošću brojanja objekata u suprotnoj polovici vidnog polja. Povremeno je okluzija stražnje cerebralne arterije popraćena pedunkularnom halucinozom (vidihalucinacije u obliku jarko obojenih prizora i predmeta), ali točna lokalizacija infarkta u takvim slučajevima ostaje nejasna.
Bilateralni infarkti u bazenu opskrbe krvlju distalne stražnje cerebralne arterije dovode do razvoja kortikalne sljepoće. Bolesnik često ne shvaća postojeće smetnje vida, a zjenica normalno reagira na svjetlo. Čak i kada je vidni defekt potpuno jednostran ili obostran, mali vidni otočići mogu postojati; u isto vrijeme, pacijent obično prijavljuje nestabilnost vida, dojam da uspijeva zadržati slike predmeta zbog očuvanja vida njihovih pojedinih dijelova. U rijetkim slučajevima gubi se samo periferni vid, a središnji ostaje netaknut; dok pacijent navodi prisutnost tubularnog vida. Optička ataksija (nemogućnost vizualne kontrole nad pokretima udova), okularna ataksija (nemogućnost gledanja u određenu točku u vidnom polju), nemogućnost brojanja predmeta prikazanih na slici ili stvaranja predodžbe o Slika na slici, nemogućnost zaobilaženja predmeta koji se susreću na putu bilateralne lezije asocijativnih vidnih puteva. Ova kombinacija simptoma naziva se Balintov sindrom. Obično se opaža kod bilateralnih infarkta, za koje se vjeruje da se razvijaju u pozadini smanjenja protoka krvi u slivu distalne stražnje cerebralne arterije u zoni susjedne opskrbe krvlju srednje cerebralne arterije, što se događa tijekom srčanog zastoja. Naposljetku, okluzija gornjeg dijela bazilarne arterije, obično zbog embolije, može imati kliničku sliku koja uključuje sve ili bilo koji od simptoma oštećenja središnjeg ili perifernog područja opskrbe krvlju. Patognomonični su joj nagli početak bolesti i bilateralna priroda simptoma.
Laboratorijski pregled. Infarkt na perifernom području bazena stražnje cerebralne arterije može se lako dijagnosticirati pomoću CT-a. U međuvremenu, podaci CT-a nisu dovoljno pouzdani za infarkte u središnjoj zoni opskrbe krvlju stražnje cerebralne arterije, osobito one koji se razvijaju kao posljedica okluzivnih lezija penetrantnih grana stražnje cerebralne arterije. NMR snimanjem mogu se detektirati infarkti ove lokalizacije promjera većeg od 0,5 cm, Angiografija ostaje jedina metoda koja uvjerljivo dokazuje aterosklerotične promjene ili emboličke lezije stražnje cerebralne arterije. Međutim, nijedna od vrsta angiografije ne može otkriti okluzivnu leziju malih penetrantnih grana. Dakle, dijagnoza se temelji uglavnom na kliničkim nalazima, potkrijepljenim rezultatima MRI.
Liječenje.Srčani udari u bazenu stražnje cerebralne arterije obično su sekundarne prirode i razvijaju se u pozadini embolije iz donjih segmenata vertebrobazilarnog sustava ili iz srca. Antikoagulansi se propisuju kako bi se spriječila ponovna embolija. Aterosklerotična okluzija stražnje cerebralne arterije ne zahtijeva specifično liječenje. Simptomi prolazne ishemije u bazenu stražnje cerebralne arterije mogu biti posljedica aterotrombotske stenoze njezinog proksimalnog dijela ili jedne od njezinih penetrantnih grana (lakunarna TIA). Tijek takve aterosklerotske lezije ostaje neodređen. Stoga nema jasnih usporednih podataka o učinkovitosti antikoagulansa i antitrombocitnih lijekova ili imenovanja jedne ili druge terapije u usporedbi s odsutnošću. Općenito, čini se da je najnježniji način liječenja imenovanje antitrombocitnih lijekova.
Vertebralne i stražnje donje cerebelarne arterije
Patofiziologija. Vertebralna arterija, koja dolazi od innominalne arterije s desne strane i iz subklavijske arterije s lijeve strane, ima četiri anatomska segmenta. Prvi segment nastavlja se od ishodišta arterije do njezina ulaska u foramen transverzalnog nastavka. C Vi ili C V . Drugi je okomiti segment, kada arterija prolazi kroz rupe u poprečnim procesima kralješaka. C VI -C || . Treći segment je horizontalan, po svojoj dužini arterija prodire kroz transverzalni foramen, savijajući se oko luka atlasa i prodirući u dura mater u razini foramena magnuma. Četvrti segment počinje na mjestu perforacije duralne arterije i nastavlja se do točke ušća u drugu vertebralnu arteriju, gdje se formira glavna arterija. Male prodorne grane izlaze iz četvrtog segmenta, opskrbljujući krvlju medijalne i lateralne dijelove medule oblongate, kao i veliku granu - stražnju inferiornu cerebelarnu arteriju. Proksimalni segmenti potonjeg opskrbljuju krvlju bočne dijelove medule oblongate, njegove distalne grane opskrbljuju donju površinu malog mozga. Postoje anastomoze između uzlaznih cervikalnih, štitnjače-cervikalnih arterija, okcipitalne arterije (grana vanjske karotidne arterije) i drugog segmenta vertebralne arterije. U 10% bolesnika jedna od vertebralnih arterija nije dovoljno razvijena (atretična) da bi imala značajniju ulogu u opskrbi krvlju struktura moždanog debla.
Prvi i četvrti segment vertebralne arterije predisponirani su za razvoj aterotrombotičkih lezija. Iako aterosklerotsko suženje prvog segmenta (ishodišta arterije) može biti značajno, ono rijetko dovodi do ishemijskog moždanog udara koji zahvaća moždano deblo. Obično je dovoljan kolateralni protok iz suprotne vertebralne arterije ili uzlazne cervikalne i štitnjače-cervikalne arterije ili iz okcipitalne arterije. U slučajevima kada je jedna vertebralna arterija atretična, a postoji aterosklerotska lezija u početnom dijelu druge, jedini mogući izvori kolateralnog krvotoka su uzlazna cervikalna, tiroidno-cervikalna i okcipitalna arterija ili retrogradni protok krvi iz bazilarne arterije. kroz stražnju komunikacionu arteriju. U takvim uvjetima dolazi do pogoršanja krvotoka u vertebrobazilarnom sustavu i dolazi do TIA-a. Osim toga, moguće je stvaranje početne tromboze distalne bazilarne i proksimalne vertebralne lokalizacije. Kod blokade arterije subklavije proksimalno od početka vertebralne arterije, tjelesna aktivnost na lijevoj ruci može dovesti do preraspodjele protoka krvi iz vertebrobazilarnog sustava u arterije gornjih udova, što je ponekad popraćeno simptomima zatajenja cirkulacije u vertebrobazilarnog sustava - sindrom krađe subklavije. U rijetkim slučajevima dovodi do ozbiljne ishemije u vertebrobazilarnom sustavu.
Aterosklerotični plak u četvrtom segmentu vertebralne arterije može biti lokaliziran proksimalno od početka stražnje donje cerebelarne arterije, blizu početka stražnje donje cerebelarne arterije ili distalno od nje, kao i u području ušća dva vertebralna arterija. arterije i formiranje bazilarne arterije. Kada se plak nalazi proksimalno od početka stražnje inferiorne cerebelarne arterije, kritični stupanj vazokonstrikcije dovodi do oštećenja lateralnih dijelova medule oblongate i posteroinferiorne površine malog mozga.
Iako aterosklerotske lezije rijetko uzrokuju sužavanje drugog i trećeg segmenta vertebralne arterije, ti segmenti su skloni razvoju disekcija, fibromuskularne displazije i, u rijetkim slučajevima, oštećenja arterija zbog izloženosti osteofitima i artritičnih promjena u foramenu poprečni nastavci kralježaka.
klinička slika.TIA, koja se razvija kada postoji nedovoljna opskrba krvlju u bazenu vertebralne arterije, uzrokuje vrtoglavicu, utrnulost na istoj polovici lica iu suprotnim udovima, dvoslike, disfoniju, disfagiju i dizartriju. Hemipareza je izuzetno rijetka. Takvi TIA-i su kratkotrajni (do 10-15 minuta) i ponavljaju se više puta tijekom dana.
Ako se srčani udari razviju, onda najčešće zahvaćaju bočne dijelove produžene moždine sa zahvaćanjem stražnjeg dijela malog mozga (Wallenberg-Zakharchenko sindrom) ili bez njega. Njegove manifestacije navedene su na sl. 343-7. U 80% bolesnika sindrom se razvija nakon okluzije vertebralne arterije, au 20% - s okluzijom stražnje inferiorne cerebelarne arterije. aterotrombotski blokada penetrantnih medularnih grana vertebralne ili posteriorne inferiorne cerebelarne arterije dovodi do parcijalnih sindroma ipsilateralnih lezija lateralne i srednje medule oblongate.
Ponekad postoji sindrom medijalnog oštećenja, u kojem je piramida medule oblongate uključena u zonu infarkta; uzrokuje kontralateralnu hemiparezu u gornjim i donjim ekstremitetima i ne zahvaća muskulaturu lica. S porazom medijalne petlje i vlakana hipoglosalnog živca koji izlaze iz medule oblongate, primjećuje se kontralateralno smanjenje mišićno-zglobnog osjećaja i ipsilateralna paraliza mišića jezika.
Cerebelarni infarkt s popratnim cerebralnim edemom može dovesti do iznenadnog zastoja disanja zbog povećanog intrakranijalnog tlaka u stražnjoj lubanjskoj jami. Hipersomnija, simptom Babinskog, dizartrija i bilateralna slabost mišića lica često su odsutni ili se otkrivaju neposredno prije početka respiratornog zastoja. Nesiguran hod, vrtoglavica, mučnina i povraćanje mogu biti među nekoliko ranih simptoma i trebali bi pobuditi sumnju na ovu komplikaciju.
Laboratorijski pregled. Kod TIA s kliničkim zahvaćanjem lateralnih dijelova produljene moždine važno je utvrditi adekvatnost krvotoka u distalnoj zoni bazena vertebralne arterije iu stražnjoj donjoj cerebelarnoj arteriji. U tom smislu, imenuje angiografiju. CT može detektirati opsežan cerebelarni infarkt u bazenu posteriorne inferiorne cerebelarne arterije. MRI tomografija omogućuje ranije otkrivanje cerebelarnog infarkta, a kako tehnologija napreduje, omogućit će dijagnostiku lateralnog infarkta medule. Već je postalo moguće vizualizirati četvrti segment vertebralne arterije ako u njemu postoji protok krvi. Predlaže se da će u budućnosti uz pomoć NMR tehnologije biti moguće dobiti sliku aterotrombotičnog materijala u vertebralnim i glavnim arterijama, utvrditi njihovu prohodnost ili okluziju, čime će se zamijeniti angiografska studija.
Liječenje.Pri liječenju bolesnika s ishemijom ili infarktom u bazenu vertebralne ili stražnje inferiorne cerebelarne arterije, postavljaju se četiri važna pitanja. Prvo, s okluzijom vertebralne ili stražnje donje cerebelarne arterije, stražnji donji cerebelum, a ponekad i lateralni dijelovi produžene moždine, mogu doživjeti infarkt. Razvoj cerebelarnog edema može se liječiti osmotskim sredstvima (manitol), ali ponekad je potrebna kirurška dekompresija. Drugo, kod tromboze četvrtog segmenta vertebralne arterije, tromb se može proširiti na bazilarnu arteriju ili biti izvor embolije u bazilarnoj arteriji; ti se embolusi zaglave u gornjem dijelu bazilarne arterije ili u jednoj od njezinih grana. Stoga se u slučajevima infarkta lateralne medule oblongate mogu pojaviti simptomi bazilarne insuficijencije. U takvim situacijama se preporuča hitna antikoagulantna terapija heparinom. Neki kliničari zagovaraju profilaktičku upotrebu ove tehnike za akutnu okluziju vertebralne arterije, iako postoje dokazi o učinkovitosti dugotrajnog liječenja natrijevim varfarinom. Treće, s klinički manifestiranom aterosklerotskom lezijom jedne vertebralne arterije s popratnom kongenitalnom atrezijom ili već formiranom okluzijom kontralateralne vertebralne arterije, može se razviti ishemija u bazenu bazilarne arterije i njezina proksimalna tromboza. U takvim okolnostima indicirana je neposredna antikoagulantna terapija heparinom, nakon koje slijedi dugotrajna primjena natrijevog varfarina. Četvrto, u istim slučajevima, ali s lokalizacijom aterotrombotske lezije koja daje kliničke simptome u vertebralnoj arteriji izravno proksimalno od stražnje donje cerebelarne arterije, preporučuje se operacija premosnice vaskularne premosnice između okcipitalne i stražnje donje cerebelarne arterije. Učinkovitost ove operacije nije dokazana, pa se pitanje njegove provedbe može postaviti tek nakon što liječenje antikoagulansima nije dalo rezultate.
glavna arterija
Patofiziologija. Bazilarna arterija nastaje spajanjem vertebralnih arterija na spoju mosta u produženu moždinu. Nakon što prođe duž površine baze mosta, završava u interpedunkularnoj jami, gdje se nalazi bifurkacija i formiraju se stražnje moždane arterije. Grane bazilarne arterije opskrbljuju krvlju bazu ponsa i gornji dio malog mozga. Grane glavne arterije podijeljene su u tri skupine: 1) paramedijan, čiji se broj kreće od 7 do 10, opskrbljuje klinasti dio mosta s obje strane središnje linije; 2) kratki ovojni ogranci, a ima ih od 5 do 7, opskrbljuju lateralne 2/3 mosta, srednje i gornje krakove malog mozga i 3) dvije bilateralne duge ovojne arterije (gornja cerebelarna i prednja/donja cerebelarna arterija ) obići most i opskrbiti hemisfere mali mozak.
Ateromatozna lezija može biti lokalizirana u bilo kojem području duž duljine trupa bazilarne arterije, ali najčešće u proksimalnom bazilarnom i distalnom vertebralnom segmentu. Tipično, lezije rezultiraju okluzijom proksimalne bazilarne arterije i jedne ili obje vertebralne arterije u njihovim distalnim dijelovima. Klinička slika varira ovisno o dostupnosti retrogradnog kolateralnog protoka krvi iz stražnjih komunikacijskih arterija.
Aterotromboza ponekad dovodi do okluzije gornjeg dijela glavne arterije; češće je njezino začepljenje uzrokovano embolijom iz srca ili proksimalno lociranih vertebralnih arterija i segmenata bazilarne arterije. Arterioarterijska embolija također može uzrokovati začepljenje jedne od manjih grana bazilarne arterije ili jedne od stražnjih cerebralnih arterija.
Klinički simptomi - glavna arterija u usporedbi s njezinim granama. Budući da postoji mnogo različitih neuronskih sustava u moždanom deblu u neposrednoj blizini jedan drugome, tijekom ishemije moždanog debla mogu se pojaviti mnogi klinički sindromi. S ove točke gledišta, najznačajniji sustavi su kortiko-spinalni i kortiko-bulbarni putevi, srednji i gornji cerebelarni pedunci, spinotalamički putevi i jezgre kranijalnih živaca.
Nažalost, prema simptomima prolazne ishemije ili moždanog udara na području bazilarne arterije često nije moguće utvrditi je li zahvaćena sama bazilarna arterija ili njezini ogranci, dok su razlike u lokalizaciji lezije važne za izbor adekvatnog tretmana. Međutim, nije teško prepoznati potpunu sliku bazilarne insuficijencije. Ovu dijagnozu potvrđuje kombinacija bilateralnih simptoma oštećenja dugih vodiča (senzornih i motoričkih), simptoma oštećenja kranijalnih živaca i cerebelarne disfunkcije. Stanje "budne kome", popraćeno tetraplegijom, promatra se s bilateralnim infarktom baze mosta. Koma zbog disfunkcije aktivirajućeg sustava retikularne formacije i tetraplegija sa simptomima kranijalnih živaca upućuju na potpuni, ozbiljno poremećen infarkt mosta i srednjeg mozga. Cilj je, međutim, prepoznati nadolazeću okluziju bazilarne arterije mnogo prije nego što se razvije tako razorni infarkt. Stoga serijski TIA ili sporo progresivni, fluktuirajući moždani udar postaje iznimno značajan ako označava aterotrombotičnu distalnu vertebralnu ili proksimalnu bazilarnu okluziju.
Prolazni ishemijski napadi. Kada su TIA manifestacije okluzije proksimalnog segmenta bazilarne arterije, produljena moždina kao i pons mogu biti uključeni u patološki proces. Pacijenti se često žale na vrtoglavicu, a kada se od njih traži da opišu osjećaje koje doživljavaju, navode da "lebde", "ljuljaju se", "miču se", "osjećaju se nesigurno". Mogu se žaliti da se "soba okreće naglavačke", "pod im lebdi pod nogama" ili im se "približavaju". Vrtoglavica je najkarakterističniji simptom prolazne ishemije u bazilarnoj arteriji, no i prije nego što tromboza bazilarne arterije dovede do razvoja infarkta, vrtoglavicu obično prate i drugi simptomi.
Dakle, prolazna omaglica u kombinaciji s diplopijom, dizartrijom, obamrlošću lica ili perioralne regije i poremećajem osjetljivosti prema hemitipu ukazuje na prolaznu cerebrovaskularnu insuficijenciju u vertebrobazilarnom sustavu. Hemipareza u pravilu ukazuje na uključenost bazilarne arterije u patološki proces, bez obzira jesu li vertebralne arterije zahvaćene ili ne. Najčešće su TIA na pozadini prijeteće okluzije glavne arterije ili njezinih grana kratkotrajni (unutar 5-30 minuta) i ponavljaju se nekoliko puta dnevno. To je zbog povremenog smanjenja protoka krvi, a ne zbog rekurentne embolije. Simptomatologija lezije grane bazilarne arterije u pravilu je povezana s jednostranom lezijom moždanog debla, dok simptomi TIA sa zahvaćanjem bazilarne arterije upućuju na bilateralnu leziju moždanog debla.
Moždani udar.Moždani udar s aterotrombotičkom okluzijom bazilarne arterije obično daje bilateralne simptome lezije stabla. Ponekad je bilateralna ishemija moždanog debla indicirana parezom pogleda ili nuklearnom oftalmoplegijom u kombinaciji s ipsilateralnom hemiparezom, tj. određenom kombinacijom oštećenja kranijalnog živca i dugog puta (senzornog i/ili motornog). Češće postoji kombinacija simptoma bilateralne lezije baze mosta s jednostranim ili dvostranim zahvaćanjem struktura gume.
Kada se aterotrombotička okluzija grane bazilarne arterije počne klinički manifestirati, to je popraćeno jednostranim simptomima oštećenja motoričkih, osjetnih putova i kranijalnih živaca. Okluzije dugih cirkumfleksnih grana bazilarne arterije proizvode specifične kliničke sindrome.
Gornja cerebelarna arterija.Okluzija gornje cerebelarne arterije dovodi do teške ipsilateralne cerebelarne ataksije (zbog lezija srednjih i/ili gornjih cerebelarnih pedunkula), mučnine i povraćanja, dizartrije, kontralateralnog gubitka boli i osjeta temperature u ekstremitetima, trupu i licu (zahvaćenost spinalnog i trigeminotalamičkog puta). Ponekad je moguć djelomični gubitak sluha, ataktički tremor ipsilateralnog gornjeg uda, Hornerov sindrom i mioklonus mekog nepca. Češći su parcijalni sindromi.
|
Kliničke lezije |
Pogođene strukture |
|
1. Sindrom lezije pontine medijalnog superiora (paramedijalne grane gornjeg dijela bazilarne arterije): |
|
|
Na zahvaćenoj strani: |
|
|
Cerebelarna ataksija (moguća) |
Gornji i/ili srednji cerebelarni petelj |
|
Internuklearna oftalmoplegija |
Stražnja uzdužna greda |
|
Mioklonični sindrom koji zahvaća mišiće mekog nepca, ždrijela, glasnica, respiratornog aparata, lica, okulomotornog aparata itd. |
Lokalizacija je nejasna - središnji snop gume (?), nazubljena izbočina (?), jezgra donje masline (?) |
|
Paraliza lica, ruku i nogu |
|
|
Ponekad pati taktilna, vibracijska, mišićno-koštana osjetljivost |
medijalna petlja |
|
2. Sindrom lezije lateralnog gornjeg pontina (sindrom gornje cerebelarne arterije) |
|
|
Na zahvaćenoj strani: |
|
|
Ataksija u udovima i pri hodu, pada prema leziji |
Srednji i gornji cerebelarni pedunci, gornja površina malog mozga, nazubljena jezgra |
|
vrtoglavica, mučnina, povraćanje; horizontalni nistagmus |
vestibularna jezgra |
|
Kliničke lezije |
Pogođene strukture |
|
Pareza horizontalnog pogleda (ipsilateralno) |
Bridge Gaze Center |
|
kosi otklon |
Nije instalirano |
|
Mioza, ptoza, smanjeno znojenje lica (Hornerov sindrom) |
Silazna simpatička vlakna |
|
Statički tremor (opisan u jednom slučaju) |
Zupčasta jezgra (?), gornja cerebelarna peteljka (?) |
Prednja donja cerebelarna arterija.Okluzija prednje donje cerebelarne arterije dovodi do razvoja infarkta različite težine, budući da veličina ove arterije i teritorija koji ona opskrbljuje variraju u odnosu na one za stražnju donju cerebelarnu arteriju. Glavni simptomi uključuju ipsilateralnu gluhoću, slabost mišića lica, pravu vrtoglavicu (sistemsku), mučninu i povraćanje, nistagmus, tinitus i cerebelarnu ataksiju, Hornerov sindrom, horizontalnu parezu pogleda. Na suprotnoj strani tijela gubi se osjetljivost na bol i temperaturu. Okluzija u blizini ishodišta arterije može biti popraćena simptomima oštećenja kortikospinalnog trakta.
Okluzija jedne od pet do sedam kratkih cirkumfleksnih grana bazilarne arterije uzrokuje ishemiju u specifičnom području u lateralnim 2/3 ponsa i/ili srednje ili gornje cerebelarne peteljke, dok okluzija jedne od sedam do deset paramedijalnih grana uzrokuje ishemiju. bazilarne arterije prati ishemija u posebnom klinastom području s te i s druge strane u medijalnom dijelu mosta.
Opisani su mnogi sindromi oštećenja moždanog debla koji su dobili istoimena imena, uključujući Weberov, Claudeov, Benedictov, Fauvilleov, Reymond-Sestanov, Miyar-Jubléov sindrom. Postoji toliko mnogo neuronskih struktura u ponsu da čak i male razlike u bazenima prokrvljenosti svake arterijske grane iu preklapanju između vaskularnih bazena dovode do promjena u kliničkoj slici. Na primjer, dizartrija u kombinaciji s nespretnošću u rukama ukazuje na mali infarkt u dnu ponsa. U međuvremenu, prisutnost izolirane hemipareze ne dopušta razlikovanje ishemije baze mosta od ishemije kortiko-spinalnog trakta u njegovom supratentorijalnom dijelu, tj. U području stražnjeg koljena interne kapsule.
Hemipareza u kombinaciji s gubitkom osjeta na istoj strani ukazuje na supratentorijalnu lokalizaciju lezije kod moždanog udara. Disocirani senzorni poremećaji (gubitak samo osjetljivosti na bol i temperaturu) na licu i polovici tijela ukazuju na ishemiju moždanog debla. Gubitak osjeta koji uključuje sve modalitete, uključujući bol i temperaturu, kao i taktilni i mišićno-zglobni, ukazuje na lokalizaciju lezije u ventralno-stražnjem dijelu talamusa ili u dubokoj bijeloj tvari parijetalnog režnja i susjednoj površini korteksa. Simptomi disfunkcije kranijalnih živaca, uključujući gluhoću, perifernu parezu lica, parezu abducensa, paralizu okulomotornog živca, izuzetno su važni za utvrđivanje segmentalne razine lezije ponsa ili srednjeg mozga.
Laboratorijski pregled. Iako CT u većini slučajeva omogućuje lokalizaciju lezije u moždanom udaru 48 sati nakon njegovog početka, ova metoda daje manje pouzdane rezultate u identificiranju i lokalizaciji akutnog cerebrovaskularnog inzulta u stražnjoj lubanjskoj jami. Artefakti kostiju često rezultiraju "brisanjem" detalja slike. Loša rezolucija u prikazu infarkta stabla također je posljedica djelomičnih volumetrijskih artefakata i ograničenja rezova. NMR je lišen mnogih od ovih nedostataka i omogućuje otkrivanje malih (lakunarnih) infarkta na bazi mosta koji nastaju kada su paramedijalne grane bazilarne arterije okludirane, kao i većih infarkta koji se razvijaju kada sama bazilarna arterija ili su zahvaćene njegove veće grane. Osim toga, NMR omogućuje otkrivanje ishemijskog infarkta ranije nego CT. S druge strane, u usporedbi s NMR-om, CT bolje detektira male hematome mosta i na taj način omogućuje njihovo razlikovanje od akutnih ishemijskih moždanih udara, dok je NMR osjetljiviji u otkrivanju glioma mosta ili plaka multiple skleroze, što pomaže u diferencijalnoj dijagnozi cerebralnog infarkta s njima. bolesti.
|
Na strani suprotnoj od lezije: |
||
|
Poremećaji bolne i temperaturne osjetljivosti u licu, udovima, trupu |
Spinotalamički put |
|
|
Na strani suprotnoj od lezije: |
||
|
Poremećaji taktilne, vibracijske i mišićno-koštane osjetljivosti više su u nozi nego u ruci (sklone su neskladu između poremećaja boli i taktilne osjetljivosti) |
Medijalna petlja (bočni dio) |
|
|
Kliničke manifestacije |
Pogođene strukture |
|
1. Sindrom lezije srednjeg mosta (paramedijalna grana srednjeg dijela bazilarne arterije) |
|
|
Na zahvaćenoj strani: |
|
|
Ataksija udova i hoda (izraženija kod bilateralne zahvaćenosti) |
Srednji cerebelarni petelj |
|
Na strani suprotnoj od lezije: |
|
|
Kortikobulbarni i kortikospinalni trakt |
|
|
Različiti stupnjevi poremećaja taktilne i proprioceptivne osjetljivosti kada se lezija širi unatrag |
medijalna petlja |
|
2. Sindrom lezije lateralnog srednjeg mosta (kratka cirkumfleksna arterija) |
|
|
Na zahvaćenoj strani: |
|
|
Ataksija u udovima |
Srednji cerebelarni petelj |
|
Paraliza žvačnih mišića |
Motorna vlakna ili trigeminalna jezgra |
|
Poremećaji osjetljivosti na polovici lica |
Senzorna vlakna ili trigeminalna jezgra |
|
Na strani suprotnoj od lezije: |
|
|
Poremećaji bolne i temperaturne osjetljivosti u udovima i trupu |
Spinotalamički put |
|
Kliničke manifestacije |
Pogođene strukture |
|
1. Sindrom lezije medijalne inferiorne pontine (okluzija paramedijalne grane |
|
|
Glavna arterija) Na strani lezije: |
|
|
Paraliza pogleda u stranu lezije (uz očuvanje konvergencije) |
|
|
nistagmus |
vestibularna jezgra |
|
Ataksija udova i hoda |
Srednja cerebelarna drška (?) |
|
Dvostruki vid kada se gleda u stranu |
Abducens nerv |
|
Na strani suprotnoj od lezije: |
|
|
Paraliza mišića lica, ruku i nogu |
Kortiko-bulbarni i kortiko-spinalni trakt u donjim dijelovima mosta |
|
Poremećaji taktilne i proprioceptivne osjetljivosti na polovici tijela |
medijalna petlja |
|
2. Lateralni inferiorni pontinski sindrom (okluzija prednje donje cerebelarne arterije) |
|
|
Na zahvaćenoj strani: |
|
|
Horizontalni i vertikalni nistagmus, vrtoglavica, mučnina, povraćanje, oscilopsija |
Vestibularni živac ili jezgra |
|
Paraliza mišića lica |
VII kranijalni živac |
|
Paraliza pogleda u smjeru lezije |
"Središte" horizontalnog pogleda |
|
Gluhoća, tinitus |
Slušni živac ili kohlearna jezgra |
|
ataksija |
Srednji cerebelarni petelj i cerebelarna hemisfera |
|
Poremećaji osjetljivosti na licu |
Silazni trakt i jezgra V. živca |
Samo selektivna cerebralna angiografija omogućuje dokumentiranje aterotrombotske lezije bazilarne arterije. Budući da angiografija nosi potencijalni rizik i može dovesti do moždanog udara, koji se mora spriječiti, ovu studiju treba preporučiti samo u slučajevima kada će podaci dobiveni njom pomoći u liječenju bolesnika. U rijetkim slučajevima, ulazak angiografskog kontrastnog sredstva u vertebrobazilarni sustav može izazvati delirično stanje, ponekad praćeno kortikalnim sljepoćom. Ovo stanje može trajati 24-48 sati, ponekad i do nekoliko dana. Digitalna arterijska angiografija ima dovoljnu rezoluciju za dijagnosticiranje aterosklerotskog suženja u distalnim dijelovima vertebralnih i bazilarnih arterija; intravenska digitalna angiografija ne daje odgovarajuću rezoluciju.
Liječenje. Ako se sumnja na prijeteću okluziju bazilarne arterije, koja se očituje prolaznim ili fluktuirajućim neurološkim simptomima, potrebno je primijeniti kratku terapiju antikoagulansima i intravenski heparin nakon što se CT-om isključi krvarenje. Pitanje angiografije postavlja se u slučajevima kada je dijagnoza dvojbena, ali studija se provodi tek nakon stabilizacije stanja pacijenta. Kada je stenoza ili okluzija bazilarne arterije popraćena malim ili regresivnim moždanim udarom, preporučuje se dugotrajna antikoagulantna terapija natrijevim varfarinom. Ako je uzrok bolesti lezija grane glavne arterije, teško je preporučljivo propisati varfarin natrij. S embolijom iz srca ili aterosklerotskim plakom lokaliziranim u distalnom vertebrobazilarnom sustavu koji začepljuje penetrantnu granu bazilarne arterije, takvo liječenje nije indicirano. Stoga, kao preventivne mjere u liječenju bolesnika s lezijama malih ogranaka glavne arterije, treba preporučiti stalno praćenje krvnog tlaka i antitrombocitnu terapiju. Budući da je dugotrajno liječenje antikoagulansima povezano sa značajnim rizikom, obično se provodi kod aterotrombotičkih lezija većih krvnih žila, a posebno distalnih dijelova tijela kralješaka i proksimalnog segmenta bazilarne arterije.
T.P. Harrison.načela interne medicine.Prijevod d.m.s. A. V. Suchkova, dr. sc. N. N. Zavadenko, dr. sc. D. G. Katkovskog
Stenoza karotidne arterije je bolest koja povezuje kardiologiju i neurologiju. Ovo je živopisan primjer kada patologija srca i krvnih žila dovodi do oštećenja mozga. Proces počinje stadijem blagog suženja, a završava potpunom opstrukcijom (blokadom, okluzijom) žile.
Kardiovaskularni kirurzi vjeruju da se manifestacija znakova stenoze zajedničke karotidne arterije u zoni podjele na vanjske i unutarnje grane (bifurkacije) može koristiti za procjenu stupnja aterosklerotskih lezija svih žila.
Jedna od teških posljedica bolesti je cerebralni ishemijski moždani udar. Do 30% poremećaja cerebralne cirkulacije povezano je sa stenozom u području karotidnih (karotidnih) arterija. Samo 5% je asimptomatsko. Pravovremena dijagnoza i liječenje mogu smanjiti rizik od moždanih događaja, što može spasiti živote.
Razlozi
Karotidna arterija opskrbljuje krvlju cerebralne žile. Unutarnja grana je jedna od glavnih komponenti strukture Willisovog kruga u bazi mozga. Vanjska arterija daje anastomoze kod cirkulacijske insuficijencije, pa je njeno zdravo stanje važno za tijek, težinu i prognozu ishemije.
Glavni protok krvi ide kroz lijevi i desni zajednički trup, zatim kroz unutarnju karotidnu arteriju.
Uzrok suženja mogu biti obliterirajući oblici:
- ateroskleroza;
- endarteritis;
- nespecifični aortoarteritis.
Uočava se mehanička kompresija:
- s benignim i malignim tumorima lokaliziranim duž posuda;
- aneurizmalna ekspanzija luka aorte;
- malformacije srca i krvnih žila.
Patologija se češće otkriva kod muškaraca.
Predisponirajući faktori su:
- pušenje i alkoholizam;
- dijabetes melitus i druge endokrine patologije;
- višak težine;
- niska tjelesna aktivnost;
- hipertenzija;
- patološka tortuoznost arterije;
- anomalije lokacije;
- zastoj srca;
- starost;
- bolesti krvi s povećanim zgrušavanjem;
- povećane razine lipoproteina niske gustoće i triglicerida u krvi;
- grč vaskularnog kreveta, uzrokovan čestim stresom;
- nasljedni nedostatak u sintezi kolagena i osiguravanju elastičnosti stijenke arterije.
Patogeneza
Istraživanja su pokazala da do 57% pacijenata ima okluzije i stenoze velikih krvnih žila u cerebralnoj ishemiji. U 1/5 dijela uočene su višerazinske lezije različitih ogranaka karotidnog bazena. Ova vrsta višestruke stenoze naziva se slojevita ili tandemska.
Najčešći je aterosklerotični proces, izražen u stvaranju plaka ispod intime arterije, gdje su virusi "djelovali". Mikroorganizmi s gripom, herpesom nužno utječu na zidove krvnih žila. Omiljena mjesta:
- koronarne arterije srca;
- žile mozga i vrata.
Oni olabavljuju intimu, povećavaju njezinu propusnost za druge čimbenike. Nadalje, na mjestu oštećenja talože se lipoproteini niske gustoće, fibrin i kalcijeve soli.
Uz upalnu reakciju u stijenci arterije, stanice membrane proliferiraju, kompleksi protutijela se talože. Bilo koji razlog dovodi do izgradnje prepreke protoku krvi, do njegovog usporavanja, stvara povoljne uvjete za stvaranje krvnog ugruška.
Rizik od ishemijskog moždanog udara ovisi o stupnju suženja lumena krvnih žila. Objavljeni podaci o posljedicama stenoze unutarnje karotidne arterije:
- s asimptomatskim tijekom i otkrivanjem više od 75% lumena posude, rizik je 5,5% godišnje;
- ako asimptomatski tijek nestane u pozadini suženja od 60% promjera, moždani udar treba očekivati u 11% pacijenata unutar pet godina;
- u prisutnosti kliničkih znakova, stenoza dovodi do moždanog udara unutar godine dana do 40% pacijenata, od druge godine dodaje se još 7%.
Kako se procjenjuje stupanj suženja?
Postoje međunarodne smjernice za procjenu stupnja suženja karotidne arterije. Za to se provodi najtočniji vizualni pregled (angiografija). Koeficijent se izračunava kao postotak omjera promjera u zoni suženja prema utvrđenom približnijem normalnom segmentu.
Za normu možete uzeti veličinu lumena:
- kao tobožnji dužni pokazatelj;
- unutarnja karotidna arterija preko mjesta ekspanzije neposredno nakon bifurkacije;
- zajednička karotidna arterija ne 1-4 cm ispod grananja.
Angiogram vam omogućuje vizualnu procjenu veličine oštećenja
Ovisno o dobivenom pokazatelju, razlikuju se stupnjevi stenoze:
- mali - od 0 do 29%;
- umjereno - od 30% do polovice posude;
- izraženo - do 69%;
- kritično - od 70 do 99%;
- puna okluzija - 100%.
Ako je suženje uzrokovano aterosklerotičnim plakom, onda se dodatno klasificira prema nizu značajki:
- ovisno o strukturi - homogeni različite gustoće, heterogeni s područjima povećanja ili smanjenja gustoće, prisutnošću naslaga kalcijevih soli;
- po prevalenciji - izduženi (više od 15 mm), lokalni ili žarišni (manje od 15 mm);
- po mjestu i vrsti - segmentni, polukoncentrični, koncentrični;
- oblik površine može biti ravan ili neravan;
- ovisno o kompliciranim procesima - nekomplicirani, s ulceracijom, krvarenjem, trombom u lumenu.

Emboli iz unutarnje karotidne arterije ulaze u manje žile i stvaraju mikroinfarkt.
Patogeneza stenoze uključuje tri glavna oblika razvoja:
- hemodinamski- kada je 75% glavnog lumena dijela žile suženo, potreban volumen krvi ne ulazi u cerebralne arterije;
- mikroembolijski- masni (ateromatozni) embolusi s kristalima kalcija odvajaju se od plaka, protokom krvi ulaze u manje ogranke mozga i krvne žile oka, uzrokujući male kortikalne infarkte mozga;
- trombotična - stenoza se pretvara u potpunu blokadu s razvojem opsežnih infarkta u bazenu srednje cerebralne arterije.
Klinička slika
Simptomi bolesti pojavljuju se na pozadini već značajnih promjena u karotidnoj arteriji. Neurološke manifestacije vrlo su slične moždanom udaru. Zapravo, one su ishemijske posljedice nedostatka kisika. Iskustva pacijenata:
- iznenadni mentalni poremećaji;
- gubitak pamćenja (djelomičan ili potpun);
- jaka vrtoglavica, nemogućnost samostalnog kretanja zbog poremećene koordinacije;
- kršenje osjetljivosti u polovici tijela, osjećaj "goosebumps", "trnci";
- nesvjestica, pad;
- oslabljen vid (zamućenje, gubitak kontrasta, sljepoća);
- teška slabost, pritužbe na umor;
- mučnina i povračanje.
Glavni simptomi suženja karotidnih arterija su:
- različita, asimetrična pulsacija na karotidnim i temporalnim arterijama, određena palpacijom pri pregledu pacijenta;
- tipični vaskularni šum koji se može čuti fonendoskopom preko područja bifurkacije (dostupan u 68% bolesnika sa stenozom od 70% lumena ili više);
- pregled kod oftalmologa pokazuje smanjeni tlak u središnjoj arteriji retine na strani lezije.

Lako je naučiti odrediti pulsiranje na karotidnoj arteriji
Potrebno je obratiti pozornost na prisutnost ateroskleroze arterija donjih ekstremiteta, povijest infarkta miokarda, kao ozbiljne čimbenike rizika. Svi simptomi mogu biti privremeni, a zatim se ponovno pojaviti. Pacijentu je potrebna hitna hospitalizacija i liječenje.
Dijagnostika
Ako primijetite prve simptome, trebate se obratiti liječniku. Ispit uključuje:
- opći i biokemijski testovi krvi i urina - pomažu u otkrivanju uzroka bolesti;
- elektrokardiogram;
- Doppler ultrazvučni pregled karotidnih arterija;
- kompjutorizirana angiotomografija;
- angiografija magnetskom rezonancijom.

Liječnik funkcionalne dijagnostike pregledavanu žilu vidi na slici u boji
Liječenje
Kako liječiti pacijenta, terapeut će odrediti zajedno s neurologom.
Pri odabiru konzervativne terapije prikazano je sljedeće:
- lijekovi koji razrjeđuju krv i sprječavaju daljnju trombozu, obično se koriste proizvodi na bazi aspirina, kontraindicirani su u bolesnika s bolestima želuca i crijeva;
- antikoagulansi se propisuju ovisno o vremenu proteklom od navodne tromboze.
Operacija se predlaže u nedostatku učinka lijekova ili s visokim stupnjem okluzije. Prvi put 1951. godine učinjena je anastomoza između vanjske i unutarnje karotidne arterije kako bi se uklonila cerebralna ishemija. Godine 1953. poznati kardiokirurg DeBakey predložio je endarterektomiju.
Suvremeni kirurški zahvati rekonstrukcije karotidnih arterija predlažu:
- karotidna endarterektomija područja suženja zajedno s trombom, aterosklerotskim plakom i rekonstruktivnim promjenama u području bifurkacije;
- formiranje premosnica, češće s subklavijskom arterijom;
- stentiranje (transluminalna angioplastika) - ugradnja stenta (mrežaste cijevi) u suženo područje nakon uklanjanja krvnog ugruška i njegovog širenja zajedno s posudom do normalne veličine arterije;
- korekcija deformiteta u ekstrakranijalnom području karotidnih arterija;
- operacije na čvorovima autonomnog živčanog sustava.

Desna slika pokazuje pozitivnu dinamiku nakon ugradnje stenta
Trenutno postoji niz stentova obloženih lijekovima koji sprječavaju ponovno zgrušavanje.
Izbor karotidne endarterektomije
Mišljenja o svrhovitosti endarterektomije su različita. Postoje dokazi o povećanju rekurentne tromboze i značajnom riziku od akutnog krvarenja. Pobornici ove intervencije inzistiraju na poštivanju točnih indikacija i kontraindikacija.
- suženje više od 70%;
- akutna tromboza u bazenu unutarnje karotidne arterije;
- na pozadini klinike za moždani udar;
- ako se suženje odnosi na embologeni tip i stenozu od 30 do 69%;
- uz istodobnu premosnicu koronarne arterije;
- s postojećom akutnom disekcijom aorte;
- ako je na pozadini uzimanja aspirina stenoza manja od 30% promjera.
Kirurški zahvat u ovoj skupini bolesnika je kontraindiciran ako je, bez uzimanja aspirina, stenoza manja od 30% i ima kronični tijek.
Za asimptomatske bolesnike predlaže se sljedeća indikacija: stenoza iznad 60%, dok prognoza komplikacija ne bi trebala prelaziti 6%.
Očigledne kontraindikacije su:
- suženje manje od 60%;
- stupanj stenoze je iznad 60%, ali rizik od komplikacija prelazi 6%;
- kronični oblik okluzije;
- znakovi disekcije karotidne arterije.
Načelo algoritma za odabir kirurškog liječenja stenoze treba uzeti u obzir da učestalost komplikacija ne može premašiti prirodni rizik od tijeka bolesti.
Nakon otpusta iz bolnice, pacijent mora:
- stalno uzimati dozu održavanja antitrombotičkih lijekova;
- odreći se pušenja, alkohola, prejedanja, saune i parne kupelji;
- podvrgavati se redovitim kontrolnim pregledima.
Postoji li tradicionalno liječenje?
Ispravan smjer terapije narodnim lijekovima omogućuje dodavanje potrebnih tvari u tijelo pacijenta za jačanje zidova krvnih žila, normalizaciju metabolizma i smanjenje apetita. Oni neće ometati propisane lijekove.
Ove metode uključuju:
- tinktura češnjaka s medom i limunom;
- izvarak trputca i zlatnih brkova;
- prijem pekmeza od bobica gloga;
- mješavina soka od luka s medom.
Sve formulacije su kontraindicirane u slučaju alergije na biljke. Prije upotrebe, bolje je konzultirati se sa svojim liječnikom.
Karotidna stenoza ima mnogo uzroka, ali jedan ishod. Suvremena razina medicine omogućuje vam postavljanje ispravne dijagnoze i liječenje pacijenta pravodobnim liječenjem.
Slični članci
-
engleski - sat, vrijeme
Svatko tko je zainteresiran za učenje engleskog morao se suočiti s čudnim oznakama str. m. i a. m , i općenito, gdje god se spominje vrijeme, iz nekog razloga koristi se samo 12-satni format. Vjerojatno za nas žive...
-
"Alkemija na papiru": recepti
Doodle Alchemy ili Alkemija na papiru za Android je zanimljiva puzzle igra s prekrasnom grafikom i efektima. Naučite kako igrati ovu nevjerojatnu igru i pronađite kombinacije elemenata za dovršetak Alkemije na papiru. Igra...
-
Igra se ruši u Batman: Arkham City?
Ako ste suočeni s činjenicom da se Batman: Arkham City usporava, ruši, Batman: Arkham City se ne pokreće, Batman: Arkham City se ne instalira, nema kontrola u Batman: Arkham Cityju, nema zvuka, pojavljuju se pogreške, u Batmanu:...
-
Kako odviknuti osobu od automata Kako odviknuti osobu od kockanja
Zajedno s psihoterapeutom klinike Rehab Family u Moskvi i specijalistom za liječenje ovisnosti o kockanju Romanom Gerasimovim, Rating Bookmakers pratili su put kockara u sportskom klađenju - od stvaranja ovisnosti do posjeta liječniku,...
-
Rebusi Zabavne zagonetke zagonetke zagonetke
Igra "Zagonetke Rebus Charades": odgovor na odjeljak "ZAGONETKE" Razina 1 i 2 ● Nije miš, nije ptica - ona se zabavlja u šumi, živi na drveću i grize orahe. ● Tri oka - tri reda, crveno - najopasnije. Razina 3 i 4 ● Dvije antene po...
-
Uvjeti primitka sredstava za otrov
KOLIKO NOVCA IDE NA KARTIČNI RAČUN SBERBANK Važni parametri platnog prometa su rokovi i tarife odobrenja sredstava. Ti kriteriji prvenstveno ovise o odabranoj metodi prevođenja. Koji su uvjeti za prijenos novca između računa
