การแยกไปสองทางของหลอดเลือดแดง หลอดเลือดแดงคาโรติดตีบ วิดีโอ: เกี่ยวกับการตีบของหลอดเลือดแดงคาโรติด - โปรแกรม "Live Healthy"
กายวิภาคของหลอดเลือดที่คอและศีรษะ
ASG, CCA และ RCA ด้านซ้ายโผล่ออกมาจากส่วนโค้งของเอออร์ติก ที่ระดับข้อต่อสเตอโนลาวิคิวลาร์ด้านขวา ASG จะถูกแบ่งออกเป็น CCA และ RCA ด้านขวา
RCA อยู่ในส่วนโค้งบนโดมของเยื่อหุ้มปอด ผ่านระหว่างกล้ามเนื้อยักด้านหน้าและกล้ามเนื้อตรงกลาง และพุ่งจากใต้กระดูกไหปลาร้าไปยังรักแร้
สาขาพีเคเอ:
- ฉันแบ่งส่วนกล้ามเนื้อย้วย - กระดูกสันหลัง, ต่อมไทรอยด์ - ปากมดลูก, หลอดเลือดแดงทรวงอกภายใน;
- ส่วน II ในคลอง interscalene - ลำตัว costocervical;
- ส่วนที่สามที่ทางออกจากคลอง interscalene คือหลอดเลือดแดงตามขวางของคอ
คลิกที่ภาพเพื่อขยาย
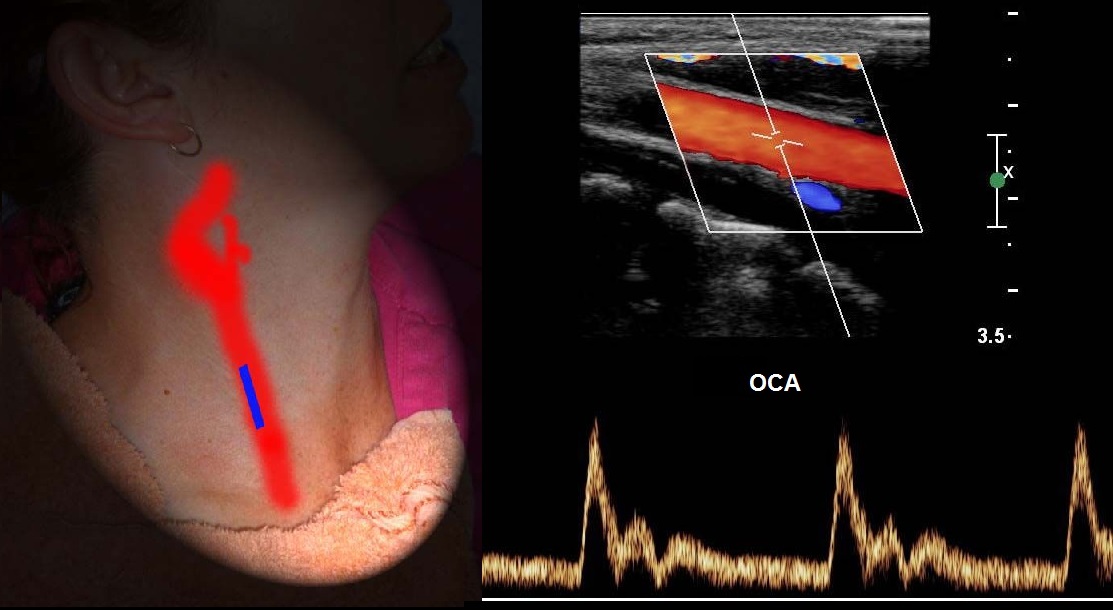
OCA ผ่านด้านหลังกล้ามเนื้อ sternocleidomastoid CCA ไม่มีกิ่งก้าน ที่ขอบด้านบนของกระดูกอ่อนไทรอยด์จะแบ่งออกเป็น ECA และ ICA
ส่วนขยายของการแยกไปสองทาง (กระเปาะ) ประกอบด้วยตัวรับเคมีบำบัดและ baroreceptor ที่ควบคุมการทำงานของการหายใจ หัวใจ และหลอดเลือด

ECA เริ่มต้นจากตรงกลาง จากนั้นวิ่งออกจาก ICA; มีลำต้นสั้น ใกล้กับมุมของกรามล่างจะแบ่งออกเป็นแปดกิ่ง
สาขาของ ECA: ต่อมไทรอยด์ที่เหนือกว่า, ภาษา, ใบหน้า, คอหอยจากน้อยไปมาก, ท้ายทอย, ใบหูด้านหลัง, ขากรรไกรบน, ขมับผิวเผิน
BSA กว้างกว่า NSA ที่คอมันลอยขึ้นระหว่างคอหอยและ IJV ไม่ให้กิ่งก้าน ผ่านช่องปิรามิดของกระดูกขมับเข้าไปในโพรงกะโหลก
ในกะโหลกศีรษะ แขนงของ ICA ได้แก่ สมองส่วนตา สมองส่วนหน้า สมองส่วนกลาง และส่วนเชื่อมต่อส่วนหลัง หลอดเลือดแดงบน - เยื่อหุ้มสมองส่วนกลาง

VA ออกจากส่วนแรกของ RCA ขึ้นไปผ่านช่องเปิดของกระบวนการตามขวาง C6-C1 และเข้าสู่กะโหลกศีรษะผ่าน foramen magnum
PA ของทั้งสองฝ่ายผสานเข้ากับหลอดเลือดแดงหลักที่ขอบด้านหลังของสะพาน หลอดเลือดแดงเบซิลาร์แบ่งออกเป็นหลอดเลือดแดงสมองส่วนหลังที่ขอบด้านหน้าของพอนส์
ฉันแบ่งส่วนจากปากถึง C6; ส่วนที่สองในคลองของกระบวนการตามขวาง C6-C2; ส่วนที่สามจาก C2 ถึงทางเข้าสู่กะโหลกศีรษะ ส่วน IV ก่อนที่จะรวมเข้ากับหลอดเลือดแดง basilar

ICA และ VA ก่อตัวเป็นวงกลมหลอดเลือดแดงที่ฐานของสมองด้วยความช่วยเหลือของหลอดเลือดแดงสื่อสารด้านหน้าและด้านหลัง บ่อยครั้งที่สาขาใดสาขาหนึ่งหายไป

อัลตราซาวนด์ Doppler ของหลอดเลือดศีรษะและคอ
การประเมินการไหลเวียนของเลือดในสมองรวมถึงหลอดเลือดแดง brachiocephalic ที่ระดับคอและหลอดเลือดในกะโหลกศีรษะของสมอง
พวกเขาใช้เซ็นเซอร์นูนหรือเซกเตอร์ 3-5 MHz เช่นเดียวกับเซ็นเซอร์เชิงเส้น 7-18 MHz
นอนหงาย ยืดคอ หันศีรษะไปในทิศทางตรงกันข้ามเล็กน้อย มีเวลาพัก 5 นาทีก่อนการทดสอบ
สามวิธีไปยังหลอดเลือดแดงที่คอ: ด้านหน้า - ด้านหน้าของกล้ามเนื้อ sternocleidomastoid, ด้านข้าง - ตามแนว CM, ด้านหลัง - ด้านหลัง CM
ในโหมด B และ CDC CCA จะถูกสแกนจนถึงการแยกไปสองทาง เหนือการแยกไปสองทาง ECA จะถูกตรวจสอบโดยวิธีการด้านหน้า และ ICA จะถูกตรวจสอบโดยวิธีการด้านข้าง
การใช้เซ็นเซอร์นูนหรือเซกเตอร์ความถี่ 3-5 MHz จะตรวจสอบเส้นทางของหลอดเลือดแดงที่เล็ดลอดออกมาจากส่วนโค้งของเอออร์ตา - PGS, RCA, CCA, ECA และ ICA ไปยังทางเข้าสู่กะโหลกศีรษะรวมถึง VA จากปากถึงทางเข้า ไปที่กะโหลกศีรษะ
โดยปกติแล้วเส้นทางของหลอดเลือดจะเป็นเส้นตรง แต่มีความบิดเบี้ยว - C-, S- โค้งงอ, ลูป เมื่ออายุไม่เกิน 12 ปี การหยุดชะงักของหลักสูตรถือได้ว่าเป็นการสำรองความยาวของเรือที่จำเป็นในช่วงระยะเวลาของการเติบโตอย่างเข้มข้น
เซ็นเซอร์เชิงเส้นความถี่ 7-18 MHz ใช้ในการตรวจสอบผนังหลอดเลือดแดงและสเปกตรัมดอปเปลอร์
ความหนาของอินติมามีเดียคอมเพล็กซ์ในอัลตราซาวนด์
ตรวจสอบผนังหลอดเลือดด้วยเซนเซอร์เชิงเส้น 7-18 MHz เมื่อลำแสงอัลตราซาวนด์พุ่งไปที่ 90° การสะท้อนและความเปรียบต่างของภาพจะสูงสุด
IMT ประกอบด้วยอินทิมาและสื่อของผนังหลอดเลือด Adventitia ผสานกับเนื้อเยื่อโดยรอบ IMT ของ CCA และ ICA วัดได้ 1 ซม. ด้านล่างและเหนือการแยกไปสองทาง
intima แสดงโดย endothelium และ subendothelium; สื่อ - ใน CCA มีสโตรมายืดหยุ่นเป็นส่วนใหญ่ใน ICA ที่มีส่วนประกอบของกล้ามเนื้อเด่นชัด
IMT มองเห็นได้ดีกว่าบนผนังที่อยู่ห่างไกล - สื่อที่ไม่มีเสียงสะท้อนระหว่าง intima ที่มีเสียงสะท้อนมากเกินไปและ adventitia ปกติ 0.5-0.8 มม. ในผู้สูงอายุ 1.0-1.1 มม.

ในโหมด M เส้นผ่านศูนย์กลางของหลอดเลือดจะถูกวัดระหว่าง intima และ adventitia ใน systole และ diastole

การสแกนสองทางของหลอดเลือดคอและศีรษะ
ส่วนปลายของ ASG, RCA, CCA ตลอดความยาว, ICA จากปากถึงทางเข้ากะโหลกศีรษะ, ECA ในส่วนเริ่มต้น, VA ในส่วน V1 และ V2 ได้รับการประเมิน
เพื่อศึกษา PGS เซ็นเซอร์จะถูกวางไว้ที่รอยบากที่คอ และลำแสงจะหันไปทางขวา ASG แบ่งออกเป็น RCA และ CCA ด้านขวา Ostium ของ CCA และ RCA ด้านซ้ายอยู่ลึกเกินกว่าจะมองเห็น
ตรวจสอบส่วน RCA ที่ 1 เหนือข้อต่อกระดูกไหปลาร้าส่วนที่ 2 - เหนือกระดูกไหปลาร้าลำแสงพุ่งลงด้านล่างส่วนที่ 3 - ใต้กระดูกไหปลาร้า
เพื่อศึกษา CCA เซ็นเซอร์จะถูกวางไว้ตามขอบด้านนอกหรือด้านในของกล้ามเนื้อสเตอร์โนไคลโดมัสตอยด์ CCA ได้รับการประเมินตามความยาวทั้งหมดจากปากถึงแฉก
ที่ฐานคอตรงกลางถึง CCA ต่อมไทรอยด์, ด้านนอก - หลอดเลือดดำคอภายใน ภายใต้แรงกดดันของเซ็นเซอร์ IJV จะถูกบีบอัด แต่ CCA ไม่ใช่

จากฐานคอ ให้เลื่อนเซ็นเซอร์ขึ้นไปถึงรอยแยกของ CCA ซึ่งเป็นบริเวณที่มีการแบ่ง ECA และ ICA มีส่วนขยายเล็ก ๆ อยู่ที่นี่ - หัวหอม

เมื่อแยกไปสองทางของ CCA หลอดไฟจะขยายออก ลำตัวเปลือยของ ICA และ ECA ที่แตกแขนงจะเริ่มต้นขึ้น สาขาแรกของ ECA คือหลอดเลือดแดงไทรอยด์ส่วนบน

ในระดับการแยกไปสองทาง ICA จะกว้างกว่า ECA ตั้งอยู่ด้านนอกและด้านหลัง ECA ด้านบนเคลื่อนเข้าด้านใน ไม่มีกิ่งก้านที่คอ

ในกระเปาะ การไหลแบบราบเรียบตามแกนหลักของ ICA จะเป็นสีแดง และโซนการไหลเชี่ยวที่ผนังด้านนอกจะเป็นสีน้ำเงิน
ด้านนอกของกระเปาะจะมีเส้นประสาทและลำตัวของหลอดเลือดแดง ในบางกรณีที่พบไม่บ่อยอาจเกิดเนื้องอกในร่างกายของคาโรติด

ความแตกต่างระหว่าง ECA และ ICA: ในระดับการแยกไปสองทาง ใน 95% ของกรณี ECA ตั้งอยู่ตรงกลาง เส้นผ่านศูนย์กลางของ ESA นั้นเล็กกว่า กิ่งก้านเล็กๆ ยื่นออกมาจาก ECA ที่คอ

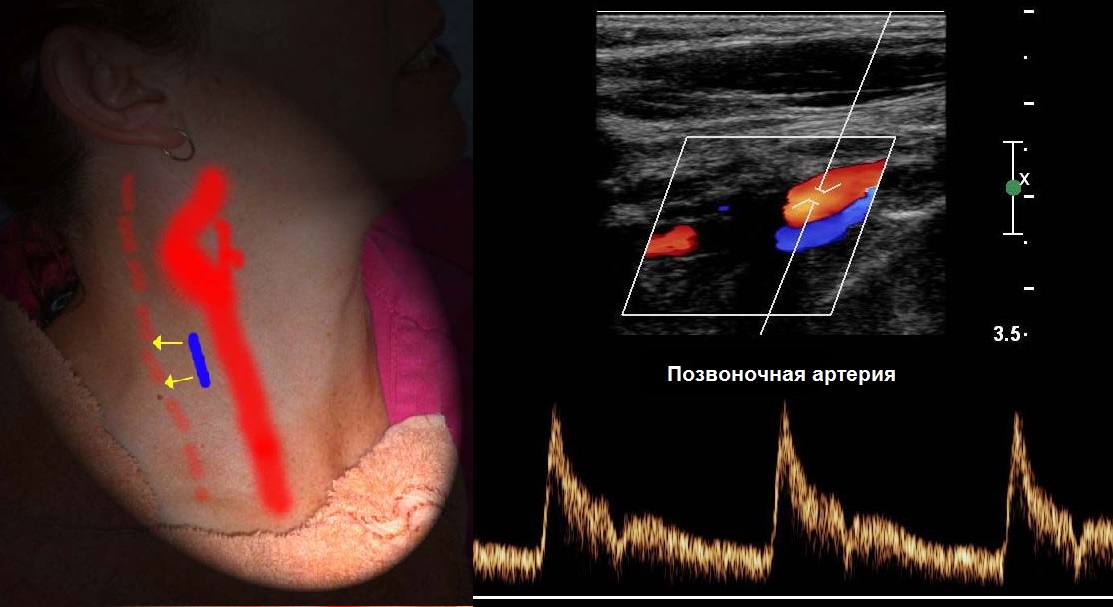
PA จะถูกสแกนเข้าในตามยาวจากกล้ามเนื้อสเตอร์โนคลีโดมัสตอยด์ จากมุมของขากรรไกรล่างไปจนถึงขอบด้านบนของกระดูกไหปลาร้า
PA มีลักษณะไม่สมมาตร โดยปกติด้านซ้ายจะใหญ่กว่าด้านขวา เมื่อ PA น้อยกว่า 2 มม. เราสามารถพูดถึงภาวะ hypoplasia ได้
เพื่อศึกษาส่วนแรกของ VA เซ็นเซอร์จะถูกย้ายไปที่กระดูกไหปลาร้า โดยปกติ VA จะออกจาก RCA ที่ระดับ C7 และเข้าสู่คลองกระดูกที่ระดับ C6
มีตัวเลือกที่เป็นไปได้: VA ด้านซ้ายเกิดขึ้นจากส่วนโค้งของเอออร์ตาและเข้าสู่คลองกระดูกที่ระดับ C5

ส่วนที่สองของ PA มีลักษณะเป็นระยะ ๆ เนื่องจาก ผ่านเข้าไปในคลองกระดูกของกระบวนการตามขวางของ C6-C2 และการเกิดเงาอะคูสติกเกิดขึ้นที่บริเวณของกระบวนการตามขวาง
หากความเร็วการไหลเวียนของเลือดในบริเวณใกล้เคียงใกล้เคียงกันก็หมายความว่า การเปลี่ยนแปลงทางพยาธิวิทยาไม่ได้อยู่ในจุดบอด

สำหรับ PA ส่วน III เซ็นเซอร์นูนอาจมีประโยชน์ เนื่องจากความผิดปกติทางสรีรวิทยา จึงไม่สามารถประเมินการไหลเวียนของเลือดได้อย่างถูกต้อง
สำหรับส่วนที่ 4 VA จะถูกตรวจสอบด้วยเซ็นเซอร์เซกเตอร์ 1.5-2.5 MHz ผ่านทางแม็กนั่ม foramen โดยให้ผู้ป่วยอยู่ในท่านอนคว่ำ

การสแกน Triplex ของลำคอและศีรษะ
อ่านข้อมูลพื้นฐานของการสแกน Triplex ตัวชี้วัดปกติในหลอดเลือดคอและศีรษะในผู้ใหญ่และเด็กดู
สเปกตรัม CCA มีการเพิ่มขึ้นอย่างรวดเร็วและมีจุดสูงสุดที่แคบในซิสโตล การไหลต่ำในไดแอสโทล และรอยบากแบบไดโครติกในซิสโตลตอนปลายและไดแอสโทลระยะแรก
สเปกตรัมของ ESA คล้ายกับ OSA บางครั้งมีการไหลถอยหลังเข้าคลองในไดแอสโทล ซึ่งเป็นเสียง "ยิง" แตะหลอดเลือดแดงขมับผิวเผินแล้วคุณจะเห็นคลื่น T บนสเปกตรัม ECA
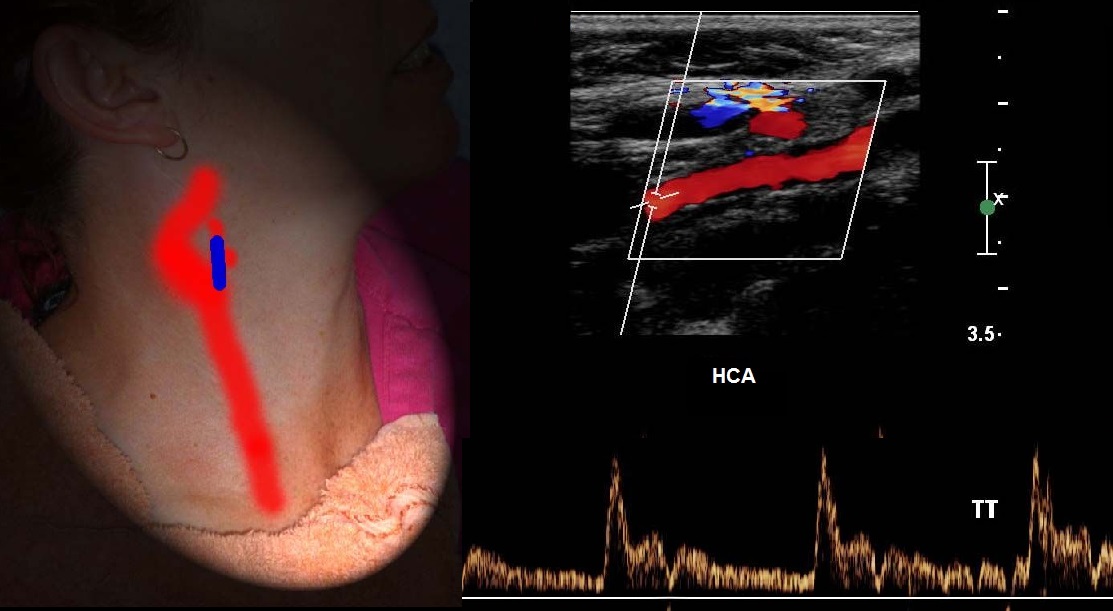
สเปกตรัม ICA มีการเพิ่มขึ้นทีละน้อยและมีจุดสูงสุดที่กว้างในซิสโตล มีการไหลแอนติเกรดสูงในไดแอสโทล แทบไม่มีการเต้นเป็นจังหวะ และเสียง "ระเบิด"

สเปกตรัมของส่วน II ของ VA มีรูปร่างคล้ายกับ ICA, Vps และ Ved ต่ำกว่า 1.5 เท่า การไหลเป็นแบบแอนติเกรดโดยเฉพาะ Vps อาจลดลงในส่วนบน แต่ไม่เกิน 20%
VAs ของทั้งสองฝ่ายมีลูเมนเท่ากันเพียง 26-44% ของกรณี มักพิจารณาความไม่สมดุลของความเร็ว ในสภาวะปกติ<20%.
ICA และ VA บำรุงสมองอย่างระมัดระวัง ความผิดปกติทางสรีรวิทยาในส่วนที่ 3 ของหลอดเลือดแดงจะทำให้การเต้นของชีพจรราบรื่น
ใน CCA และ ECA มีความต้านทานสูง มีอัตราการไหลต่ำในไดแอสโตล ใน ICA และ VA มีความต้านทานต่ำ มีกระแส diastole สูง

ความเร็วและดัชนีการไหลเวียนของเลือดจะถูกเปรียบเทียบกับค่าปกติ บนเรือของทั้งสองด้านความไม่สมดุลของ Vps ไม่ควรเกิน 20% ดัชนี RI และ PI - 10%
ดูแลตัวเองด้วยนะ นักวินิจฉัยของคุณ!
ยังไม่ทราบที่มาของเสียงพึมพำระหว่างรอยโรคหลอดเลือดแข็งตัวของหลอดเลือดแดงที่แยกไปสองทางซึ่งยังไม่ได้นำไปสู่โรค TIA หรือโรคหลอดเลือดสมอง ตามสิ่งพิมพ์การศึกษาได้ดำเนินการวิเคราะห์ประชากรกลุ่มเล็กและส่วนใหญ่ไม่สามารถระบุตำแหน่งและความรุนแรงของการตีบได้ การประเมินผู้ป่วยที่มีอาการตีบตันและเสียงพึมพำของปากมดลูกที่อ้างอิงถึงขั้นตอนการผ่าตัดหลักนั้นมีข้อจำกัดที่คล้ายกัน ผลการศึกษาส่วนใหญ่พบว่า ผู้ป่วยที่มีเสียงพึมพำที่ปากมดลูกมีความเสี่ยงเพิ่มขึ้นต่อโรคหัวใจ โรคหลอดเลือดสมอง และการเสียชีวิต ในขณะเดียวกัน จังหวะไม่จำเป็นต้องเกิดขึ้นในแอ่งของเรือที่เกิดเสียงดัง เมื่อคำนึงถึงสิ่งนี้เราสามารถพูดได้ว่าไม่แนะนำให้ทำการผ่าตัดหลอดเลือดแดงคาโรติดเสมอไปในผู้ป่วยที่ตีบโดยไม่มีอาการ
อย่างไรก็ตามในผู้ป่วยที่มีรอยโรคตีบตันอย่างรุนแรงที่จุดเริ่มต้นของหลอดเลือดแดงคาโรติดภายใน (น้อยกว่า 1.5 มม. มม.) ซึ่งลดการไหลเวียนของเลือดไปยังส่วนปลายของหลอดเลือดแดงคาโรติดภายในความเสี่ยงของการอุดตันของลิ่มเลือดอุดตันจะเพิ่มขึ้น แม้ว่าผู้ป่วยเหล่านี้จะลดการไหลเวียนของเลือดในหลอดเลือดแดงคาโรติดภายในส่วนปลาย รอยโรคยังคงไม่มีอาการเนื่องจากการไหลเวียนของเลือด ipsilateral ที่เพียงพอผ่านส่วนหน้าของวงกลมวิลลิสเข้าสู่หลอดเลือดแดงกลางสมอง ipsilateral และหลอดเลือดแดงสมองส่วนหน้า ดังนั้นโรคหลอดเลือดสมองอาจเกิดขึ้นในภายหลังเนื่องจากเส้นเลือดอุดตันที่หลอดเลือดแดง เสียงที่เกิดจากการตีบอย่างรุนแรงที่จุดเริ่มต้นของหลอดเลือดแดงคาโรติดภายในจะมีเสียงแหลมสูงและยาวนาน ซึ่งมักได้ยินในช่วง diastole ในขณะที่การตีบดำเนินไปและการไหลเวียนของเลือดช้าลง เสียงจะลดลงและหายไปเมื่อเกิดการบดเคี้ยว เทคนิคที่ไม่รุกล้ำในการตรวจหลอดเลือดแดงในหลอดเลือดแดงในหลอดเลือดแดง รวมถึง B-scans การศึกษา Doppler ของการไหลเวียนของเลือดทันทีที่ไกลไปยังบริเวณที่ตีบ การวิเคราะห์สเปกตรัมเสียงเชิงปริมาณ และการหาความดันตาโดยใช้การตรวจกล้ามเนื้อตา สามารถระบุบริเวณที่มีการตีบรุนแรงได้ หากไม่มีข้อมูลจากการศึกษาแบบสุ่มเกี่ยวกับประสิทธิผลของการผ่าตัด endarterectomy เทียบกับการรักษาด้วยยาต้านเกล็ดเลือดสำหรับรอยโรคประเภทนี้ แพทย์อาจเลือกวิธีใดวิธีหนึ่งเหล่านี้ มักมีการกำหนดยาต้านเกล็ดเลือดบ่อยกว่า หากมีการบันทึกสัญญาณของการตีบแคบอย่างต่อเนื่องและเส้นผ่านศูนย์กลางของรูที่เหลือของหลอดเลือดน้อยกว่า 1.5 มม. การผ่าตัดถือเป็นวิธีการหนึ่งในคลินิกของเรา อัตราภาวะแทรกซ้อนของการผ่าตัดไม่ควรเกิน 2% อย่างไรก็ตาม ไม่มีหลักฐานว่าการผ่าตัดรักษามีประสิทธิผลมากกว่าการรักษาแบบอนุรักษ์นิยม ดังนั้นจึงจำเป็นต้องมีการประเมินแบบสุ่ม
โรคหลอดเลือดสมองถือเป็นปัญหาที่สำคัญที่สุดประการหนึ่งของการแพทย์แผนปัจจุบัน อัตราการเสียชีวิตจากอุบัติเหตุทางหลอดเลือดในสมองครองตำแหน่งผู้นำเหนือโรคอื่นๆ และมีความถี่ของความพิการสูงมาก
การตีบของหลอดเลือดแดงคาโรติดเกิดขึ้นในสมองประมาณหนึ่งในสามของจังหวะทั้งหมด เมื่อรูของหลอดเลือดแดงคาโรติดภายในปิดมากกว่า 70% ผู้ป่วยเกือบครึ่งหนึ่งจะเกิดภาวะสมองตายในช่วงปีแรกหลังจากการไหลเวียนของเลือดหยุดชะงักอย่างมีนัยสำคัญ การวินิจฉัยตั้งแต่เนิ่นๆและการกำจัดปัญหาอย่างทันท่วงทีสามารถช่วยหลีกเลี่ยงผลที่ตามมาที่เป็นอันตรายได้ วิธีการรักษาโดยการผ่าตัดสมัยใหม่มีความปลอดภัย และด้วยการตรวจพบพยาธิสภาพตั้งแต่เนิ่นๆ ทำให้การรักษาที่มีการบุกรุกน้อยที่สุดเป็นไปได้ ซึ่งไม่จำเป็นต้องมีแผลขนาดใหญ่และการดมยาสลบ
หลอดเลือดแดงคาโรติดออกจากหลอดเลือดแดงใหญ่เข้าไปในเนื้อเยื่อของพื้นผิวด้านหน้าของคอถึงศีรษะซึ่งแบ่งออกเป็นกิ่งภายนอกและภายในโดยนำเลือดไปยังหลอดเลือดของสมองและเนื้อเยื่อของศีรษะ การตีบสามารถปรากฏได้ในพื้นที่ใดก็ได้ แต่ส่วนใหญ่มักจะอยู่ในบริเวณที่แคบลง (ostia, แบ่งออกเป็นกิ่งก้าน)

ปริมาตรหลักของเลือดจะไหลเวียนไปยังสมองผ่านทางหลอดเลือดแดงขนาดใหญ่เหล่านี้ ดังนั้นสิ่งรบกวนใดๆ ที่เกิดขึ้นในหลอดเลือดแดงเหล่านี้จะนำไปสู่ภาวะขาดออกซิเจน และจำเป็นต้องได้รับการตรวจและการรักษาทันที หากในสหรัฐอเมริกาจำนวนการผ่าตัดแก้ไขตีบตีบถึง 100,000 ต่อปีดังนั้นในรัสเซียจะมีการดำเนินการเพียง 5,000 เท่านั้น ตัวเลขที่ต่ำเช่นนี้ไม่สามารถครอบคลุมผู้ที่ต้องการการรักษาได้ทั้งหมด และนี่คือหนึ่งในปัญหาสำคัญของระบบการรักษาพยาบาล
ปัญหาอีกประการหนึ่งคือการตรวจพบพยาธิวิทยาล่าช้าหรือผู้ป่วยไม่เต็มใจที่จะ "เข้ารับการผ่าตัดด้วยมีดของศัลยแพทย์" อย่างไรก็ตาม ผู้ป่วยทุกคนที่เป็นโรคหลอดเลือดตีบขั้นวิกฤติควรตระหนักว่าการผ่าตัดเป็นวิธีเดียวที่จะหลีกเลี่ยงโรคหลอดเลือดสมองและช่วยชีวิตได้
สาเหตุของการตีบตันของหลอดเลือดแดงคาโรติด
การตีบตันของหลอดเลือดแดงคาโรติดเป็นผลมาจากปัจจัยเสี่ยงที่ส่งผลกระทบต่อคนจำนวนมาก โดยเฉพาะผู้สูงอายุ โรคหลอดเลือดมีส่วนทำให้:
- พันธุกรรม;
- นิสัยที่ไม่ดี โดยเฉพาะการสูบบุหรี่
- ความดันโลหิตสูง
- ความผิดปกติของการเผาผลาญคาร์โบไฮเดรต (เบาหวาน);
- วัยชราและเพศชาย
- น้ำหนักส่วนเกินขาดการออกกำลังกาย
 หากมีผู้ป่วยในครอบครัวที่ทุกข์ทรมานจากการตีบของหลอดเลือดแดงคาโรติดก็มีแนวโน้มว่าญาติทางสายเลือดอื่น ๆ อาจมีความบกพร่องทางพันธุกรรมต่อพยาธิสภาพ เห็นได้ชัดว่ากลไกทางพันธุกรรมของความไวต่อความผิดปกติของการเผาผลาญไขมันเป็นพื้นฐาน
หากมีผู้ป่วยในครอบครัวที่ทุกข์ทรมานจากการตีบของหลอดเลือดแดงคาโรติดก็มีแนวโน้มว่าญาติทางสายเลือดอื่น ๆ อาจมีความบกพร่องทางพันธุกรรมต่อพยาธิสภาพ เห็นได้ชัดว่ากลไกทางพันธุกรรมของความไวต่อความผิดปกติของการเผาผลาญไขมันเป็นพื้นฐาน
ภาวะทั่วไปเช่นโรคอ้วนยังกระตุ้นให้เกิดภาวะหลอดเลือดแดงแข็งตัว แรงกดดันที่มากเกินไปจะเปลี่ยนโครงสร้างของผนังหลอดเลือด ทำให้มีความหนาแน่นและเปราะบาง ส่งเสริมการสะสมของไขมันที่นั่น และการรวมกันของหลอดเลือดกับความดันโลหิตสูงจะเพิ่มความเสี่ยงอย่างมีนัยสำคัญ
เมื่ออายุมากขึ้นโอกาสที่จะเกิดความเสียหายต่อโครงสร้างของผนังหลอดเลือดแดงคาโรติดเพิ่มขึ้นดังนั้นพยาธิวิทยามักจะได้รับการวินิจฉัยในช่วงทศวรรษที่ 6-7 ของชีวิต ในผู้ชาย กระบวนการนี้เกิดขึ้นก่อนหน้านี้ และในผู้หญิง ฟังก์ชั่นการป้องกันจะดำเนินการโดยฮอร์โมนเอสโตรเจนทางเพศ ดังนั้น พวกเขาจะป่วยในภายหลังหลังวัยหมดประจำเดือน
การตีบของหลอดเลือดแดงคาโรติดอาจแย่ลงเมื่อเทียบกับภูมิหลังของหลอดเลือด ซึ่งในจำนวนนี้อาการงอ งอ และความบิดเบี้ยวเป็นเรื่องปกติ ในโซนเหล่านี้มีโอกาสเกิดความเสียหายต่อเอ็นโดทีเลียมเพิ่มขึ้นเนื่องจากการไหลเวียนของเลือดที่ปั่นป่วน, หลอดเลือดดำเนินไปและการตีบที่สำคัญทางโลหิตวิทยาอาจเกิดขึ้นได้เร็วกว่าเมื่อเปรียบเทียบกับเส้นทางตรงของหลอดเลือด
พื้นฐานทางสัณฐานวิทยาของการตีบของหลอดเลือดที่คอคือ พยาธิวิทยาของการเผาผลาญไขมันและคาร์โบไฮเดรตกระตุ้นให้เกิดการสะสมของไขมันไม่เพียง แต่ในหลอดเลือดแดงใหญ่, หลอดเลือดหัวใจและหลอดเลือดแดงในสมองเท่านั้น แต่ยังอยู่ในหลอดเลือดที่คอซึ่งทำให้การส่งเลือดไปยังสมองทำได้ยาก
คราบจุลินทรีย์ในหลอดเลือดแดงคาโรติดไม่ปรากฏให้เห็นในขณะนี้ โดยเฉพาะอย่างยิ่งหากมีการแปลเป็นภาษาท้องถิ่นในด้านใดด้านหนึ่ง ด้วยการเพิ่มขึ้นทีละน้อยรูของหลอดเลือดจะแคบลงมากขึ้นเรื่อย ๆ และสัญญาณของการขาดเลือดไหลเวียนในศีรษะปรากฏขึ้น - ภาวะขาดเลือดเรื้อรังซึ่งแสดงออกทางคลินิก
ด้วยการไหลเวียนของเลือดที่ค่อนข้างคงที่ผ่านหลอดเลือดแดงหลักของคอ ปรากฏการณ์ของภาวะขาดเลือดเรื้อรังจะค่อยๆ คืบหน้า แต่ เมื่อคราบพลัคถูกทำลาย การเกิดลิ่มเลือดอุดตันจะเกิดขึ้นอย่างหลีกเลี่ยงไม่ได้เมื่อหลอดเลือดอุดตันโดยสิ้นเชิงนี่เป็นหนึ่งในอาการที่อันตรายที่สุดของหลอดเลือดแดงตีบตันซึ่งมาพร้อมกับเนื้อร้ายของเนื้อเยื่อสมอง (โรคหลอดเลือดสมอง)

ขึ้นอยู่กับขอบเขตของความเสียหายต่อผนังหลอดเลือดหลอดเลือดแดงโฟกัสมีความโดดเด่น (มากกว่าหนึ่งถึงหนึ่งเซนติเมตรครึ่ง) และยืดเยื้อเมื่อแผ่นโลหะครอบครองความยาวของหลอดเลือดมากกว่า 1.5 ซม.
เพื่อประเมินระดับความเสี่ยงของการเกิดอุบัติเหตุหลอดเลือดและกำหนดข้อบ่งชี้สำหรับการผ่าตัดมันเป็นเรื่องธรรมดาที่จะแยกแยะความแตกต่างของหลอดเลือดแดงในหลอดเลือดแดงตีบหลายระดับโดยพิจารณาจากเปอร์เซ็นต์ของการตีบของรูของหลอดเลือด:
- มากถึง 50% เป็นการตีบแคบที่ไม่มีนัยสำคัญทางโลหิตวิทยาซึ่ง ชดเชยด้วยการไหลเวียนของเลือดที่เป็นหลักประกัน
- 50-69% – การตีบแคบเด่นชัด, แสดงออกทางคลินิก;
- การตีบมากถึง 79% นั้นต่ำกว่าวิกฤต ความเสี่ยงของความผิดปกติของระบบไหลเวียนโลหิตเฉียบพลันนั้นสูงมาก
- การตีบที่สำคัญ เมื่อรูของหลอดเลือดแดงแคบลง 80% หรือมากกว่า
ส่วนที่อ่อนแอต่อกระบวนการหลอดเลือดแดงมากที่สุดคือส่วนเริ่มต้นของหลอดเลือดแดงคาโรติดทั่วไปซึ่งเป็นจุดที่แบ่งออกเป็นกิ่งภายนอกและภายในและปากของพวกเขา
อาการและการวินิจฉัยโรคหลอดเลือดแดงตีบ
ไม่มีอาการเฉพาะที่บ่งบอกถึงภาวะหลอดเลือดแดงตีบเนื่องจากหลอดเลือดแดงตีบตันไม่สามารถส่งเลือดไปยังสมองได้ในปริมาณที่ต้องการ อาการจึงประกอบด้วยสัญญาณของภาวะขาดเลือดในสมอง การตีบแคบลงครึ่งหนึ่งของหลอดเลือดไม่ทำให้เกิดความผิดปกติทางระบบไหลเวียนโลหิตอย่างมีนัยสำคัญ และผู้ป่วยจึงดำเนินไปโดยไม่มีใครสังเกตเห็น เมื่อระดับการตีบเพิ่มขึ้น อาการทางคลินิกจะปรากฏขึ้น

“ระฆัง” แรกที่บ่งบอกถึงปัญหาอาจเกิดขึ้นได้ ซึ่งมาพร้อมกับ:
- ปวดศีรษะ;
- อาการวิงเวียนศีรษะและความไม่สมดุล;
- รู้สึกชาที่ใบหน้าและแขนขา;
- คำที่ไม่ชัดทำให้ความเข้าใจคำพูดบกพร่องซึ่งทำให้การติดต่อกับผู้ป่วยทำได้ยาก
- ความผิดปกติของการมองเห็น;
- เป็นลม
อาการที่แสดงไว้จะเป็นช่วงสั้นๆ มักกินเวลาประมาณครึ่งชั่วโมง แล้วค่อย ๆ หายไป และเมื่อสิ้นสุดวันแรกก็ไม่มีร่องรอยหลงเหลืออยู่ อย่างไรก็ตามแม้ว่าอาการจะกลับสู่ภาวะปกติอย่างสมบูรณ์แล้ว แต่คุณต้องปรึกษาแพทย์เพื่อชี้แจงสาเหตุของภาวะขาดเลือดในสมอง หากคุณเคยเป็นโรค TIA มาก่อน ความเสี่ยงของโรคหลอดเลือดสมองจะเพิ่มขึ้น 10 เท่า ดังนั้นการโจมตีเหล่านี้ถือได้ว่าเป็นต้นเหตุของภาวะสมองตาย และไม่ควรมองข้าม
เมื่อเทียบกับพื้นหลังของการตีบของหลอดเลือดแดงที่คอมันแสดงให้เห็นว่าประสิทธิภาพลดลง, ความจำลดลง, มีสมาธิยากและการเปลี่ยนแปลงพฤติกรรม สัญญาณของโรคสมองจากโรคหลอดเลือดหัวใจตีบดังกล่าวอาจสังเกตเห็นได้ชัดเจนก่อนอื่นสำหรับผู้อื่นซึ่งจะเริ่มสังเกตว่าคนที่รักหรือเพื่อนร่วมงานของพวกเขากำลังเปลี่ยนแปลงอุปนิสัยมันยากสำหรับเขาที่จะรับมือกับความรับผิดชอบตามปกติมันยากกว่าที่จะบรรลุผล ความเข้าใจซึ่งกันและกันเมื่อสื่อสารในขณะที่ตัวผู้ป่วยเองจะพยายามรักษาภาพลักษณ์ของชีวิตตามปกติโดย "สาเหตุ" อาการมาจากความเหนื่อยล้าหรืออายุ
การตีบที่สำคัญของหลอดเลือดแดงคาโรติดด้านขวาหรือด้านซ้ายอาจทำให้เกิดผลที่ร้ายแรงมากกว่า TIAแผ่นโลหะหลอดเลือดขนาดใหญ่สามารถแตกออกได้โดยมีเนื้อหาถูกปล่อยลงบนพื้นผิวของผนังหลอดเลือด ซึ่งในกรณีนี้ภาวะลิ่มเลือดอุดตันจะต้องเกิดขึ้น และลิ่มเลือดที่เกิดขึ้นจะปิดกั้นหลอดเลือดแดงอย่างสมบูรณ์ ทิ้งไว้โดยไม่มีโอกาสส่งเลือดไปยังสมอง
ผลที่ตามมาของการหยุดการไหลเวียนของเลือดอย่างสมบูรณ์ผ่านหลอดเลือดแดงคาโรติดคือโรคหลอดเลือดสมองตีบ - กล้ามเนื้อสมองตายซึ่งเซลล์ประสาทตายในบริเวณที่เลือดไปเลี้ยงหลอดเลือดแดงที่ได้รับผลกระทบ ลิ่มเลือดอุดตันหรือชิ้นส่วนของมันสามารถแตกออกและเคลื่อนตัวเข้าไปในหลอดเลือดขนาดเล็ก - เบซิลาร์, หลอดเลือดแดงในสมอง จากนั้นอาการของโรคหลอดเลือดสมองจะเกิดจากความเสียหายต่อบริเวณหลอดเลือดที่เฉพาะเจาะจง
ถือเป็นอัมพาต อัมพฤกษ์ หมดสติ การพูด การกลืน และความไวต่อความรู้สึก ในกรณีที่รุนแรง อาการโคม่าสมองจะเกิดขึ้น และกิจกรรมของระบบหัวใจและหลอดเลือดและระบบทางเดินหายใจจะหยุดชะงัก อาการเหล่านี้มักเกิดขึ้นอย่างกะทันหันโดยมีอาการปวดศีรษะรุนแรง และอาจทำให้บุคคลประหลาดใจในที่ทำงาน บนท้องถนน หรือที่บ้าน สิ่งสำคัญคือคนรอบข้างต้องปรับตัวและเรียกรถพยาบาลอย่างรวดเร็ว เพราะทั้งชีวิตและการพยากรณ์โรคขึ้นอยู่กับความเร็วในการให้ความช่วยเหลือที่มีคุณสมบัติเหมาะสม
 จากอาการที่เด่นชัดสามารถแยกแยะได้หลายประการ: ตัวแปรของพยาธิวิทยา:
จากอาการที่เด่นชัดสามารถแยกแยะได้หลายประการ: ตัวแปรของพยาธิวิทยา:
- รูปแบบที่ไม่มีอาการเมื่อไม่มีสัญญาณของภาวะขาดเลือดในสมอง แต่มีการระบุการตีบแล้วผ่านการตรวจเพิ่มเติม
- Discirculatory encephalopathy - ภาวะขาดเลือดเรื้อรังโดยไม่มีอาการโฟกัสของความเสียหายของสมอง
- การโจมตีขาดเลือดชั่วคราว - สามารถเกิดขึ้นได้กับความผิดปกติของระบบประสาทโฟกัสที่หายไปภายในหนึ่งวัน
- ผลที่ตามมา - อาการจะหายไปภายในหนึ่งเดือน
- โรคหลอดเลือดสมอง (กล้ามสมอง) เป็นการรบกวนการไหลเวียนของเลือดเฉียบพลันโดยมีอาการทางสมองและโฟกัส
การพยากรณ์โรคไม่เพียงขึ้นอยู่กับความรุนแรงของการตีบเท่านั้น แต่ยังขึ้นอยู่กับการตรวจพบพยาธิสภาพในระยะเริ่มต้นด้วย ในเรื่องนี้จำเป็นต้องปรึกษาแพทย์อย่างทันท่วงทีแม้ว่าอาการของโรคจะหายไปอย่างไร้ร่องรอยก็ตาม
หนึ่งในสัญญาณแรกของการตีบตันซึ่งสามารถตรวจพบได้ในระหว่างการไปพบแพทย์ครั้งแรกถือเป็นเสียงแปลก ๆ เหนือหลอดเลือดแดงเมื่อฟัง เพื่อยืนยันการวินิจฉัยมีการใช้การตรวจด้วยเครื่องมือหลายอย่าง - CT, MRI, อัลตราซาวนด์, แอนจีโอกราฟ
วิธีที่เข้าถึงได้ ปลอดภัย และประหยัดที่สุดในการวินิจฉัยการตีบของหลอดเลือดแดงที่คอคือวิธีอัลตราซาวนด์ เสริมด้วยอัลตราซาวนด์ดอปเปลอร์ ผู้เชี่ยวชาญจะประเมินโครงสร้างของผนังหลอดเลือดและลักษณะของการไหลเวียนของเลือด

CT และ MRI ช่วยให้สามารถแยกสาเหตุอื่นๆ ของพยาธิวิทยาของระบบไหลเวียนโลหิตได้ และการตรวจเอ็กซ์เรย์คอนทราสแอนจีโอกราฟีจะช่วยระบุตำแหน่งของการตีบแคบได้อย่างแม่นยำ ความคมชัดยังใช้ในขั้นตอนของการผ่าตัดแก้ไขการตีบตัน
การรักษาหลอดเลือดตีบตัน
ในการรักษาอาการตีบของหลอดเลือดที่คอและส่งผลให้เกิดความผิดปกติของการไหลเวียนของเลือดในศีรษะ จะต้องใช้ยาและการผ่าตัด
การบำบัดแบบอนุรักษ์นิยมมีวัตถุประสงค์เพื่อปรับปรุงการทำงานของสมอง ปกป้องจากผลกระทบที่เป็นอันตรายของภาวะขาดออกซิเจนซึ่งมีการกำหนดยา nootropic และเมตาบอลิซึม - piracetam, Mildronate, วิตามินบี
การแก้ไขความดันโลหิตกลายเป็นองค์ประกอบบังคับของการบำบัดด้วยยา ผู้ป่วยความดันโลหิตสูงควรรับประทานอย่างต่อเนื่องตามสูตรที่แพทย์แนะนำ ผู้ป่วยที่มีภาวะ hypotonic ควรระมัดระวังและควบคุมความดันโลหิตด้วย เนื่องจากการลดความดันโลหิตจะทำให้สมองขาดออกซิเจนแย่ลง
สำหรับโล่หลอดเลือดในหลอดเลือดแดงคาโรติดและนี่คือสาเหตุที่พบบ่อยที่สุดของพยาธิวิทยายาที่ทำให้การเผาผลาญไขมันเป็นปกติจะถูกระบุ () จำเป็นต้องมีอาหารและการออกกำลังกายอย่างมีเหตุผล
การรักษาด้วยยาสามารถปรับปรุงการทำงานของสมองในการตีบที่ไม่สำคัญและมีบทบาทสนับสนุนหลังการผ่าตัด แต่ในกรณีของการตีบแคบของหลอดเลือดแดงที่ไม่ได้รับการชดเชย การโจมตีจากภาวะขาดเลือดซ้ำๆ หรือโรคหลอดเลือดสมอง ไม่จำเป็นต้องผ่าตัด
บ่งชี้ในการผ่าตัดรักษาคือ:
- หลอดเลือดตีบมากกว่า 70% แม้ว่าจะไม่มีอาการทางคลินิกที่ชัดเจนก็ตาม
- เงื่อนไขหลังเกิดโรคหลอดเลือดสมองที่เกี่ยวข้องกับความเสียหายต่อหลอดเลือดแดงคาโรติด
- TIA ที่เกิดซ้ำโดยมีการตีบตันตั้งแต่ 50% ขึ้นไป
การผ่าตัดหลอดเลือดตีบตันมีวัตถุประสงค์เพื่อฟื้นฟูการไหลเวียนของเลือดให้เป็นปกติ และอาจเกิดความรุนแรงหรือลุกลามน้อยที่สุด การแทรกแซงที่รุนแรงจะดำเนินการอย่างเปิดเผยและมีการบุกรุกน้อยที่สุด - โดยไม่มีแผลที่ผิวหนังขนาดใหญ่
การรักษาแบบรุนแรง – carotid – การผ่าตัดแบบเปิดซึ่งมีการทำกรีดที่คอในบริเวณที่หลอดเลือดผ่านไป แยกหลอดเลือดแดงออก ศัลยแพทย์ค้นหาบริเวณที่ตีบตันและกำจัดคราบจุลินทรีย์ออกด้วยกันในส่วนของผนังหลอดเลือด จากนั้นความสมบูรณ์ ของหลอดเลือดได้รับการบูรณะโดยการทำศัลยกรรมพลาสติกและเย็บแผล ด้วยการโค้งงอ การวนซ้ำ และความบิดเบี้ยวร่วมกัน ทำให้สามารถถอดส่วนที่ได้รับผลกระทบทั้งหมดของหลอดเลือดแดงออกได้ การผ่าตัดต้องใช้การดมยาสลบ

การผ่าตัด endarterectomy ของหลอดเลือดแดง
การใส่ขดลวด – วิธีการรักษาที่อ่อนโยนยิ่งขึ้น ซึ่งประกอบด้วยการนำท่อพิเศษเข้าไปในรูของหลอดเลือด ซึ่งจะขยายและรักษาให้อยู่ในรูปแบบที่ยืดตรง เพื่อให้แน่ใจว่าการไหลเวียนของเลือด วัตถุประสงค์ของการดำเนินการดังกล่าวคือเพื่อป้องกันอุบัติเหตุทางหลอดเลือดที่อาจเกิดขึ้นและลดอาการของภาวะขาดออกซิเจนเรื้อรังให้เหลือน้อยที่สุด ดังนั้นจึงมีข้อบ่งชี้สำหรับการตีบแคบใต้วิกฤต
การใส่ขดลวดจะดำเนินการภายใต้การดมยาสลบเฉพาะที่โดยมีการติดตามความดันโลหิตและชีพจรของผู้ป่วยอย่างต่อเนื่อง หลอดเลือดแดงต้นขาที่สอดลวดนำทางจะถูกเจาะ และใส่สายสวนและสารทึบรังสีเข้าไปเพื่อระบุตำแหน่งของขดลวดได้อย่างแม่นยำ การดำเนินการดำเนินการภายใต้การควบคุมด้วยฟลูออโรสโคป แต่ปริมาณรังสีที่ได้รับมีน้อยและไม่ก่อให้เกิดอันตรายใดๆ

โครงการใส่ขดลวด
มีการติดตั้งขดลวดที่บริเวณที่มีการตีบของหลอดเลือดแดงคาโรติดด้านซ้ายหรือขวาซึ่งจะขยายตัวและเป็นไปได้ที่จะใช้ลูกโป่งพิเศษที่ทำให้พองตัวของหลอดเลือดในบริเวณที่แคบลง เพื่อป้องกันภาวะแทรกซ้อนที่เกิดจากลิ่มเลือดอุดตันด้วยความเสียหายต่อหลอดเลือดแดงเล็กของสมองในระหว่างการผ่าตัดจะมีการติดตั้งตัวกรองพิเศษในหลอดเลือดแดงที่ไม่รบกวนการไหลเวียนของเลือด แต่ยังคงรักษาอนุภาคที่เล็กที่สุดของลิ่มเลือด
เมื่อใส่ขดลวดเข้าที่แล้ว ตัวกรองและสายสวนจะถูกถอดออก และขดลวดยังคงอยู่ที่บริเวณที่ตีบ การแทรกแซงจะใช้เวลาไม่เกินหนึ่งชั่วโมง หลังจากนั้นผู้ป่วยสามารถส่งไปยังห้องไอซียูได้ระยะหนึ่งหรือย้ายไปหอผู้ป่วยทันที แนะนำให้นอนพักอย่างเข้มงวดในวันแรก ไม่มีข้อจำกัดในการรับประทานอาหารและของเหลวในช่วงหลังการผ่าตัด
ระยะเวลาการรักษาในโรงพยาบาลเพื่อรับการผ่าตัดจะพิจารณาเป็นรายบุคคล หลังจากใส่ขดลวด ผู้ป่วยจะใช้เวลา 2-3 วันในโรงพยาบาล หลังจากนั้นเขาก็สามารถกลับบ้านได้ การผ่าตัดแบบเปิดต้องอาศัยการสังเกตนานกว่า - ประมาณหนึ่งสัปดาห์ ซึ่งเป็นช่วงสิ้นสุดของการตัดไหมที่ผิวหนังออก
การพยากรณ์โรคหลังจากการแก้ไขการไหลเวียนของเลือดในเวลาที่เหมาะสมเป็นสิ่งที่ดี แต่ผู้ป่วยควรรู้ว่ามันไม่ได้ป้องกันความเสียหายต่อหลอดเลือดนี้หรือหลอดเลือดแดงอื่น ๆ ของศีรษะและคอดังนั้นจึงรักษาวิถีชีวิตที่มีสุขภาพดีปรับโภชนาการให้เป็นปกติรักษาระดับปกติ แรงกดดันถือเป็นมาตรการป้องกันที่สำคัญที่สุดที่ไม่อาจละเลยได้
การป้องกันการตีบของหลอดเลือดแดงคาโรติดบนพื้นหลังของรอยโรคหลอดเลือดแข็งตัวรวมถึงการรับประทานอาหารพิเศษ การออกกำลังกายอย่างมีเหตุผล การลดน้ำหนัก การเลิกสูบบุหรี่ และการรักษาด้วยยาของโรคหลอดเลือดหัวใจและเมแทบอลิซึมที่มีอยู่ นอกจากนี้ควรไปพบแพทย์เพื่อตรวจสุขภาพเป็นประจำ
วิดีโอ: การตีบของหลอดเลือดแดงคาโรติดในโปรแกรม "Live Healthy!"
เจ.เอฟ. คิสต์เลอร์, เอ.เอช. ร็อปเปอร์, เจ.บี. มาร์ติน (เจ. ปริญญาเอก คิสต์เลอร์, เอ.เอช. ร็อปเปอร์, เจ. ดับเบิลยู. มาร์ติน)
ยังไม่ทราบที่มาของเสียงพึมพำในระหว่างรอยโรคหลอดเลือดแข็งตัวของหลอดเลือดแดงที่แยกไปสองทางซึ่งยังไม่นำไปสู่โรค TIA หรือโรคหลอดเลือดสมอง ตามสิ่งพิมพ์การศึกษาได้ดำเนินการวิเคราะห์ประชากรกลุ่มเล็กและส่วนใหญ่ไม่สามารถระบุตำแหน่งและความรุนแรงของการตีบได้ การประเมินผู้ป่วยที่มีอาการตีบตันและเสียงพึมพำของปากมดลูกที่อ้างอิงถึงขั้นตอนการผ่าตัดหลักนั้นมีข้อจำกัดที่คล้ายกัน การศึกษาส่วนใหญ่พบว่าผู้ป่วยที่มีเสียงพึมพำที่ปากมดลูกมีความเสี่ยงเพิ่มขึ้นต่อโรคหัวใจ โรคหลอดเลือดสมอง และการเสียชีวิต ในขณะเดียวกัน จังหวะไม่จำเป็นต้องเกิดขึ้นในแอ่งของเรือที่เกิดเสียงดัง เมื่อคำนึงถึงสิ่งนี้เราสามารถพูดได้ว่าไม่แนะนำให้ทำการผ่าตัดหลอดเลือดแดงคาโรติดเสมอไปในผู้ป่วยที่ตีบโดยไม่มีอาการ
อย่างไรก็ตาม ในผู้ป่วยที่มีรอยโรคตีบตันอย่างรุนแรงที่จุดเริ่มต้นของหลอดเลือดแดงภายใน (1.5 มม. หรือน้อยกว่า) ซึ่งลดการไหลเวียนของเลือดไปยังส่วนปลายของหลอดเลือดแดงภายใน ความเสี่ยงของการอุดตันของลิ่มเลือดจะเพิ่มขึ้น แม้ว่าผู้ป่วยเหล่านี้จะลดการไหลเวียนของเลือดในหลอดเลือดแดงคาโรติดภายในส่วนปลาย รอยโรคยังคงไม่มีอาการเนื่องจากการไหลเวียนของเลือด ipsilateral ที่เพียงพอผ่านส่วนหน้าของวงกลมวิลลิสเข้าสู่หลอดเลือดแดงกลางสมอง ipsilateral และหลอดเลือดแดงสมองส่วนหน้า ดังนั้นโรคหลอดเลือดสมองอาจเกิดขึ้นในภายหลังเนื่องจากเส้นเลือดอุดตันที่หลอดเลือดแดง เสียงที่เกิดจากการตีบอย่างรุนแรงที่จุดเริ่มต้นของหลอดเลือดแดงคาโรติดภายในจะมีเสียงแหลมสูงและยาวนาน ซึ่งมักได้ยินในช่วง diastole ในขณะที่การตีบดำเนินไปและการไหลเวียนของเลือดช้าลง เสียงจะลดลงและหายไปเมื่อเกิดการบดเคี้ยว เทคนิคที่ไม่รุกล้ำสำหรับการตรวจหลอดเลือดแดงในหลอดเลือดแดง รวมถึง B-scan การศึกษา Doppler ของการไหลเวียนของเลือดทันทีที่ไกลไปยังบริเวณที่ตีบ การวิเคราะห์สเปกตรัมของเสียงเชิงปริมาณ และการหาค่าความดันตาโดยใช้การตรวจเส้นโลหิตตีบ สามารถระบุบริเวณที่มีการตีบอย่างรุนแรงได้ หากไม่มีข้อมูลจากการศึกษาแบบสุ่มเกี่ยวกับประสิทธิผลของการผ่าตัดหลอดเลือดแดงส่วนปลายเมื่อเทียบกับการรักษาด้วยการต่อต้านการรวมตัวของรอยโรคประเภทนี้ แพทย์อาจเลือกวิธีใดวิธีหนึ่งเหล่านี้ มักมีการกำหนดยาต้านเกล็ดเลือดบ่อยกว่า หากมีการบันทึกสัญญาณของการตีบแคบอย่างต่อเนื่องและเส้นผ่านศูนย์กลางของรูเมนที่เหลือของหลอดเลือดคือ 1.5 มม. หรือน้อยกว่า การผ่าตัดถือเป็นวิธีการหนึ่งในคลินิกของเรา อัตราภาวะแทรกซ้อนของการผ่าตัดไม่ควรเกิน 2% อย่างไรก็ตาม ไม่มีหลักฐานว่าการผ่าตัดรักษามีประสิทธิผลมากกว่าการรักษาแบบอนุรักษ์นิยม ดังนั้นจึงจำเป็นต้องมีการประเมินแบบสุ่ม
ที่รอยต่อระหว่างพอนส์และไขกระดูกออบลองกาตา หลอดเลือดแดงกระดูกสันหลังทั้งสองจะรวมกันเป็นหลอดเลือดแดงบาซิลาร์ หลังแบ่งออกเป็นสองหลอดเลือดแดงสมองส่วนหลังในโพรงในร่างกายระหว่างปาก หลอดเลือดแดงขนาดใหญ่เหล่านี้แต่ละเส้นมีกิ่งก้านของเส้นรอบวงที่ยาวและสั้น เช่นเดียวกับกิ่งเล็กๆ ที่เจาะลึกซึ่งส่งเลือดไปยังสมองน้อย ไขกระดูก oblongata พอนส์ สมองส่วนกลาง ซับทาลามัส ทาลามัส ฮิบโปแคมปัส กลีบขมับด้านใน และกลีบท้ายทอย มีความโน้มเอียงของพื้นที่บางส่วนของหลอดเลือดแดงกระดูกสันหลัง, basilar และหลอดเลือดสมองส่วนหลังไปยังรอยโรคหลอดเลือด ส่วนใหญ่แล้วส่วนเริ่มต้นของสัตว์มีกระดูกสันหลังทั้งสองและส่วนที่ใกล้เคียงของหลอดเลือดแดง basilar จะได้รับผลกระทบ นอกจากนี้มีแนวโน้มที่จะเกิดแผ่นหลอดเลือดแดงในส่วนเริ่มต้นของหลอดเลือดแดงกระดูกสันหลังส่วนหลักและส่วนหลัง นัยสำคัญในการพยากรณ์โรคคือรอยโรคในหลอดเลือดของการแปลเป็นภาษาท้องถิ่นมีลักษณะเฉพาะโดยประวัติที่เป็นเอกลักษณ์ของการพัฒนาของโรคทำให้เกิดอาการทางคลินิกพิเศษและต้องการวิธีการรักษาที่เฉพาะเจาะจง
หลอดเลือดแดงสมองส่วนหลัง
พยาธิสรีรวิทยาใน 70% ของกรณี หลอดเลือดแดงในสมองส่วนหลังทั้งสองมีต้นกำเนิดมาจากการแยกไปสองทางในส่วนบนของหลอดเลือดแดงเบซิลาร์ ใน 22% ของกรณี หนึ่งในนั้นมาจากหลอดเลือดแดงคาโรติดภายใน ipsilateral ใน 8% ของกรณี หลอดเลือดแดงในสมองส่วนหลังทั้งสองเกิดขึ้นจากหลอดเลือดแดงคาโรติดภายในเส้นเดียวกัน
คราบจุลินทรีย์ที่เกิดจากหลอดเลือดที่เกิดขึ้นในส่วนด้านบนของหลอดเลือดแดง basilar หรือในส่วนก่อนชุมชนของหลอดเลือดแดงสมองส่วนหลังอาจปิดกั้นหรือทำให้รูของกิ่งก้านเล็ก ๆ ที่ทะลุผ่านก้านสมองหนึ่งหรือหลายกิ่งแคบลง กิ่งก้านเหล่านี้ทำหน้าที่เป็นส่วนตรงกลางของก้านสมอง, ซับสแตนเทียไนกรา ipsilateral, นิวเคลียสสีแดง, นิวเคลียสของเส้นประสาทกล้ามเนื้อตา, การก่อตัวของตาข่ายเหมือนแหของสมองส่วนกลาง, ลำตัวของลูอิสใต้ธาลามิก, รอยแยกของก้านก้านสมองน้อยที่เหนือกว่า, ด้านหลังตามยาว fasciculus และเลมนิสคัสอยู่ตรงกลาง หลอดเลือดแดงเพอร์เชรอน กล่าวคือ หลอดเลือดแดงหลังทาลาโม-ซับทาลาโมพารามีเดียน เป็นหลอดเลือดแดงเดียวที่เกิดขึ้นทางด้านขวาหรือด้านซ้ายของส่วนมัธยฐานก่อนชุมชน (มีเซนเซฟาลิก) ของหลอดเลือดแดงสมองส่วนหลัง ที่ระดับซับทาลามัส จะแบ่งและจ่ายเลือดทั้งสองด้านไปยังส่วนกลางตอนล่างและส่วนหน้าของทาลามัสและซับทาลามัส แขนงทาลามิกทาลาโมเจเนกัลยังมีต้นกำเนิดจากส่วนก่อนชุมชนของหลอดเลือดแดงสมองส่วนหลัง โดยส่งเลือดไปยังหลัง ดอร์โซมเดียล ส่วนหน้าและส่วนล่างของฐานดอกและลำตัวที่อยู่ตรงกลางของกระดูกต้นขาด้านใน สาขาเหล่านี้รวมถึงหลอดเลือดแดงคอรอยด์หลังค่ามัธยฐานและด้านข้าง หลอดเลือดแดงที่อยู่ตรงกลางด้านหลังของ choroid plexus จ่ายส่วนที่เหนือกว่าของ dorsomedial และ dorsal anterior ของฐานดอกและลำตัวที่อยู่ตรงกลางของกระดูกต้นขา เช่นเดียวกับฐานหลอดเลือดของโพรงที่สาม หลอดเลือดแดง choroid plexus หลังด้านข้างส่งเลือดไปยัง choroid plexus ของ lateral ventricle หลอดเลือดแดงหลังทั้งสองของ choroid plexus ส่งกิ่งก้านที่ anastomose กับกิ่งก้านของหลอดเลือดแดงด้านหน้าที่มีชื่อเดียวกัน แต่กิ่งก้านเล็ก ๆ อื่น ๆ ของส่วนก่อนวัยอันควรของหลอดเลือดแดงสมองส่วนหลังจะสิ้นสุดลงโดยไม่สร้างอะนาสโตโมส
โล่หลอดเลือดที่เกิดขึ้นในหลอดเลือดแดงสมองส่วนหลังส่วนปลายไปจนถึงจุดบรรจบกับหลอดเลือดแดงส่วนหลังที่เชื่อมต่อกันสามารถนำไปสู่การบดเคี้ยวของกิ่งก้านเล็กๆ ของเส้นรอบวงรอบสมองส่วนกลางที่แสดงออกทางคลินิก และการโค้งงอของส่วนด้านข้างของก้านสมอง, เลมนิสคัสตรงกลาง, tegmentum ของสมองส่วนกลาง , ซูพีเรียร์ คอลลิคูลัส, ลำตัวยื่นออกมาด้านข้าง, นิวเคลียสด้านหลังของทาลามัส, คอรอยด์ เพลซัส และฮิบโปแคมปัส ในบางกรณีที่พบไม่บ่อย เมื่อคราบจุลินทรีย์ตั้งอยู่ไกลออกไปในหลอดเลือดแดงสมองส่วนหลัง การสบฟันอาจทำให้เกิดภาวะขาดเลือดและกล้ามเนื้อตายในกลีบขมับด้านในด้านล่าง พาราฮิปโปแคมปัสและฮิปโปแคมปัส ไจริ และกลีบท้ายทอย รวมถึงเยื่อหุ้มสมองตามแนวร่องแคลคารีนและบริเวณการมองเห็น 18 และ 19.
อาการทางคลินิกการแปลรอยโรคในหลอดเลือดแดงในหลอดเลือดแดงในสมองส่วนหลังหรือที่จุดเริ่มต้นของสาขาใดสาขาหนึ่งตลอดจนระดับของการตีบแคบมักจะเป็นตัวกำหนดการโจมตีความรุนแรงและลักษณะของอาการทางคลินิก ปัจจัยอื่นๆ รวมถึงการไหลของหลักประกันผ่านหลอดเลือดแดงส่วนหลังหรือกิ่งก้านของเยื่อหุ้มสมอง และความหนืดของเลือด ก็มีบทบาทสำคัญเช่นกันแต่มีความสำคัญน้อยกว่า อย่างไรก็ตาม แม้ว่าจะมีคราบจุลินทรีย์ในหลอดเลือดแดงในหลอดเลือดแดงส่วนหลัง กลไกที่รับผิดชอบในการพัฒนาโรคหลอดเลือดสมอง มักจะเป็นการอุดตันของหลอดเลือดแดงนี้หรือกิ่งก้านของหลอดเลือดแดงนี้ การเปลี่ยนแปลงของหลอดเลือดแดงในสมองส่วนหลังทำให้เกิดอาการซึ่งแบ่งออกเป็นสองกลุ่ม: กลุ่มแรก - กลุ่มอาการของความเสียหายต่อสมองส่วนกลาง, ใต้ทาลามัสและฐานดอกที่เกี่ยวข้องกับการตีบตันของหลอดเลือด, หลอดเลือดแดงหรืออุดตันของหลอดเลือดการเฆี่ยนตีส่วนก่อนวัยอันควรของหลอดเลือดแดงสมองส่วนหลังหรือจุดเริ่มต้นของกิ่งก้านที่เจาะทะลุ ประการที่สองคือกลุ่มอาการความเสียหายของเยื่อหุ้มสมองที่เกิดจากการตีบตันของหลอดเลือดตีบตันหรือการอุดตันของหลอดเลือดแดงอุดตันของส่วนหลังชุมชนของหลอดเลือดแดงในสมองส่วนหลัง
กลุ่มอาการก่อนชุมชนใกล้เคียง (ดินแดนภาคกลาง)เมื่อลำตัวของหลอดเลือดแดงสมองส่วนหลังถูกกีดกัน ภาวะกล้ามเนื้อหัวใจตายจะเกิดขึ้นโดยมีส่วนร่วมของซับทาลามัสและฐานดอกที่อยู่ตรงกลางด้านเดียวหรือทวิภาคี รวมถึงรอยโรคที่ด้านเดียวกันของก้านสมองและสมองส่วนกลางที่มีอาการทางคลินิกที่สอดคล้องกัน เห็นได้ชัดว่าด้วยสถานะไม่ทำงานของหลอดเลือดแดงที่สื่อสารด้านหลัง (เช่น atresia) อาการของความเสียหายต่อดินแดนส่วนปลายที่ได้รับจากส่วนหลังชุมชนของหลอดเลือดแดงในสมองส่วนหลังก็ปรากฏขึ้นเช่นกัน หากการบดเคี้ยวโดยสมบูรณ์ไม่เกิดขึ้นที่จุดเริ่มต้นของหลอดเลือดแดงในสมองส่วนหลัง อัมพาตครึ่งซีกที่มีภาวะกล้ามเนื้อหัวใจตายจะไม่ค่อยพัฒนา กลุ่มอาการรอยโรคใกล้เคียงบางส่วนบ่งบอกถึงการอุดตันของหลอดเลือดแดงที่มีรูพรุนในสมองส่วนกลางธาลาโม แต่ไม่ได้ยืนยัน ในกลุ่มอาการรอยโรคซูพีเรียร์ ซึ่งมีลักษณะของการมีส่วนร่วมของนิวเคลียสสีแดงและ/หรือทางเดินเดนโต-เรดนิวเคลียร์-ทาลามิก จะสังเกตได้ว่ามีการสูญเสียกล้ามเนื้อซีกตรงกันข้ามอย่างรุนแรง ในกลุ่มอาการรอยโรคที่ด้อยกว่า จะพบอาการอัมพาตของเส้นประสาทสมองเส้นที่ 3 และภาวะ ataxia ด้านตรงกันข้าม (Claude syndrome) หรืออาการอัมพาตของเส้นประสาทสมองเส้นที่ 3 รวมกับอัมพาตครึ่งซีกด้านตรงกันข้าม (Weber syndrome) เมื่อร่างกาย subthalamic ของ Lewis มีส่วนร่วมในกระบวนการนี้ hemiballismus ด้านตรงกันข้ามอาจเกิดขึ้นได้ การอุดตันของหลอดเลือดแดงเพอร์เชรอน ทำให้เกิดอาการอัมพฤกษ์จากการจ้องมองขึ้นและนอนไม่หลับ รอยโรคดังกล่าวมักมาพร้อมกับอาบูเลียและภาวะอิ่มเอมใจที่ก่อให้เกิดอาการอาบูเลีย CT และ NMR สามารถตรวจพบรอยโรคในระดับทวิภาคี ซึ่งมีลักษณะคล้ายผีเสื้อในโครงร่าง ในซับทาลามัสและส่วนล่างตรงกลางของฐานดอก จุดโฟกัสที่กว้างขวางของภาวะกล้ามเนื้อหัวใจตายในสมองส่วนกลางและใต้ทาลามัสที่มีการอุดตันของหลอดเลือดแดงในสมองส่วนหลังในระดับทวิภาคี มักเกิดขึ้นรองจากเส้นเลือดอุดตัน ในกรณีเช่นนี้ จะมีอาการโคม่าลึก อาการเสี้ยมแบบทวิภาคี และ "อาการแข็งเกร็งของสมองเสื่อม"
การอุดตันของหลอดเลือดของกิ่งก้านที่เจาะทะลุของกลุ่มธาลามัสและธาลาโม - เจนิคิวเลตในส่วนเริ่มต้นจะนำไปสู่การปรากฏตัวของกลุ่มอาการลาคูนาร์ทาลามัสและธาลาโม - แคปซูลาร์ กลุ่มอาการทาลามิกที่มีชื่อเสียงที่สุดคือ Dejerine - Rousse และ อาการหลักของมันคือการสูญเสียความไวทั้งผิวเผิน (ความเจ็บปวดและอุณหภูมิ) และความไวเชิงลึก (สัมผัสและรับรู้ความรู้สึก) ตามซีกชนิด บางครั้งอาจส่งผลต่อความเจ็บปวดและอุณหภูมิหรือการสั่นสะเทือนและความไวของกล้ามเนื้อและข้อต่อเท่านั้น ส่วนใหญ่มักตรวจพบความผิดปกติที่ใบหน้า แขน มือ ลำตัว ขาและเท้า น้อยกว่า - เฉพาะในแขนขาเดียวเท่านั้น ภาวะ Hyperpathy มักเกิดขึ้น และหลังจากผ่านไปหลายสัปดาห์หรือหลายเดือน อาการปวดแสบปวดร้อนอย่างรุนแรงอาจเกิดขึ้นในบริเวณที่ได้รับผลกระทบ ผู้ป่วยอธิบายว่าเป็นการบีบ การบีบตัว การแข็งตัวของน้ำแข็ง และการตัด ความเจ็บปวดนี้เกิดขึ้นอย่างต่อเนื่อง ทำให้ร่างกายอ่อนแอลง และตอบสนองต่อยาแก้ปวดได้ไม่ดี ยากันชักบางครั้งก็ได้ผล เมื่อแคปซูลภายในเกี่ยวข้องกับรอยโรคที่ต้นขาด้านหลัง จะตรวจพบอัมพาตครึ่งซีกหรืออัมพาตครึ่งซีกร่วมกับความผิดปกติของความไวของซีกซ้าย ความผิดปกติของการเคลื่อนไหวอื่นๆ ที่เกี่ยวข้อง ได้แก่ hemiballismus, choreoathetosis, ความตั้งใจสั่น, ไม่ประสานกัน และการจัดท่าทางของมือและแขน โดยเฉพาะในระหว่างการเดิน
กลุ่มอาการหลังชุมชน (บริเวณต่อพ่วงหรือเยื่อหุ้มสมอง) ภาวะกล้ามเนื้อหัวใจตายในบริเวณฐานดอกฐานดอกสามารถเกิดขึ้นได้เมื่อมีสิ่งกีดขวางของสาขาเจาะทะลุทาลามัสทาลามัสด้านหลังของส่วนหลังชุมชนของหลอดเลือดแดงสมองส่วนหลัง การอุดตันของส่วนต่อพ่วงของหลอดเลือดแดงในสมองด้านหลังนั้นส่วนใหญ่มักนำไปสู่การพัฒนาของกล้ามเนื้อหัวใจตายของพื้นผิวเยื่อหุ้มสมองของด้านตรงกลางของกลีบขมับและท้ายทอย อาการที่พบบ่อยคือ hemianopsia homonymous ตรงกันข้าม หากลานสายตาที่สัมพันธ์กันยังคงไม่บุบสลายและมีเพียงเปลือกนอกที่อยู่ใกล้ร่องแคลคารีนเท่านั้นที่เกี่ยวข้องในกระบวนการทางพยาธิวิทยา ผู้ป่วยจะประสบกับความบกพร่องทางการมองเห็นอย่างกะทันหัน บางครั้งมีเพียงส่วนบนของลานสายตาหายไป การมองเห็นจากส่วนกลางจะยังคงไม่บุบสลายหากการจ่ายเลือดไปยังปลายสุดของเสาท้ายทอยนั้นได้รับการดูแลจากกิ่งก้านของหลอดเลือดแดงในสมองส่วนกลาง เมื่อสมองกลีบขมับส่วนตรงกลางและฮิบโปแคมปัสเข้ามาเกี่ยวข้อง อาจเกิดการรบกวนความจำอย่างฉับพลัน โดยเฉพาะอย่างยิ่งเมื่อซีกโลกส่วนเด่นได้รับผลกระทบ แต่การรบกวนเหล่านี้มักจะหายไปเนื่องจากการทำงานของสมองซีกโลกทั้งสองทำงาน ด้วยความเสียหายต่อซีกโลกที่โดดเด่นโดยมีการแพร่กระจายของกล้ามเนื้อในทิศทางด้านข้างลึกเข้าไปในสสารสีขาวโดยการมีส่วนร่วมของม้ามของ corpus callosum ในกระบวนการทางพยาธิวิทยาการพัฒนาของ alexin โดยไม่มี agraphia เป็นไปได้ ภาวะเสียการทรงตัวทางสายตาสำหรับใบหน้า วัตถุ สัญลักษณ์ทางคณิตศาสตร์ และสี รวมถึงภาวะขาดความพิการทางสายตา (amnestic aphasia) ก็อาจเกิดขึ้นได้เช่นกัน แม้ว่าจะไม่เกิดความเสียหายต่อคอร์ปัส แคลโลซัมก็ตาม เมื่อหลอดเลือดแดงคาโรติดภายในถูกอุดตัน การตีบอย่างรุนแรงหรือการอุดตันของหลอดเลือดแดงสมองส่วนหลังในด้านเดียวกันสามารถลดการไหลเวียนของเลือดในบริเวณที่มีเลือดไปเลี้ยงหลอดเลือดแดงสมองส่วนหลังและตรงกลางได้ สิ่งนี้มักนำไปสู่ภาวะเสียการมองทางสายตา การละเลยการมองเห็น และการไม่สามารถนับวัตถุที่อยู่ในอีกครึ่งหนึ่งของลานสายตาได้ บางครั้งการอุดตันของหลอดเลือดแดงในสมองด้านหลังจะมาพร้อมกับอาการประสาทหลอน peduncular (การมองเห็นภาพหลอนทางร่างกายในรูปแบบของฉากและวัตถุที่มีสีสันสดใส) แต่การแปลที่แน่นอนของกล้ามเนื้อหัวใจตายในกรณีดังกล่าวยังไม่ชัดเจนทั้งหมด
ภาวะกล้ามเนื้อหัวใจขาดเลือดในระดับทวิภาคีในการจัดหาเลือดของหลอดเลือดแดงสมองส่วนปลายทำให้เกิดภาวะตาบอดในเยื่อหุ้มสมอง ผู้ป่วยมักไม่ตระหนักถึงสิ่งรบกวนการมองเห็นที่มีอยู่ แต่รูม่านตาจะตอบสนองต่อแสงตามปกติ แม้ว่าความบกพร่องทางการมองเห็นจะเป็นฝ่ายเดียวหรือทวิภาคีโดยสมบูรณ์ แต่เกาะเล็กๆ ของการมองเห็นก็อาจยังคงอยู่ ในกรณีนี้ผู้ป่วยมักจะรายงานความไม่แน่นอนของการมองเห็น ความประทับใจที่เขาจัดการเพื่อเก็บภาพของวัตถุเนื่องจากการรักษาการมองเห็นของแต่ละส่วน ในบางกรณีที่เกิดขึ้นไม่บ่อยนัก มีเพียงการมองเห็นบริเวณรอบข้างเท่านั้นที่จะหายไป ในขณะที่การมองเห็นส่วนกลางยังคงอยู่ ในกรณีนี้ผู้ป่วยรายงานว่ามีการมองเห็นแบบท่อ การสูญเสียการมองเห็น (ไม่สามารถควบคุมการเคลื่อนไหวของแขนขาได้), การสูญเสียการมองเห็น (ไม่สามารถเปลี่ยนการจ้องมองไปยังจุดใดจุดหนึ่งในลานสายตาได้), ไม่สามารถนับวัตถุที่ปรากฎในภาพหรือสร้างแนวคิดของ ภาพในภาพไม่สามารถเดินไปรอบ ๆ วัตถุที่พบระหว่างทางได้เป็นลักษณะของรอยโรคทวิภาคีของวิถีการมองเห็นแบบเชื่อมโยง อาการที่รวมกันนี้เรียกว่ากลุ่มอาการบาลินท์ มักพบในภาวะกล้ามเนื้อหัวใจตายทั้งสองข้าง ซึ่งเชื่อกันว่าจะเกิดขึ้นโดยมีสาเหตุมาจากการไหลเวียนของเลือดลดลงในหลอดเลือดแดงสมองส่วนปลายในบริเวณที่อยู่ติดกับหลอดเลือดแดงในสมองส่วนกลาง ซึ่งเกิดขึ้นระหว่างภาวะหัวใจหยุดเต้น ในที่สุด การอุดตันของส่วนบนของหลอดเลือดแดง basilar ซึ่งมักเกิดจากเส้นเลือดอุดตัน อาจทำให้เกิดภาพทางคลินิกที่รวมถึงอาการทั้งหมดหรือบางส่วนของความเสียหายต่อบริเวณส่วนกลางหรือส่วนปลายของการจัดหาเลือด Pathognomonic คือการเกิดโรคอย่างกะทันหันและลักษณะของอาการในระดับทวิภาคี
การตรวจทางห้องปฏิบัติการ ภาวะกล้ามเนื้อหัวใจตายบริเวณส่วนปลายของหลอดเลือดแดงสมองส่วนหลังสามารถวินิจฉัยได้ง่ายโดยใช้เครื่อง CT ในขณะเดียวกัน ข้อมูล CT ไม่น่าเชื่อถือเพียงพอสำหรับการเกิดภาวะกล้ามเนื้อหัวใจขาดเลือดในโซนกลางของการจัดหาเลือดของหลอดเลือดแดงสมองส่วนหลัง โดยเฉพาะอย่างยิ่งผู้ที่พัฒนารอยโรคทุติยภูมิถึงการอุดตันของกิ่งที่เจาะทะลุของหลอดเลือดแดงสมองส่วนหลัง การถ่ายภาพ NMR สามารถตรวจจับกล้ามเนื้อตายของตำแหน่งนี้ที่มีเส้นผ่านศูนย์กลางมากกว่า 0.5 ซม. การตรวจหลอดเลือดยังคงเป็นวิธีเดียวที่แสดงให้เห็นการเปลี่ยนแปลงของหลอดเลือดแดงหรือความเสียหายของหลอดเลือดแดงในสมองส่วนหลังได้อย่างน่าเชื่อ อย่างไรก็ตาม ไม่มีประเภทของ angiography ที่สามารถตรวจพบรอยโรคที่อุดตันของกิ่งเล็กๆ ที่เจาะทะลุได้ ดังนั้น การวินิจฉัยจึงขึ้นอยู่กับข้อมูลทางคลินิกที่ได้รับการสนับสนุนจากผลลัพธ์ NMR เป็นหลัก
การรักษา.ภาวะกล้ามเนื้อหัวใจตายในแอ่งหลอดเลือดแดงสมองด้านหลังมักมีลักษณะรองและพัฒนาโดยมีพื้นหลังของเส้นเลือดอุดตันจากส่วนพื้นฐานของระบบกระดูกสันหลังหรือจากหัวใจ เพื่อป้องกันการอุดตันของหลอดเลือดกำเริบจึงมีการกำหนดยาต้านการแข็งตัวของเลือด สำหรับการอุดตันของหลอดเลือดแดงส่วนหลัง ไม่จำเป็นต้องได้รับการรักษาเป็นพิเศษ อาการของภาวะขาดเลือดชั่วคราวในแอ่งหลอดเลือดแดงสมองส่วนหลังอาจเกิดจากการตีบของหลอดเลือดตีบบริเวณส่วนใกล้เคียงหรือสาขาใดสาขาหนึ่งที่เจาะทะลุ (lacunar TIA) ระยะของรอยโรคหลอดเลือดแดงแข็งดังกล่าวยังไม่ชัดเจน ดังนั้นจึงไม่มีข้อมูลเปรียบเทียบที่ชัดเจนเกี่ยวกับประสิทธิผลของยาต้านการแข็งตัวของเลือดและยาต้านเกล็ดเลือดหรือการใช้การรักษาอย่างใดอย่างหนึ่งกับการไม่รักษา โดยทั่วไป วิธีการรักษาที่อ่อนโยนที่สุดน่าจะเป็นการสั่งยาต้านเกล็ดเลือด
หลอดเลือดแดงกระดูกสันหลังส่วนล่างและด้านหลัง
พยาธิสรีรวิทยา หลอดเลือดแดงกระดูกสันหลังที่มาจากหลอดเลือดแดง innominate ทางด้านขวาและจากหลอดเลือดแดง subclavian ทางด้านซ้าย มีส่วนทางกายวิภาคสี่ส่วน ส่วนแรกดำเนินต่อไปจากจุดเริ่มต้นของหลอดเลือดแดงไปจนถึงทางเข้าสู่การเปิดของกระบวนการตามขวางค วี หรือซีวี - ส่วนที่สองคือส่วนแนวตั้งเมื่อหลอดเลือดแดงผ่าน foramina ในกระบวนการตามขวางของกระดูกสันหลังซี วี -ส || - ส่วนที่สามเป็นแนวนอน ตามความยาวของหลอดเลือดแดงทะลุผ่าน foramen ตามขวาง โค้งงอรอบส่วนโค้งของ atlas และเจาะเข้าไปใน dura mater ที่ระดับของ foramen magnum ส่วนที่สี่เริ่มต้นจากจุดที่มีการเจาะทะลุโดยหลอดเลือดแดงของดูราเมเตอร์ และยังคงไปบรรจบกับหลอดเลือดแดงกระดูกสันหลังอีกเส้นซึ่งเป็นที่ที่หลอดเลือดแดงหลักเกิดขึ้น จากส่วนที่สี่เล็ดลอดกิ่งก้านเล็ก ๆ ที่เจาะทะลุซึ่งส่งเลือดไปยังส่วนตรงกลางและด้านข้างของไขกระดูก oblongata เช่นเดียวกับกิ่งใหญ่ - หลอดเลือดแดงสมองน้อยด้านหลังที่ด้อยกว่า ส่วนใกล้เคียงของส่วนหลังจะส่งเลือดไปยังส่วนด้านข้างของไขกระดูก oblongata และกิ่งก้านส่วนปลายของมันจะส่งเลือดไปที่พื้นผิวด้านล่างของสมองน้อย มีอะนาสโตโมสระหว่างหลอดเลือดแดงปากมดลูกจากน้อยไปมาก, หลอดเลือดแดงต่อมไทรอยด์-ปากมดลูก, หลอดเลือดแดงท้ายทอย (สาขาหนึ่งของหลอดเลือดแดงคาโรติดภายนอก) และส่วนที่สองของหลอดเลือดแดงกระดูกสันหลัง ในผู้ป่วย 10% หลอดเลือดแดงกระดูกสันหลังเส้นใดเส้นหนึ่งไม่ได้รับการพัฒนาเพียงพอ (atretic) ที่จะมีบทบาทสำคัญในการส่งเลือดไปยังโครงสร้างก้านสมอง
ส่วนที่หนึ่งและสี่ของหลอดเลือดแดงกระดูกสันหลังมีแนวโน้มที่จะเกิดรอยโรคในหลอดเลือดแดงแข็งตัว แม้ว่าการตีบตันของหลอดเลือดส่วนแรก (ต้นกำเนิดของหลอดเลือดแดง) อาจมีความสำคัญ แต่ก็ไม่ค่อยนำไปสู่โรคหลอดเลือดสมองตีบที่เกี่ยวข้องกับก้านสมอง การไหลด้านข้างจากหลอดเลือดแดงกระดูกสันหลังฝ่ายตรงกันข้ามหรือหลอดเลือดแดงปากมดลูกจากน้อยไปหามากและหลอดเลือดแดงไทรอยด์-ปากมดลูก หรือจากหลอดเลือดแดงท้ายทอยมักจะเพียงพอ ในกรณีที่หลอดเลือดแดงกระดูกสันหลังข้างหนึ่งเป็น atretic และมีรอยโรคหลอดเลือดแดงแข็งที่ส่วนเริ่มต้นของอีกข้างหนึ่ง แหล่งที่มาเดียวที่เป็นไปได้ของการไหลเวียนของเลือดคือหลอดเลือดแดงที่ปากมดลูกจากน้อยไปมาก ต่อมไทรอยด์-ปากมดลูก และหลอดเลือดแดงท้ายทอย หรือการไหลเวียนของเลือดถอยหลังเข้าคลองจากหลอดเลือดแดงเบซิลาร์ ผ่านหลอดเลือดแดงสื่อสารส่วนหลัง ภายใต้เงื่อนไขดังกล่าว การไหลเวียนของเลือดในระบบกระดูกสันหลังจะลดลงและเกิด TIA นอกจากนี้การก่อตัวของลิ่มเลือดเริ่มแรกของการแปลตำแหน่งกระดูกสันหลังส่วนปลายและส่วนใกล้เคียงก็เป็นไปได้ เมื่อหลอดเลือดแดง subclavian ถูกปิดกั้นใกล้กับจุดเริ่มต้นของหลอดเลือดแดงกระดูกสันหลัง ความเครียดทางร่างกายที่แขนซ้ายอาจทำให้เกิดการกระจายการไหลเวียนของเลือดจากระบบกระดูกสันหลังไปยังหลอดเลือดแดงของรยางค์บน ซึ่งบางครั้งอาจมาพร้อมกับอาการของระบบไหลเวียนโลหิตล้มเหลว ในระบบกระดูกสันหลัง - กลุ่มอาการขโมย subclavian ในบางกรณีซึ่งพบไม่บ่อยนัก จะทำให้เกิดภาวะขาดเลือดอย่างรุนแรงในระบบกระดูกสันหลังส่วนกระดูกสันหลัง
แผ่นโลหะหลอดเลือดในส่วนที่สี่ของหลอดเลือดแดงกระดูกสันหลังสามารถอยู่ได้ใกล้กับจุดกำเนิดของหลอดเลือดแดงสมองน้อยด้านหลังที่ด้อยกว่าใกล้หรือไกลถึงต้นกำเนิดของหลอดเลือดแดงสมองน้อยด้านหลังหรือในบริเวณที่บรรจบกันของกระดูกสันหลังทั้งสอง หลอดเลือดแดงและการก่อตัวของหลอดเลือดแดง basilar เมื่อแผ่นโลหะตั้งอยู่ใกล้กับจุดเริ่มต้นของหลอดเลือดแดงหลังสมองน้อย ระดับวิกฤตของการตีบตันของหลอดเลือดทำให้เกิดความเสียหายต่อส่วนด้านข้างของไขกระดูก oblongata และพื้นผิวด้านหลังสมองน้อย
แม้ว่ารอยโรคหลอดเลือดแดงแข็งไม่ค่อยทำให้หลอดเลือดแดงกระดูกสันหลังส่วนที่ 2 และ 3 ตีบแคบ แต่ส่วนเหล่านี้ไวต่อการพัฒนาของการแยกส่วน ภาวะ fibromกล้าม dysplasia และในบางกรณีที่พบไม่บ่อย ความเสียหายของหลอดเลือดแดงเนื่องจากอิทธิพลของกระดูกพรุนและการเปลี่ยนแปลงของข้ออักเสบใน foramina ของ กระบวนการตามขวางของกระดูกสันหลัง
ภาพทางคลินิก.TIA ซึ่งเกิดขึ้นเมื่อมีปริมาณเลือดไม่เพียงพอในหลอดเลือดแดงกระดูกสันหลัง ทำให้เกิดอาการวิงเวียนศีรษะ ชาที่ครึ่งหนึ่งของใบหน้าและแขนขาตรงข้าม การมองเห็นภาพซ้อน อาการกลืนลำบาก กลืนลำบาก และ dysarthria อัมพาตครึ่งซีกนั้นหายากมาก TIA ดังกล่าวมีอายุสั้น (สูงสุด 10-15 นาที) และเกิดซ้ำหลายครั้งในระหว่างวัน
หากเกิดภาวะกล้ามเนื้อหัวใจตายมักส่งผลกระทบต่อส่วนด้านข้างของไขกระดูก oblongata โดยมีหรือไม่เกี่ยวข้องกับส่วนล่างหลังของสมองน้อย (กลุ่มอาการ Wallenberg-Zakharchenko) อาการของมันแสดงไว้ในรูปที่. 343-7. ในผู้ป่วย 80% อาการจะเกิดขึ้นหลังจากการอุดตันของหลอดเลือดแดงกระดูกสันหลังและ 20% - ด้วยการอุดตันของหลอดเลือดแดงสมองน้อยด้านหลัง หลอดเลือดแข็งตัว การอุดตันของสาขาไขกระดูกที่เจาะทะลุของหลอดเลือดแดงสมองน้อยกระดูกสันหลังหรือด้านหลังนำไปสู่อาการบางส่วนของรอยโรค ipsilateral ของส่วนด้านข้างและค่ามัธยฐานของไขกระดูก oblongata
บางครั้งมีการสังเกตกลุ่มอาการรอยโรคที่อยู่ตรงกลางซึ่งปิรามิดของไขกระดูก oblongata มีส่วนเกี่ยวข้องในเขตกล้ามเนื้อหัวใจตาย; ทำให้เกิดอัมพาตครึ่งซีกตรงกันข้ามที่แขนขาส่วนบนและส่วนล่าง และไม่ส่งผลกระทบต่อกล้ามเนื้อใบหน้า เมื่อเลมนิสคัสอยู่ตรงกลางและเส้นใยของเส้นประสาทไฮโปกลอสซัลที่โผล่ออกมาจากไขกระดูก oblongata ได้รับผลกระทบ จะสังเกตเห็นการลดลงของความรู้สึกของกล้ามเนื้อและข้อและอัมพาตของกล้ามเนื้อลิ้น ipsilateral
ภาวะสมองตายที่มีอาการบวมน้ำในสมองอาจทำให้หยุดหายใจกะทันหันเนื่องจากความดันในกะโหลกศีรษะเพิ่มขึ้นในโพรงหลัง ภาวะนอนไม่หลับเกิน อาการของ Babinski อาการผิดปกติของกล้ามเนื้อใบหน้า และความอ่อนแอในระดับทวิภาคีของกล้ามเนื้อใบหน้า มักหายไปหรือตรวจพบเพียงไม่นานก่อนที่จะเริ่มหยุดหายใจ อาการไม่มั่นคงเมื่อเดิน เวียนศีรษะ คลื่นไส้และอาเจียนอาจเป็นอาการเริ่มแรกและน่าสงสัยเกี่ยวกับความเป็นไปได้ที่จะเกิดภาวะแทรกซ้อนนี้
การตรวจทางห้องปฏิบัติการ ในกรณีของ TIA ที่มีรอยโรคทางคลินิกที่ด้านข้างของไขกระดูก oblongata สิ่งสำคัญคือต้องตรวจสอบความเพียงพอของการไหลเวียนของเลือดในบริเวณส่วนปลายของหลอดเลือดแดงกระดูกสันหลังและในหลอดเลือดแดงสมองน้อยด้านหลัง ในเรื่องนี้จะมีการกำหนด angiography CT scan สามารถตรวจพบภาวะกล้ามเนื้อสมองน้อยในหลอดเลือดแดงสมองน้อยส่วนหลังได้ การถ่ายภาพด้วย NMR ทำให้สามารถตรวจพบภาวะกล้ามเนื้อสมองตายได้ตั้งแต่เนิ่นๆ และด้วยการปรับปรุงทางเทคนิค จะทำให้สามารถวินิจฉัยภาวะกล้ามเนื้อสมองตายส่วนไขกระดูกด้านข้างได้ มันเป็นไปได้ที่จะเห็นภาพส่วนที่สี่ของหลอดเลือดแดงกระดูกสันหลังหากมีการไหลเวียนของเลือดอยู่ แนะนำว่าในอนาคต ด้วยความช่วยเหลือของเทคโนโลยี NMR จะเป็นไปได้ที่จะได้รับภาพของวัสดุหลอดเลือดในหลอดเลือดแดงในกระดูกสันหลังและหลอดเลือดแดงหลัก เพื่อสร้างความแจ้งชัดหรือการบดเคี้ยว ซึ่งจะช่วยแทนที่การตรวจด้วยหลอดเลือด
การรักษา.เมื่อรักษาผู้ป่วยที่มีภาวะขาดเลือดหรือกล้ามเนื้อหัวใจตายในหลอดเลือดแดงสมองส่วนล่างหรือด้านหลังมีคำถามสำคัญสี่ข้อเกิดขึ้น ประการแรก เมื่อหลอดเลือดแดง vertebral inferior cerebellar ของกระดูกสันหลังหรือด้านหลังถูกอุดตัน ส่วนล่างของหลอดเลือดสมองน้อยด้านหลังและบางครั้งด้านข้างของ medulla oblongata อาจถูกกล้ามเนื้อตาย การพัฒนาสมองบวมน้ำสามารถรักษาได้ด้วยยาออสโมซิส (แมนนิทอล) แต่บางครั้งจำเป็นต้องทำการผ่าตัดเพื่อคลายการบีบอัด ประการที่สอง เมื่อมีภาวะลิ่มเลือดอุดตันในส่วนที่สี่ของหลอดเลือดแดงกระดูกสันหลัง ลิ่มเลือดอุดตันสามารถแพร่กระจายไปยังหลอดเลือดแดง basilar หรือเป็นแหล่งของเส้นเลือดอุดตันในหลอดเลือดแดง basilar เส้นเลือดเหล่านี้จะติดอยู่ในส่วนบนของหลอดเลือดแดงหลักหรือในกิ่งก้านของมัน ดังนั้น ในกรณีของการเกิดภาวะกล้ามเนื้อตายจากไขกระดูกด้านข้าง อาจมีอาการของภาวะ basilar insufficiency เกิดขึ้นได้ ในสถานการณ์เช่นนี้ แนะนำให้ใช้ยาต้านการแข็งตัวของเลือดฉุกเฉินกับเฮปาริน แพทย์บางคนยืนยันในการใช้เทคนิคนี้ในการป้องกันโรคในการอุดหลอดเลือดแดงกระดูกสันหลังแบบเฉียบพลันแม้ว่าจะมีหลักฐานยืนยันถึงประสิทธิผลของการรักษาระยะยาวด้วยวาร์ฟารินโซเดียมก็ตาม ประการที่สามด้วยรอยโรคหลอดเลือดแดงที่แสดงออกทางคลินิกของหลอดเลือดแดงกระดูกสันหลังหนึ่งอันที่มี atresia แต่กำเนิดร่วมกันหรือการอุดตันของหลอดเลือดแดงกระดูกสันหลัง contralateral ที่เกิดขึ้นแล้วการขาดเลือดในแอ่งของหลอดเลือดแดงหลักและการเกิดลิ่มเลือดอุดตันที่ใกล้เคียงสามารถพัฒนาได้ ในสถานการณ์เช่นนี้ จะต้องให้การรักษาด้วยยาต้านการแข็งตัวของเลือดทันทีด้วยเฮปาริน ตามด้วยการใช้วาร์ฟารินโซเดียมในระยะยาว ประการที่สี่ ในกรณีเดียวกัน แต่เมื่อรอยโรคในหลอดเลือดแดงแข็งตัวซึ่งทำให้เกิดอาการทางคลินิกเกิดขึ้นเฉพาะที่ในหลอดเลือดแดงกระดูกสันหลังใกล้กับหลอดเลือดแดงสมองน้อยหลังส่วนล่างทันที แนะนำให้ทำการผ่าตัดบายพาสหลอดเลือดระหว่างหลอดเลือดแดงท้ายทอยและหลอดเลือดสมองน้อยด้านหลังด้านหลัง ประสิทธิผลของการดำเนินการนี้ไม่ได้รับการพิสูจน์ดังนั้นคำถามของการดำเนินการจึงสามารถเกิดขึ้นได้หลังจากการรักษาด้วยยาต้านการแข็งตัวของเลือดไม่ได้ผลเท่านั้น
หลอดเลือดแดงหลัก
พยาธิสรีรวิทยา หลอดเลือดแดงเบซิลาร์เกิดจากการรวมตัวของหลอดเลือดแดงกระดูกสันหลังที่จุดเชื่อมต่อของพอนส์และไขกระดูกออบลองกาตา หลังจากผ่านไปตามพื้นผิวฐานของสะพานแล้ว มันจะไปสิ้นสุดในแอ่ง interpeduncular ซึ่งเป็นที่ตั้งของการแยกไปสองทางและเกิดหลอดเลือดแดงในสมองส่วนหลัง แขนงของหลอดเลือดแดง basilar ส่งเลือดไปยังฐานของพอนส์และส่วนบนของสมองน้อย สาขาของหลอดเลือดแดง basilar แบ่งออกเป็นสามกลุ่ม: 1) แพทย์ซึ่งมีจำนวนตั้งแต่ 7 ถึง 10 จัดหาส่วนที่เป็นรูปลิ่มของสะพานทั้งสองด้านของเส้นกึ่งกลาง; 2) แขนงของเส้นรอบวงเส้นรอบวงสั้น และมีตั้งแต่ 5 ถึง 7 เส้น จ่ายด้านข้าง 2/3 ของพอนส์ ก้านสมองน้อยตรงกลางและเหนือกว่า และ 3) หลอดเลือดแดงเส้นรอบวงยาวทั้งสองข้างทั้งสองข้าง (superior cerebellar และ anterior/inferior cerebellar arteries) เดินไปรอบๆ ทำหน้าที่หล่อเลี้ยงสมองซีกโลก
รอยโรคในหลอดเลือดสามารถระบุตำแหน่งได้ในพื้นที่ใดก็ได้ตามความยาวของลำตัวของหลอดเลือดแดง basilar แต่ส่วนใหญ่มักจะอยู่ในส่วนใกล้เคียงของ basilar และส่วนกระดูกสันหลังส่วนปลาย โดยทั่วไป รอยโรคจะส่งผลให้เกิดการอุดตันของหลอดเลือดแดงเบซิลาร์ส่วนใกล้เคียงและหลอดเลือดแดงกระดูกสันหลังหนึ่งหรือทั้งสองหลอดเลือดที่ส่วนปลาย การนำเสนอทางคลินิกจะแตกต่างกันไปขึ้นอยู่กับความพร้อมของการไหลเวียนของเลือดถอยหลังเข้าคลองจากหลอดเลือดแดงที่สื่อสารส่วนหลัง
หลอดเลือดแดงแข็งบางครั้งนำไปสู่การอุดตันของส่วนบนของหลอดเลือดแดง basilar; บ่อยครั้งที่การอุดตันมีสาเหตุมาจากเส้นเลือดอุดตันจากหัวใจหรือหลอดเลือดแดงกระดูกสันหลังที่อยู่ใกล้เคียงและส่วนของหลอดเลือดแดง basilar เส้นเลือดอุดตันในหลอดเลือดแดงยังสามารถทำให้เกิดการอุดตันในสาขาเล็ก ๆ แห่งใดแห่งหนึ่งของหลอดเลือดแดง basilar หรือหลอดเลือดแดงในสมองส่วนหลัง
อาการทางคลินิก - หลอดเลือดแดงหลักกับกิ่งก้าน เนื่องจากระบบประสาทต่างๆ จำนวนมากตั้งอยู่ใกล้กันในก้านสมอง อาการทางคลินิกต่างๆ จึงสามารถเกิดขึ้นได้กับภาวะขาดเลือดในสมอง ระบบที่สำคัญที่สุดจากมุมมองนี้คือ ทางเดินคอร์ติโคสปินัลและคอร์ติโคบัลบาร์ ก้านสมองน้อยส่วนกลางและก้านสมองส่วนบน ทางเดินสปินโนธาลามิก และนิวเคลียสของเส้นประสาทสมอง
น่าเสียดายที่จากอาการของภาวะขาดเลือดชั่วคราวหรือโรคหลอดเลือดสมองในหลอดเลือดแดง basilar มักไม่สามารถระบุได้ว่าหลอดเลือดแดง basilar หรือกิ่งก้านของหลอดเลือดแดงได้รับผลกระทบหรือไม่ และความแตกต่างของตำแหน่งของรอยโรคก็มีความสำคัญต่อการเลือกการรักษาที่เหมาะสม อย่างไรก็ตาม การตระหนักถึงภาพรวมของความไม่เพียงพอขั้นพื้นฐานไม่ใช่เรื่องยาก การวินิจฉัยโรคนี้ได้รับการยืนยันโดยการรวมกันของอาการทั้งสองข้างของความเสียหายต่อตัวนำยาว (ประสาทสัมผัสและมอเตอร์) อาการของความเสียหายต่อเส้นประสาทสมอง และความผิดปกติของสมองน้อย สถานะของ "โคม่าตื่น" ที่มาพร้อมกับโรคบาดทะยักนั้นสังเกตได้จากภาวะกล้ามเนื้อหัวใจตายทวิภาคีที่ฐานของสะพาน อาการโคม่าที่เกิดจากความผิดปกติของระบบกระตุ้นการก่อไขว้กันเหมือนแหและโรคบาดทะยักที่มีอาการของความเสียหายต่อเส้นประสาทสมองแนะนำให้เกิดภาวะกล้ามเนื้อหัวใจตายที่สมบูรณ์ของพอนและสมองส่วนกลางที่มีความผิดปกติอย่างรุนแรง อย่างไรก็ตาม เป้าหมายคือการรับรู้ถึงการอุดตันของหลอดเลือดแดง basilar ที่กำลังจะเกิดขึ้นก่อนที่ภาวะกล้ามเนื้อหัวใจตายร้ายแรงจะเกิดขึ้น ดังนั้น TIA แบบต่อเนื่องหรือจังหวะที่ผันผวนแบบค่อยเป็นค่อยไปจึงมีความสำคัญอย่างยิ่งหากทำเครื่องหมายที่กระดูกสันหลังส่วนปลายของหลอดเลือดแดงแข็งตัวหรือการอุดตันบริเวณฐานใกล้เคียง
การโจมตีขาดเลือดชั่วคราว เมื่อ TIA เป็นอาการของการอุดตันของส่วนใกล้เคียงของหลอดเลือดแดง basilar ไขกระดูก oblongata และ pons อาจมีส่วนร่วมในกระบวนการทางพยาธิวิทยา ผู้ป่วยมักบ่นว่ามีอาการวิงเวียนศีรษะ และเมื่อถูกขอให้อธิบายความรู้สึกที่พวกเขาประสบ พวกเขารายงานว่าพวกเขากำลัง "ลอย" "โยก" "เคลื่อนไหว" หรือ "รู้สึกไม่มั่นคง" พวกเขาอาจบ่นว่า “ห้องกลับหัวกลับหาง” “พื้นลอยอยู่ใต้เท้าพวกเขา” หรือ “กำลังปิดทับพวกเขา” อาการวิงเวียนศีรษะเป็นอาการที่มีลักษณะเฉพาะมากที่สุดของภาวะขาดเลือดขาดเลือดชั่วคราวในหลอดเลือดแดง basilar แต่ก่อนที่ภาวะลิ่มเลือดอุดตันในหลอดเลือดแดง basilar จะนำไปสู่การพัฒนาของภาวะกล้ามเนื้อหัวใจตาย อาการวิงเวียนศีรษะมักจะมาพร้อมกับอาการอื่น ๆ ร่วมด้วย
ดังนั้นอาการวิงเวียนศีรษะชั่วคราวร่วมกับการมองเห็นซ้อน, dysarthria, อาการชาที่ใบหน้าหรือบริเวณรอบดวงตาและความผิดปกติของความไวของซีกโลกชนิดครึ่งซีกบ่งบอกถึงความล้มเหลวของการไหลเวียนโลหิตในสมองชั่วคราวในระบบกระดูกสันหลัง ตามกฎแล้ว อัมพาตครึ่งซีกบ่งบอกถึงการมีส่วนร่วมของหลอดเลือดแดง basilar ในกระบวนการทางพยาธิวิทยา ไม่ว่าหลอดเลือดแดงกระดูกสันหลังจะได้รับผลกระทบหรือไม่ก็ตาม ส่วนใหญ่แล้ว TIAs ที่มีพื้นหลังของการอุดตันของหลอดเลือดแดงหลักหรือกิ่งก้านของมันนั้นมีอายุสั้น (ภายใน 5-30 นาที) และเกิดขึ้นซ้ำ ๆ เกิดขึ้นหลายครั้งต่อวัน นี่เป็นเพราะการไหลเวียนของเลือดลดลงเป็นระยะๆ แทนที่จะเกิด emboli ซ้ำ โดยทั่วไป อาการของการมีส่วนร่วมของหลอดเลือดแดง basilar มีความเกี่ยวข้องกับรอยโรคก้านสมองข้างเดียว ในขณะที่อาการของ TIA ที่เกี่ยวข้องกับหลอดเลือดแดง basilar บ่งชี้ถึงการมีส่วนร่วมของก้านสมองทวิภาคี
จังหวะ.โรคหลอดเลือดสมองที่มีการอุดตันของหลอดเลือดแดงตีบตันมักทำให้เกิดอาการทวิภาคีของความเสียหายของก้านสมอง บางครั้ง ภาวะขาดเลือดของก้านสมองทวิภาคีจะระบุได้จากภาวะจ้องมองอัมพฤกษ์หรือโรคตานิวเคลียสร่วมกับภาวะอัมพาตครึ่งซีก ipsilateral กล่าวคือ ความเสียหายต่อเส้นประสาทสมองและวิถีทางยาว (ทางประสาทสัมผัสและ/หรือมอเตอร์) รวมกัน บ่อยครั้งที่มีการรวมกันของอาการของความเสียหายทวิภาคีที่ฐานของสะพานโดยการมีส่วนร่วมของโครงสร้างของยางฝ่ายเดียวหรือทวิภาคี
เมื่อการอุดตันของหลอดเลือดในสาขาของหลอดเลือดแดง basilar เริ่มปรากฏให้เห็นทางคลินิกจะมาพร้อมกับอาการข้างเดียวของความเสียหายต่อมอเตอร์, ทางเดินประสาทสัมผัสและเส้นประสาทสมอง การอุดตันของแขนงยาวของหลอดเลือดแดง basilar ทำให้เกิดอาการทางคลินิกจำเพาะ
หลอดเลือดแดงสมองน้อยที่เหนือกว่าการอุดตันของหลอดเลือดแดง superior cerebellar ทำให้เกิดการสูญเสียของสมองน้อยชนิด ipsilateral อย่างรุนแรง (เนื่องจากความเสียหายต่อก้านสมองน้อยส่วนกลางและ/หรือส่วนบน) อาการคลื่นไส้และอาเจียน อาการผิดปกติของกล้ามเนื้อสมองน้อย การสูญเสียความเจ็บปวดในด้านตรงกันข้าม และความไวต่ออุณหภูมิบนแขนขา ลำตัว และใบหน้า (เกี่ยวข้องกับ ทางเดินสปิโนและไทรเจมิโนธาลามิก) บางครั้งอาจสูญเสียการได้ยินบางส่วน อาการสั่น ataxic ในรยางค์บน ipsilateral กลุ่มอาการของฮอร์เนอร์ และกล้ามเนื้ออ่อนแรงของเพดานอ่อน อาการบางส่วนเป็นเรื่องปกติมากขึ้น
|
รอยโรคทางคลินิก |
โครงสร้างที่ได้รับผลกระทบ |
|
1. กลุ่มอาการของรอยโรคพอนทีนที่อยู่ตรงกลาง (กิ่งก้านของส่วนที่เหนือกว่าของหลอดเลือดแดง basilar): |
|
|
ทางด้านแพ้: |
|
|
การสูญเสียสมองน้อย (เป็นไปได้) |
ก้านสมองน้อยที่เหนือกว่าและ/หรือกลาง |
|
โรคตาเหล่ระหว่างนิวเคลียร์ |
พังผืดตามยาวด้านหลัง |
|
กลุ่มอาการกล้ามเนื้ออ่อนแรง (Myoclonic syndrome) ที่เกี่ยวข้องกับกล้ามเนื้อเพดานอ่อน คอหอย สายเสียง ระบบทางเดินหายใจ ใบหน้า ระบบกล้ามเนื้อตา ฯลฯ |
การแปลไม่ชัดเจน - มัดกลางของ tegmentum (?), เส้นโครงหยัก (?), นิวเคลียสของมะกอกที่ด้อยกว่า (?) |
|
อัมพาตของใบหน้า แขน และขา |
|
|
บางครั้งความไวต่อการสัมผัส การสั่นสะเทือน และข้อต่อของกล้ามเนื้อก็ทนทุกข์ทรมาน |
ห่วงตรงกลาง |
|
2. กลุ่มอาการปอนไทน์ด้านข้าง (กลุ่มอาการหลอดเลือดสมองน้อยที่เหนือกว่า) |
|
|
ทางด้านแพ้: |
|
|
Ataxia ในแขนขาและเมื่อเดินล้มไปทางแผล |
ก้านสมองน้อยตอนกลางและตอนบน, พื้นผิวส่วนบนของสมองน้อย, นิวเคลียสของฟัน |
|
อาการวิงเวียนศีรษะ, คลื่นไส้, อาเจียน; อาตาแนวนอน |
นิวเคลียสขนถ่าย |
|
รอยโรคทางคลินิก |
โครงสร้างที่ได้รับผลกระทบ |
|
อัมพฤกษ์การจ้องมองแนวนอน (ipsilateral) |
ศูนย์สะพานจ้องมอง |
|
ส่วนเบี่ยงเบนเฉียง |
ไม่ได้ติดตั้ง |
|
Miosis, หนังตาตก, เหงื่อออกลดลงที่ใบหน้า (Horner's syndrome) |
เส้นใยความเห็นอกเห็นใจลดลง |
|
อาการสั่นคงที่ (อธิบายไว้ในกรณีเดียว) |
นิวเคลียสเดนเทต (?), ก้านสมองน้อยที่เหนือกว่า (?) |
หลอดเลือดแดงสมองน้อยส่วนหน้าการอุดตันของหลอดเลือดแดง anterior inferior cerebellar นำไปสู่การพัฒนาของกล้ามเนื้อหัวใจตายที่มีความรุนแรงต่างกัน เนื่องจากขนาดของหลอดเลือดแดงนี้และพื้นที่ที่หลอดเลือดแดงนั้นให้แตกต่างกันไปในทางตรงกันข้ามกับขนาดของหลอดเลือดแดงในสมองน้อยด้านหลัง อาการหลัก ได้แก่ หูหนวกข้างเดียว กล้ามเนื้อใบหน้าอ่อนแรง อาการวิงเวียนศีรษะจริง (ทั่วร่างกาย) คลื่นไส้และอาเจียน อาตา หูอื้อและสมองน้อยสูญเสียไป กลุ่มอาการของฮอร์เนอร์ อัมพาตการจ้องมองแนวนอน ความเจ็บปวดและความไวต่ออุณหภูมิจะหายไปที่ฝั่งตรงข้ามของร่างกาย การอุดตันใกล้กับต้นกำเนิดของหลอดเลือดแดงอาจมาพร้อมกับอาการของความเสียหายต่อระบบทางเดินไขสันหลัง
การกีดกันของกิ่งเส้นรอบวงสั้น 1 ใน 5 ถึง 7 กิ่งของหลอดเลือดแดงบาซิลาร์ ทำให้เกิดภาวะขาดเลือดเฉพาะจุดใน 2/3 ด้านข้างของพอนส์ และ/หรือก้านสมองน้อยส่วนกลางหรือส่วนบน ขณะเดียวกันการกีดกันของหนึ่งใน 7 ถึง 10 แพทย์ฝึกหัด แขนงของหลอดเลือดแดง basilar จะมาพร้อมกับภาวะขาดเลือดในบริเวณรูปลิ่ม และอีกด้านหนึ่งในส่วนตรงกลางของสะพาน
มีการอธิบายกลุ่มอาการของรอยโรคก้านสมองหลายกลุ่ม ซึ่งได้รับการตั้งชื่อชื่อเดียวกัน เช่น Weber, Claude, Benedict, Fauville, Raymond-Sestan, Millard-Jublay syndromes พอนส์มีโครงสร้างเส้นประสาทจำนวนมาก ซึ่งแม้แต่ความแตกต่างเล็กน้อยในการจัดหาเลือดของกิ่งก้านของหลอดเลือดแดงแต่ละกิ่ง และการทับซ้อนกันระหว่างบริเวณของหลอดเลือด ก็นำไปสู่การเปลี่ยนแปลงในภาพทางคลินิก ตัวอย่างเช่น อาการ dysarthria ร่วมกับความซุ่มซ่ามในมือ บ่งชี้ว่ามีภาวะกล้ามเนื้อหัวใจตายเล็กน้อยที่ฐานของพอนส์ ในขณะเดียวกัน การมีอยู่ของอัมพาตครึ่งซีกที่แยกได้ไม่อนุญาตให้เราแยกแยะการขาดเลือดขาดเลือดของฐานของสะพานจากการขาดเลือดของทางเดินคอร์ติโคสปินัลในส่วนเหนือร่างกายของมัน กล่าวคือ ในบริเวณหัวเข่าด้านหลังของแคปซูลภายใน
ภาวะอัมพาตครึ่งซีกร่วมกับการสูญเสียความรู้สึกในด้านเดียวกันช่วยให้เราสามารถคิดถึงการแปลตำแหน่งของรอยโรคในหลอดเลือดสมองได้ ความผิดปกติของความไวที่แยกจากกัน (สูญเสียเพียงความเจ็บปวดและความไวต่ออุณหภูมิ) บนใบหน้าและครึ่งหนึ่งของร่างกาย บ่งบอกถึงการขาดเลือดของก้านสมอง การสูญเสียความไวในทุกรูปแบบ รวมถึงความเจ็บปวดและอุณหภูมิ ตลอดจนการสัมผัสและข้อต่อของกล้ามเนื้อ บ่งชี้ถึงตำแหน่งของรอยโรคในส่วนหลังของหน้าท้องของฐานดอกตาลามัสที่มองเห็น หรือในวัตถุสีขาวเข้มของกลีบข้างขม่อมและพื้นผิวที่อยู่ติดกัน ของเยื่อหุ้มสมอง อาการของความผิดปกติของเส้นประสาทสมอง รวมถึงอาการหูหนวก อัมพาตใบหน้าส่วนปลาย เส้นประสาท Abducens และอัมพาตของเส้นประสาทกล้ามเนื้อตา มีความสำคัญอย่างยิ่งในการสร้างระดับความเสียหายต่อพอนส์หรือสมองส่วนกลางในระดับปล้อง
การตรวจทางห้องปฏิบัติการ แม้ว่าในกรณีส่วนใหญ่ CT จะทำให้สามารถระบุตำแหน่งของรอยโรคในโรคหลอดเลือดสมองได้ภายใน 48 ชั่วโมงหลังจากเริ่มมีอาการ แต่วิธีนี้ให้ผลลัพธ์ที่เชื่อถือได้น้อยกว่าในการระบุและระบุตำแหน่งอุบัติเหตุหลอดเลือดสมองเฉียบพลันในโพรงหลัง สิ่งประดิษฐ์จากกระดูกมักจะนำไปสู่การ "ลบ" รายละเอียดของภาพ ความละเอียดที่ไม่ดีเมื่อมองเห็นก้านสมองขาดก็เนื่องมาจากสิ่งประดิษฐ์เชิงปริมาตรบางส่วนและข้อจำกัดของชิ้น NMR ไม่มีข้อเสียเหล่านี้มากนัก และทำให้สามารถตรวจพบกล้ามเนื้อหัวใจตายขนาดเล็ก (ลาคูนาร์) ที่ฐานของสะพานซึ่งเกิดขึ้นเมื่อกิ่งแพทย์ของหลอดเลือดแดงเบซิลาร์ถูกกีดขวาง เช่นเดียวกับกล้ามเนื้อหัวใจตายขนาดใหญ่ที่พัฒนาเมื่อหลอดเลือดแดงเบซิลาร์นั้นเอง หรือสาขาใหญ่ได้รับผลกระทบ นอกจากนี้ NMR ยังช่วยให้ตรวจพบภาวะกล้ามเนื้อหัวใจขาดเลือดได้เร็วกว่า CT ในทางกลับกัน CT เมื่อเทียบกับ NMR ดีกว่าในการระบุก้อนเลือดพอนทีนขนาดเล็ก และช่วยให้แยกแยะได้จากโรคหลอดเลือดสมองตีบเฉียบพลัน ในขณะที่ NMR มีความไวมากกว่าในการระบุเนื้องอกของพอนไทน์หรือเนื้อเยื่อหลายเส้นโลหิตตีบ ซึ่งช่วยแยกแยะความแตกต่างระหว่างสมอง โรคหลอดเลือดสมองและโรคเหล่านี้
|
ฝั่งตรงข้ามกับรอยโรค: |
||
|
ความผิดปกติของความเจ็บปวดและความไวต่ออุณหภูมิบริเวณใบหน้า แขนขา และลำตัว |
ทางเดิน Spinothalamic |
|
|
ฝั่งตรงข้ามกับรอยโรค: |
||
|
ความผิดปกติของการสัมผัส การสั่นสะเทือน และความไวของข้อต่อของกล้ามเนื้อมักพบที่ขามากกว่าที่แขน (สังเกตแนวโน้มต่อความแตกต่างระหว่างความผิดปกติของความเจ็บปวดและความไวต่อการสัมผัส) |
ห่วงตรงกลาง (ส่วนด้านข้าง) |
|
|
อาการทางคลินิก |
โครงสร้างที่ได้รับผลกระทบ |
|
1. Medial midpontine lesion syndrome (สาขาแพทย์ของส่วนตรงกลางของหลอดเลือดแดง basilar) |
|
|
ทางด้านแพ้: |
|
|
แขนขาและการเดิน ataxia (รุนแรงมากขึ้นโดยมีส่วนร่วมทวิภาคี) |
ก้านสมองน้อยกลาง |
|
ฝั่งตรงข้ามกับรอยโรค: |
|
|
Corticobulbar และทางเดิน corticospinal |
|
|
องศาต่างๆ ของความผิดปกติของความไวต่อการสัมผัสและการรับรู้ความรู้สึกไวต่อการรับรู้ (proprioceptive) โดยมีรอยโรคขยายไปด้านหลัง |
ห่วงตรงกลาง |
|
2. กลุ่มอาการรอยโรคมิดพอนไทน์ด้านข้าง (หลอดเลือดแดงเส้นรอบวงสั้น) |
|
|
ทางด้านแพ้: |
|
|
Ataxia ในแขนขา |
ก้านสมองน้อยกลาง |
|
อัมพาตของกล้ามเนื้อบดเคี้ยว |
เส้นใยมอเตอร์หรือนิวเคลียสไทรเจมินัล |
|
ความผิดปกติของความไวต่อความรู้สึกครึ่งหนึ่งของใบหน้า |
เส้นใยประสาทสัมผัสหรือนิวเคลียสของเส้นประสาทไทรเจมินัล |
|
ฝั่งตรงข้ามกับรอยโรค: |
|
|
ความผิดปกติของความเจ็บปวดและความไวต่ออุณหภูมิบนแขนขาและลำตัว |
ทางเดิน Spinothalamic |
|
อาการทางคลินิก |
โครงสร้างที่ได้รับผลกระทบ |
|
1. กลุ่มอาการของ medial inferior pontine lesion (การบดเคี้ยวของสาขาแพทย์) |
|
|
หลอดเลือดแดงหลัก) ด้านที่ได้รับผลกระทบ: |
|
|
อัมพาตของการจ้องมองไปในทิศทางของรอยโรค (พร้อมการบรรจบกัน) |
|
|
อาตา |
นิวเคลียสขนถ่าย |
|
แขนขาและการเดิน ataxia |
ก้านสมองน้อยกลาง (?) |
|
มองเห็นภาพซ้อนเมื่อมองไปด้านข้าง |
เส้นประสาท Abducens |
|
ฝั่งตรงข้ามกับรอยโรค: |
|
|
อัมพาตของกล้ามเนื้อใบหน้า แขน และขา |
Corticobulbar และทางเดิน corticospinal ในส่วนล่างของพอนส์ |
|
ความผิดปกติของความไวต่อการสัมผัสและการรับรู้ในอวัยวะครึ่งหนึ่งของร่างกาย |
ห่วงตรงกลาง |
|
2. กลุ่มอาการปอนไทน์ด้านข้างด้อยกว่า (การบดเคี้ยวของหลอดเลือดแดงสมองน้อยส่วนหน้าด้อยกว่า) |
|
|
ทางด้านแพ้: |
|
|
อาตาแนวนอนและแนวตั้ง, เวียนศีรษะ, คลื่นไส้, อาเจียน, ออสซิลโลเซีย |
เส้นประสาทขนถ่ายหรือนิวเคลียสของมัน |
|
อัมพาตของกล้ามเนื้อใบหน้า |
เส้นประสาทสมองที่ 7 |
|
อัมพาตของการจ้องมองไปยังด้านที่ได้รับผลกระทบ |
"ศูนย์กลาง" ของการจ้องมองในแนวนอน |
|
หูหนวกหูอื้อ |
เส้นประสาทการได้ยินหรือนิวเคลียสประสาทหูเทียม |
|
อตาเซีย |
ก้านสมองน้อยกลางและซีกสมองน้อย |
|
ความผิดปกติของความไวในบริเวณใบหน้า |
ทางเดินส่วนล่างและนิวเคลียสของเส้นประสาท V |
เฉพาะการตรวจหลอดเลือดสมองแบบเลือกสรรเท่านั้นที่อนุญาตให้บันทึกรอยโรคหลอดเลือดแดงแข็งตัวของหลอดเลือดแดงเบซิลาร์ได้ เนื่องจากการตรวจหลอดเลือดมีความเสี่ยงและอาจนำไปสู่โรคหลอดเลือดสมองได้ ซึ่งจะต้องป้องกัน การทดสอบนี้จึงควรแนะนำเฉพาะในกรณีที่ข้อมูลที่ได้รับจะช่วยในการรักษาผู้ป่วยได้ ในบางกรณีซึ่งเกิดขึ้นไม่บ่อยนัก การที่สารคอนทราสต์ของหลอดเลือดเข้าไปในระบบกระดูกสันหลังสามารถกระตุ้นให้เกิดอาการเพ้อได้ ซึ่งบางครั้งอาจมีอาการตาบอดในเยื่อหุ้มสมองร่วมด้วย อาการนี้อาจคงอยู่นาน 24-48 ชั่วโมง บางครั้งอาจนานหลายวัน การตรวจหลอดเลือดแดงด้วยหลอดเลือดแดงแบบดิจิทัลมีความละเอียดเพียงพอที่จะวินิจฉัยการตีบตันของหลอดเลือดแดงในกระดูกสันหลังส่วนปลายและหลอดเลือดแดงฐาน การตรวจหลอดเลือดด้วยดิจิตอลทางหลอดเลือดดำไม่ได้ให้ความละเอียดที่เพียงพอ
การรักษา. หากมีข้อสงสัยว่าจะมีการอุดตันของหลอดเลือดแดง basilar ที่กำลังจะเกิดขึ้น โดยแสดงอาการทางระบบประสาทชั่วคราวหรือผันผวน ควรให้การรักษาด้วยยาต้านการแข็งตัวของเลือดระยะสั้นและเฮปารินทางหลอดเลือดดำหลังจาก CT ตัดการตกเลือดออกแล้ว คำถามของ angiography เกิดขึ้นในกรณีที่การวินิจฉัยมีข้อสงสัย แต่การศึกษาจะดำเนินการเฉพาะหลังจากที่อาการของผู้ป่วยมีเสถียรภาพแล้วเท่านั้น เมื่อการตีบหรือการอุดตันของหลอดเลือดแดง basilar เกิดขึ้นพร้อมกับโรคหลอดเลือดสมองตีบเล็กน้อยหรือแบบถดถอย แนะนำให้ใช้การรักษาด้วยยาต้านการแข็งตัวของเลือดในระยะยาวด้วย warfarin Sodium หากสาเหตุของโรคคือความเสียหายต่อกิ่งก้านของหลอดเลือดแดง basilar ไม่แนะนำให้สั่งยาวาร์ฟารินโซเดียม สำหรับภาวะหลอดเลือดแข็งตัวจากหัวใจหรือคราบจุลินทรีย์ในหลอดเลือดซึ่งอยู่ในระบบกระดูกสันหลังส่วนปลายและบดบังสาขาที่ทะลุผ่านของหลอดเลือดแดงบาซิลาร์ การรักษาดังกล่าวไม่ได้ระบุไว้ ดังนั้นควรแนะนำให้ติดตามความดันโลหิตและการรักษาด้วยเกล็ดเลือดอย่างต่อเนื่องเพื่อเป็นมาตรการป้องกันในการรักษาผู้ป่วยที่มีรอยโรคที่กิ่งก้านเล็ก ๆ ของหลอดเลือดแดง basilar เนื่องจากการรักษาด้วยยาต้านการแข็งตัวของเลือดในระยะยาวสัมพันธ์กับความเสี่ยงที่สำคัญ จึงมักดำเนินการกับรอยโรคที่เกิดจากลิ่มเลือดอุดตันในหลอดเลือดขนาดใหญ่ และโดยเฉพาะอย่างยิ่งส่วนปลายของกระดูกสันหลังและส่วนที่ใกล้เคียงของหลอดเลือดแดงเบซิลาร์
ที.พี. แฮร์ริสัน.หลักอายุรศาสตร์แปลโดย แพทยศาสตร์บัณฑิต A.V. Suchkova, Ph.D. N. N. Zavadenko, Ph.D. ดี.จี. คัทคอฟสกี้
หลอดเลือดแดงตีบเป็นโรคที่เชื่อมโยงโรคหัวใจและประสาทวิทยา นี่เป็นตัวอย่างที่ชัดเจนเมื่อพยาธิสภาพของหัวใจและหลอดเลือดทำให้สมองถูกทำลาย กระบวนการเริ่มต้นด้วยขั้นตอนการทำให้แคบลงเล็กน้อยและจบลงด้วยการอุดตันอย่างสมบูรณ์ (การอุดตัน การบดเคี้ยว) ของหลอดเลือด
ศัลยแพทย์หัวใจและหลอดเลือดเชื่อว่าโดยการปรากฏตัวของสัญญาณของการตีบของหลอดเลือดแดงคาโรติดทั่วไปในบริเวณที่แบ่งออกเป็นสาขาภายนอกและภายใน (แยกไปสองทาง) เราสามารถตัดสินระดับของความเสียหายของหลอดเลือดในหลอดเลือดทั้งหมด
ผลกระทบร้ายแรงประการหนึ่งของโรคนี้คือโรคหลอดเลือดสมองตีบ อุบัติเหตุหลอดเลือดสมองมากถึง 30% เกี่ยวข้องกับการตีบตันในบริเวณหลอดเลือดแดงคาโรติด (carotid) มีเพียง 5% เท่านั้นที่ไม่มีอาการ การวินิจฉัยและการรักษาอย่างทันท่วงทีสามารถลดความเสี่ยงของเหตุการณ์ทางสมองและอาจช่วยชีวิตได้
เหตุผล
หลอดเลือดแดงคาโรติดส่งเลือดไปยังหลอดเลือดสมอง สาขาภายในเป็นหนึ่งในองค์ประกอบหลักของโครงสร้างของวงกลมวิลลิสที่ฐานของสมอง หลอดเลือดแดงภายนอกช่วยให้มั่นใจถึงการทำงานของอะนาสโตโมสในระหว่างที่ระบบไหลเวียนโลหิตล้มเหลว ดังนั้นสภาพสุขภาพที่ดีของมันจึงมีความสำคัญต่อหลักสูตร ความรุนแรง และการพยากรณ์โรคของภาวะขาดเลือดขาดเลือด
การไหลเวียนของเลือดหลักไหลผ่านลำตัวซ้ายและขวา จากนั้นจึงไหลผ่านหลอดเลือดแดงคาโรติดภายใน
สาเหตุของการตีบตันอาจเป็นรูปแบบการลบล้าง:
- หลอดเลือด;
- เยื่อบุโพรงมดลูกอักเสบ;
- หลอดเลือดแดงที่ไม่เฉพาะเจาะจง
สังเกตการบีบอัดทางกล:
- สำหรับเนื้องอกที่เป็นพิษเป็นภัยและเป็นพิษเป็นภัยซึ่งมีการแปลตามหลอดเลือด
- การขยายตัวของหลอดเลือดโป่งพองของส่วนโค้งของหลอดเลือด;
- ข้อบกพร่องของหัวใจและหลอดเลือด
พยาธิวิทยามักตรวจพบในผู้ชาย
ปัจจัยโน้มนำคือ:
- การสูบบุหรี่และโรคพิษสุราเรื้อรัง
- โรคเบาหวานและโรคต่อมไร้ท่ออื่น ๆ
- น้ำหนักเกิน;
- การออกกำลังกายต่ำ
- ความดันโลหิตสูง;
- ความทรมานทางพยาธิวิทยาของหลอดเลือดแดง
- ความผิดปกติของตำแหน่ง
- หัวใจล้มเหลว;
- อายุมาก;
- โรคเลือดที่มีการแข็งตัวเพิ่มขึ้น
- เพิ่มระดับไลโปโปรตีนชนิดความหนาแน่นต่ำและไตรกลีเซอไรด์ในเลือด
- อาการกระตุกของเตียงหลอดเลือดที่เกิดจากความเครียดบ่อยครั้ง
- การขาดพันธุกรรมในการสังเคราะห์คอลลาเจนและรับประกันความยืดหยุ่นของผนังหลอดเลือด
การเกิดโรค
การศึกษาพบว่าการอุดตันและการตีบของหลอดเลือดใหญ่ในภาวะสมองขาดเลือดเกิดขึ้นในผู้ป่วยมากถึง 57% ใน 1/5 ของผู้ป่วย พบรอยโรคหลายระดับของแขนงต่างๆ ของระบบคาโรติด การตีบหลายครั้งประเภทนี้เรียกว่าระดับหรือตีคู่
กระบวนการหลอดเลือดแข็งตัวที่พบบ่อยที่สุดจะแสดงออกมาในรูปแบบของแผ่นโลหะใต้หลอดเลือดแดงส่วนใน ซึ่งเป็นที่ที่ไวรัส "ออกฤทธิ์" จุลินทรีย์ที่เป็นไข้หวัดใหญ่และเริมจำเป็นต้องส่งผลต่อผนังหลอดเลือด สถานที่โปรด:
- หลอดเลือดหัวใจของหัวใจ;
- หลอดเลือดของสมองและคอ
พวกเขาคลายความสนิทสนมและเพิ่มการซึมผ่านของปัจจัยอื่น ๆ นอกจากนี้ไลโปโปรตีนชนิดความหนาแน่นต่ำ ไฟบริน และเกลือแคลเซียมจะสะสมอยู่ที่บริเวณที่เกิดความเสียหาย
ในระหว่างที่เกิดปฏิกิริยาการอักเสบ เซลล์เมมเบรนจะเติบโตในผนังหลอดเลือดและสะสมสารเชิงซ้อนของแอนติบอดี เหตุผลใดก็ตามที่นำไปสู่การสร้างอุปสรรคต่อการไหลเวียนของเลือดทำให้เลือดช้าลงและสร้างสภาวะที่เอื้ออำนวยต่อการก่อตัวของลิ่มเลือด
ความเสี่ยงของโรคหลอดเลือดสมองตีบขึ้นอยู่กับระดับของรูเมนของหลอดเลือดที่แคบลง ข้อมูลเกี่ยวกับผลที่ตามมาของการตีบของหลอดเลือดแดงภายใน:
- หากไม่มีอาการและตรวจพบลูเมนของหลอดเลือดมากกว่า 75% ความเสี่ยงคือ 5.5% ต่อปี
- ถ้าไม่มีอาการเกิดขึ้นกับพื้นหลังของเส้นผ่านศูนย์กลางที่แคบลง 60% ควรคาดว่าจะเกิดโรคหลอดเลือดสมองในผู้ป่วย 11% ภายในห้าปี
- ในกรณีที่มีอาการทางคลินิกการตีบจะนำไปสู่โรคหลอดเลือดสมองในผู้ป่วยมากถึง 40% ภายในหนึ่งปีและเพิ่มอีก 7% ตั้งแต่ปีที่สอง
ระดับความแคบประเมินอย่างไร?
มีข้อเสนอแนะระดับสากลสำหรับการประเมินระดับการตีบตันของหลอดเลือดแดงคาโรติด ในการดำเนินการนี้ จะทำการตรวจด้วยภาพ (angiography) ที่แม่นยำที่สุด ค่าสัมประสิทธิ์คำนวณเป็นเปอร์เซ็นต์ตามอัตราส่วนของเส้นผ่านศูนย์กลางในเขตแคบลงต่อส่วนปกติโดยประมาณที่กำหนดไว้มากขึ้น
ขนาดของลูเมนสามารถใช้เป็นบรรทัดฐานได้:
- เป็นตัวบ่งชี้ที่สมควร;
- หลอดเลือดแดงคาโรติดภายในเหนือบริเวณที่มีการขยายตัวทันทีหลังการแยกไปสองทาง
- หลอดเลือดแดงคาโรติดร่วมไม่ต่ำกว่ากิ่งก้าน 1–4 ซม.
แองจิโอแกรมช่วยให้คุณประเมินขนาดของความเสียหายได้ด้วยสายตา
ระดับของการตีบตันนั้นขึ้นอยู่กับตัวบ่งชี้ที่ได้รับ:
- เล็ก - ตั้งแต่ 0 ถึง 29%;
- ปานกลาง - จาก 30% ถึงครึ่งหนึ่งของเรือ
- เด่นชัด - มากถึง 69%;
- สำคัญ - จาก 70 ถึง 99%;
- การบดเคี้ยวโดยสมบูรณ์ - 100%
หากการตีบตันเกิดจากคราบจุลินทรีย์ในหลอดเลือดก็จะถูกจำแนกเพิ่มเติมตามลักษณะหลายประการ:
- ขึ้นอยู่กับโครงสร้าง - เป็นเนื้อเดียวกันของความหนาแน่นที่แตกต่างกัน, ต่างกันกับพื้นที่ที่มีความหนาแน่นเพิ่มขึ้นหรือลดลง, ตามการปรากฏตัวของเกลือแคลเซียม;
- ตามความชุก - ยาว (มากกว่า 15 มม.) ในพื้นที่หรือโฟกัส (น้อยกว่า 15 มม.)
- ตามสถานที่และประเภท - ปล้อง, กึ่งศูนย์กลาง, ศูนย์กลาง;
- รูปร่างของพื้นผิวอาจเรียบหรือไม่สม่ำเสมอ
- ขึ้นอยู่กับกระบวนการที่ซับซ้อน - ไม่ซับซ้อน, มีแผล, ตกเลือด, ลิ่มเลือดอุดตันในลูเมน

Emboli จากหลอดเลือดแดงคาโรติดภายในเข้าสู่หลอดเลือดขนาดเล็กและก่อตัวเป็นไมโครอินฟาร์ก
การเกิดโรคของการตีบนั้นเกี่ยวข้องกับการพัฒนาสามรูปแบบหลัก:
- การไหลเวียนโลหิต- เมื่อ 75% ของรูหลักของหลอดเลือดแคบลง ปริมาณเลือดที่ต้องการจะไม่ไหลเข้าสู่หลอดเลือดแดงในสมอง
- จุลชีพ- ไขมัน (ไขมันในเลือด) emboli ที่มีผลึกแคลเซียมแตกออกจากแผ่นโลหะและผ่านกระแสเลือดพวกมันเข้าสู่สมองสาขาเล็ก ๆ และหลอดเลือดของดวงตาทำให้เกิดกล้ามเนื้อสมองตายขนาดเล็ก
- ลิ่มเลือดอุดตัน - การตีบตันกลายเป็นการอุดตันอย่างสมบูรณ์พร้อมกับการพัฒนาของกล้ามเนื้อหัวใจตายอย่างกว้างขวางในแอ่งหลอดเลือดแดงสมองกลาง
ภาพทางคลินิก
อาการของโรคปรากฏบนพื้นหลังของการเปลี่ยนแปลงที่สำคัญในหลอดเลือดแดงคาโรติด อาการทางระบบประสาทมีความคล้ายคลึงกับโรคหลอดเลือดสมองมาก อันที่จริงสิ่งเหล่านี้เป็นผลจากการขาดเลือดจากการขาดออกซิเจน ประสบการณ์ของผู้ป่วย:
- ความผิดปกติทางจิตอย่างกะทันหัน
- การสูญเสียความทรงจำ (บางส่วนหรือทั้งหมด);
- อาการวิงเวียนศีรษะรุนแรงไม่สามารถเคลื่อนไหวได้อย่างอิสระเนื่องจากการประสานงานบกพร่อง
- ความไวลดลงครึ่งหนึ่งของร่างกาย, ความรู้สึกของ "เข็มหมุดและเข็ม";
- หมดสติล้ม;
- การมองเห็นบกพร่อง (ความขุ่น, การสูญเสียความคมชัด, ตาบอด);
- ความอ่อนแออย่างรุนแรง, การร้องเรียนของความเมื่อยล้า;
- คลื่นไส้และอาเจียน
อาการหลักของการตีบตันของหลอดเลือดแดงคาโรติดคือ:
- การเต้นที่แตกต่างกันและไม่สมมาตรในหลอดเลือดแดงคาโรติดและหลอดเลือดแดงขมับซึ่งพิจารณาจากการคลำเมื่อตรวจผู้ป่วย
- เสียงพึมพำของหลอดเลือดทั่วไปซึ่งสามารถได้ยินด้วยกล้องโฟนเอนโดสโคปเหนือบริเวณแยกไปสองทาง (ปัจจุบันใน 68% ของผู้ป่วยที่มีภาวะตีบ 70% ของลูเมนขึ้นไป);
- การตรวจโดยจักษุแพทย์แสดงให้เห็นความดันต่ำในหลอดเลือดแดงจอประสาทตาส่วนกลางในด้านที่ได้รับผลกระทบ

การเรียนรู้วิธีตรวจจับการเต้นของชีพจรในหลอดเลือดแดงคาโรติดไม่ใช่เรื่องยาก
จำเป็นต้องให้ความสนใจกับการปรากฏตัวของหลอดเลือดแดงของแขนขาที่ต่ำกว่าประวัติของกล้ามเนื้อหัวใจตายเป็นปัจจัยเสี่ยงที่ร้ายแรง อาการทั้งหมดอาจเกิดขึ้นชั่วคราวแล้วเกิดซ้ำอีก ผู้ป่วยจำเป็นต้องเข้ารับการรักษาในโรงพยาบาลและการรักษาอย่างเร่งด่วน
การวินิจฉัย
หากสังเกตเห็นอาการแรกๆควรปรึกษาแพทย์ การสอบประกอบด้วย:
- การตรวจเลือดและปัสสาวะโดยทั่วไปและทางชีวเคมีช่วยในการค้นหาสาเหตุของการเจ็บป่วย
- คลื่นไฟฟ้าหัวใจ;
- การตรวจอัลตราซาวนด์ Doppler ของหลอดเลือดแดงคาโรติด
- angiotomography คำนวณ;
- แอนจีโอกราฟด้วยคลื่นสนามแม่เหล็ก

แพทย์วินิจฉัยการทำงานจะมองเห็นหลอดเลือดที่กำลังตรวจด้วยภาพสี
การรักษา
วิธีการรักษาคนไข้จะพิจารณาจากแพทย์ทั่วไปร่วมกับนักประสาทวิทยา
เมื่อเลือกการบำบัดแบบอนุรักษ์นิยมจะมีการระบุสิ่งต่อไปนี้:
- ยาที่ทำให้เลือดบางและป้องกันการเกิดลิ่มเลือดอุดตันซึ่งโดยปกติจะใช้ยาแอสไพรินมีข้อห้ามในผู้ป่วยที่เป็นโรคกระเพาะอาหารและลำไส้
- มีการกำหนดยาต้านการแข็งตัวของเลือดขึ้นอยู่กับเวลาที่ผ่านไปนับตั้งแต่เกิดลิ่มเลือดอุดตันที่น่าสงสัย
แนะนำให้ทำการผ่าตัดเมื่อไม่มีผลจากการใช้ยาหรือเมื่อมีการสบฟันในระดับสูง เป็นครั้งแรกในปี พ.ศ. 2494 มีการดำเนินการ anastomosis ระหว่างหลอดเลือดแดงคาโรติดภายนอกและภายในเพื่อกำจัดภาวะขาดเลือดในสมอง ในปีพ.ศ. 2496 DeBakey ศัลยแพทย์หัวใจชื่อดังได้เสนอให้ผ่าตัดหลอดเลือดแดงออก
การแทรกแซงการผ่าตัดสมัยใหม่สำหรับการสร้างหลอดเลือดแดงคาโรติดขึ้นใหม่เกี่ยวข้องกับ:
- การผ่าตัด endarterectomy ของหลอดเลือดแดงบริเวณที่แคบลงพร้อมกับก้อนลิ่มเลือด, คราบจุลินทรีย์ในหลอดเลือดและการเปลี่ยนแปลงเชิงโครงสร้างในบริเวณที่แยกไปสองทาง;
- การก่อตัวของบายพาสสับเปลี่ยนมักมีหลอดเลือดแดง subclavian;
- การใส่ขดลวด (angioplasty transluminal) - การติดตั้งการใส่ขดลวด (ท่อตาข่าย) ในพื้นที่แคบหลังจากกำจัดลิ่มเลือดและการขยายตัวของมันพร้อมกับหลอดเลือดให้เป็นขนาดปกติของหลอดเลือดแดง
- การแก้ไขความผิดปกติในส่วนนอกของหลอดเลือดแดงคาโรติด
- การดำเนินงานบนโหนดของระบบประสาทอัตโนมัติ

รูปภาพด้านขวาแสดงไดนามิกเชิงบวกหลังการติดตั้งขดลวด
ปัจจุบันมีขดลวดหลายชนิดที่เคลือบด้วยยาที่ป้องกันไม่ให้เกิดลิ่มเลือดซ้ำ
ทางเลือกของการผ่าตัด endarterectomy ของหลอดเลือดแดง
ความคิดเห็นที่แตกต่างกันเกี่ยวกับความเหมาะสมของการผ่าตัด endarterectomy มีหลักฐานว่าการเกิดลิ่มเลือดอุดตันเพิ่มขึ้นและมีความเสี่ยงอย่างมากต่อภาวะเลือดออกเฉียบพลัน ผู้เสนอการแทรกแซงนี้ยืนกรานที่จะปฏิบัติตามข้อบ่งชี้และข้อห้ามที่แม่นยำ
- แคบลงมากกว่า 70%;
- การเกิดลิ่มเลือดเฉียบพลันในหลอดเลือดแดงคาโรติดภายใน
- กับพื้นหลังของคลินิกโรคหลอดเลือดสมอง
- ถ้าการตีบแคบเป็น embologenic และมีการตีบจาก 30 เป็น 69%;
- ด้วยการปลูกถ่ายบายพาสหลอดเลือดหัวใจพร้อมกัน
- ด้วยการผ่าหลอดเลือดแดงเฉียบพลันที่มีอยู่
- หากขณะรับประทานแอสไพริน การตีบจะมีน้อยกว่า 30% ของเส้นผ่านศูนย์กลาง
การผ่าตัดมีข้อห้ามสำหรับผู้ป่วยกลุ่มนี้หากไม่ได้ใช้ยาแอสไพรินการตีบน้อยกว่า 30% และมีอาการเรื้อรัง
สำหรับผู้ป่วยที่ไม่มีอาการ ข้อบ่งชี้ต่อไปนี้แนะนำ: ตีบมากกว่า 60% ในขณะที่การพยากรณ์โรคของภาวะแทรกซ้อนไม่ควรเกิน 6%
ต่อไปนี้ถือเป็นข้อห้ามที่ชัดเจน:
- แคบลงน้อยกว่า 60%;
- ระดับของการตีบสูงกว่า 60% แต่ความเสี่ยงของภาวะแทรกซ้อนเกิน 6%;
- การบดเคี้ยวแบบเรื้อรัง
- สัญญาณของการผ่าหลอดเลือดแดงคาโรติด
หลักการของอัลกอริทึมในการเลือกการผ่าตัดรักษาตีบควรคำนึงถึงความถี่ของภาวะแทรกซ้อนไม่เกินความเสี่ยงตามธรรมชาติของโรค
หลังจากออกจากโรงพยาบาล ผู้ป่วยจะต้อง:
- ใช้ยาต้านลิ่มเลือดในปริมาณการบำรุงรักษาอย่างต่อเนื่อง
- เลิกสูบบุหรี่ เครื่องดื่มแอลกอฮอล์ การกินมากเกินไป ซาวน่า และห้องอบไอน้ำ
- ได้รับการตรวจซ้ำเป็นประจำ
มีการใช้การรักษาแบบดั้งเดิมหรือไม่?
ทิศทางที่ถูกต้องในการบำบัดด้วยการเยียวยาพื้นบ้านช่วยให้คุณสามารถเพิ่มสารที่จำเป็นให้กับร่างกายของผู้ป่วยเพื่อเสริมสร้างผนังหลอดเลือดทำให้การเผาผลาญเป็นปกติและลดความอยากอาหาร พวกเขาจะไม่รบกวนการรักษาด้วยยาตามที่กำหนด
วิธีการเหล่านี้ได้แก่:
- ทิงเจอร์กระเทียมกับน้ำผึ้งและมะนาว
- ยาต้มกล้าและหนวดทอง
- ทานแยมเบอร์รี่ฮอว์ธอร์น
- ส่วนผสมของน้ำหัวหอมและน้ำผึ้ง
ทุกสูตรมีข้อห้ามหากคุณแพ้สมุนไพร ก่อนใช้งานควรปรึกษาแพทย์ของคุณจะดีกว่า
การตีบของหลอดเลือดแดงคาโรติดมีสาเหตุหลายประการ แต่มีผลลัพธ์เดียว การแพทย์สมัยใหม่ทำให้สามารถวินิจฉัยโรคได้ถูกต้องและรักษาผู้ป่วยได้หากได้รับการรักษาอย่างทันท่วงที
บทความที่เกี่ยวข้อง
-
ภาษาอังกฤษ - นาฬิกา, เวลา
ใครที่สนใจเรียนภาษาอังกฤษจะเจอสัญลักษณ์ p แปลกๆ ม.
-
และก. m และโดยทั่วไป ไม่ว่าจะระบุเวลา ด้วยเหตุผลบางประการ จะใช้รูปแบบ 12 ชั่วโมงเท่านั้น อาจเป็นเพราะเรามีชีวิตอยู่...
"การเล่นแร่แปรธาตุบนกระดาษ": สูตรอาหาร
-
Doodle Alchemy หรือ Alchemy บนกระดาษสำหรับ Android เป็นเกมปริศนาที่น่าสนใจพร้อมกราฟิกและเอฟเฟกต์ที่สวยงาม เรียนรู้วิธีการเล่นเกมที่น่าทึ่งนี้ และค้นหาการผสมผสานขององค์ประกอบเพื่อทำให้เกม Alchemy สมบูรณ์บนกระดาษ เกม...
Batman: Arkham City จะไม่เริ่มเหรอ?
-
หากคุณต้องเผชิญกับความจริงที่ว่า Batman: Arkham City ทำงานช้าลง ขัดข้อง Batman: Arkham City ไม่เริ่มทำงาน Batman: Arkham City ไม่ได้ติดตั้ง การควบคุมไม่ทำงานใน Batman: Arkham City ไม่มีเสียง ข้อผิดพลาดปรากฏขึ้น ในแบทแมน:...
วิธีหย่านมใครบางคนจากสล็อตแมชชีน วิธีหย่านมใครบางคนจากการพนัน
-
Roman Gerasimov ร่วมกับนักจิตบำบัดที่คลินิก Moscow Rehab Family และผู้เชี่ยวชาญในการรักษาผู้ติดการพนัน Rating Bookmakers ได้ติดตามเส้นทางของผู้ติดการพนันในการพนันกีฬา ตั้งแต่การก่อตัวของการติดการพนันไปจนถึงการไปพบแพทย์...
Rebuses ความบันเทิง rebuses ปริศนาปริศนา
-
เกม "Riddles Rebuses Charades": ตอบคำถามในส่วน "RIDDLES" ระดับ 1 และ 2 ● ไม่ใช่หนู ไม่ใช่นก - มันสนุกสนานในป่า อาศัยอยู่ในต้นไม้และแทะถั่ว ● สามตา - สามคำสั่ง สีแดงเป็นอันตรายที่สุด
ระดับ 3 และ 4 ● สองเสาอากาศต่อ...
