Плоско вальгусная деформация стоп у детей. Приятная и полезная гимнастика. Факторы, провоцирующие развитие вальгуса стоп у детей
У ребенка». В дальнейшем все обследования будут проходить у детского ортопеда, который и будет вести историю болезни.
Понять, что же обозначает диагноз плоско вальгусная установка, можно разобрав само слово. «Плоско» обозначает, что стопа у ребенка плоская – это очевидно, а вот вальгусная означает, что их установка у ребенка Х-образная. Многие из нас встречали людей, у которых ноги расположены иксом, в случае с нашей болезнью иксом расположены только стопы.
Ортопеды говорят, что плоско вальгусная стопа у ребенка – это не болезнь, а деформация, которая является следствием слабых связок. У ребенка с такой проблемой ноги устают быстрей. Анатомически стопа западает вовнутрь в итоге своды и арки формируются не так, как нужно.
Если не лечить плоско вальгусные стопы у детей, то со временем проблема перерастет в плоскостопие.
Чем опасно плоскостопие
Для многих людей плоскостопие – это всего лишь повод не служить в армии. Но те, кто является обладателем этого дефекта, знают, что, кроме шуток, существует и множество проблем.
Самым безопасным, но все, же неприятным является косметический дефект. И в дальнейшем становится трудно подобрать подходящую обувь, постоянно приходится искать особого производителя и специальные стельки.
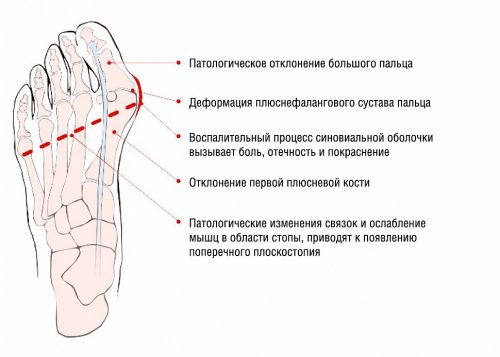
Женщины не могут ходить на каблуках, пятка съезжает вперед, что приводит к дискомфорту, портит походку и оказывает неблагоприятное влияние на позвоночник. Со временем может появиться шишка возле основания большого пальца. Эта выпирающая косточка не только портит внешний вид ног и мешает носить красивую обувь, но и портит самочувствие человека из-за постоянных воспалений и ноющей боли. Поэтому на это обязательно нужно обращать внимание и действовать.
Когда следует обращаться к врачу
У маленького ребенка плоско вальгусная установка появляется, как только ребенок самостоятельно становится на ноги. Нога не выдерживает нагрузки тела, и внутренний край стоп провисает, а передний отдел отводится. Как только появились первые признаки Х-образных конечностей, то есть плоско вальгусный признак, нужно обратиться к врачу за консультацией и приобрести качественную обувь.
Диагноз чаще всего звучит в возрасте после 3-х лет, а вальгусная стопа уже в 9-12 месяцев. Со временем эти две проблемы объединяются в одну, и получается плоско вальгусная стопа.
Плоскостопие не присуще детям до 3-х лет в качестве болезни. Оно присутствует у всех деток, но является физиологическим, то есть это нормальное состояние для этого периода развития. На внутренней стороне стопы ребенка нет характерной выемки, пока что там находится жировая прослойка, которая работает как амортизатор. Врач-ортопед может обратить внимание только на форму стопы ребенка, если она распластанная или широкая в итоге может быть обнаружена плоско вальгусная установка стоп.
Причины появления дефекта
На состояние стоп ребенка и образование плоско вальгусной стопы влияют:
- общая мышечная слабость ребенка;
- пониженный или повышенный мышечный тонус;
- затяжные вирусные заболевания;
- пневмония;
- бронхит;
- рахит;
- недоношенность.
Плоскостопие и плоско вальгусное искривление у детей является следствием растяжения связок и мышц внутренней части стопы, голени и голеностопа, пятка перемещается кнаружи, голеностоп внутрь, а вся нижняя часть ноги меняет центрированное расположение.
Если плоско вальгусное положение выражено сильно, то становится сложно не только выполнять физические нагрузки, но и просто ходить. Амортизация сводится к минимуму, поэтому вся нагрузка ложится на позвоночник и головной мозг.
После 5-ти лет плоско вальгусная установка стопы у детей практически не лечится, поэтому терапию нужно начинать как можно раньше. Для начала плоскостопие просто останавливается и улучшается общее состояние ноги. И даже если не получится вылечить ребенка на все 100%, это отклонение (если будет на контроле), не повлияет в будущем на его общее состояние здоровья. Исходя из степени тяжести проблемы и возраста, врач прописывает ортопедические стельки, физиотерапию и массаж.
Важность массажа
Благодаря массажу у ребенка расслабляются мышцы, растягиваются связки, они становятся более крепкими, баланс сил нормализуется, после чего стопа принимает нужное положение, чего и добиваются при терапии плоско вальгусной стопы.
Самым главным фактором в у ребенка является занятия лечебной физкультурой. Ее не применяют изолированно, так она направлена только на закрепление полученного результата. Используя параллельно массаж и лфк, можно добиться стойкого, долговременного результата.
Что касается массажа, то акцент делается на внутреннюю и переднюю, часть голени, на стопе уделяется внимание большим пальцам: важно улучшить их супинаторные функции.
При массаже нельзя сильно давить на ноги, используются методы разминания, растирания и поглаживания. При массировании голеней при плоско вальгусной стопе применяются вибрация, растирание и поглаживание. Массаж делают до гимнастики и после ее выполнения.
Процесс и плоско вальгусной стопы длительный и сложный, но если непрерывно заниматься необходимыми процедурами, то можно рассчитывать на нормализацию состояния здоровья и правильному росту нижних конечностей.
Лечебная гимнастика
Специальные упражнения лфк для детей, если имеется плоско , можно выполнять и дома. Ребенок должен выполнять упражнения в тонких носках или босиком, весь комплекс разбивается на несколько частей по 2-3 упражнения и выполняется в течение дня. Основной упор при плоско вальгусной установке направлен на правильную постановку ступней при стоянии и хождении. Иногда врачи, после определенных обследований, назначали солевые ванночки и электрофорез. Было даже такое, что врачи при плоско вальгусной стопе убедительно рекомендовали велосипед. И знаете что, это помогало.

Детская гимнастика ведет к тому, что ребенок должен научиться ставить ноги и стопы в правильное положение, то есть близко и параллельно друг другу, а не широко расставляя, как при плоско вальгусном дефекте. Если у него была плоско вальгусная установка, то нижние конечности постепенно будут становиться на свои места.
Чтобы выработать навыки ходьбы при плоско вальгусном заболевании, рекомендуется ходить по дорожке шириной не более 15 сантиметров, это может быть полоса из ковролина или доска, если нет ни того ни другого можно прямо на полу мелом начертить границы. На улице также ребенка можно водить по бордюрам, бревнам и т.д.
Остальные специальные у детей подбирает непосредственно врач.
Как полезная информация, включите в рацион ребенка: мясо индейки и кролика, рыбу, также продукты, содержащие большое количество кальция, как творог и сыр. Очень полезны свежие соки, цукини, кабачки, сельдерей, семена кунжута и т.д. Если есть возможность, поезжайте с вашим ребенком в специализированные санатории, для более быстрого и эффективного лечения стопы. Это будет не только отдых, но и полезно!
Диагностируемая у деток вальгусная установка стоп – это последствия слабого или недоразвитого суставно-связочного аппарата. Зная о такой особенности своего ребенка, родители должны всячески содействовать его физической активности, приобретать специфическую обувь, регулярно посещать ортопеда и выполнять массаж.
Если диагноз «вальгусное искажение стоп» ставится в младенчестве, шансы на то, что проблема сойдет на нет по мере укрепления суставов и связок, вырастают в несколько раз.
Что нужно знать о заболевании?
Вальгусная деформация – это сниженная высота арки стоп, их искривленная ось и чрезмерно спущенный средний сегмент.
Попутно происходит выворачивание на внешнюю сторону пяток и пальцев. В результате стопы чем-то смахивают на букву «Х» , из-за чего ребенок неспособен носить обычную обувь, причиняющую ему не только неудобства, но и боль.
Патологическая установка – дело не одного дня, и даже не месяца. Первый этап вальгусной деформации заметен по тому, что ноги немного изгибаются во время ходьбы, а стопы стоят плоско.
Третий этап вальгусного искажения стоп предполагает:
- Выворачивание большого и последующего пальца;
- Подошва ставится только плоско, она приобретает большую плотность и покрывается болящими мозолями;
- Второй пальчик стремится вверх, на нем образуется твердый нарост.
Когда вальгусное искажение стоп диагностируется у детей младшего или младенческого возраста, есть все шансы выровнять установку и избежать дальнейших проблем с плоско стоящими ножками, болями и т.д.
Откуда берется вальгусная деформация стоп у плода или подрастающего ребенка?
Причин неправильной установки немного, но они достаточно распространены и весомы:
- Сбои в работе эндокринной системы, проявляющиеся в виде сахарного диабета или неполноценно работающей щитовидки;
- Искажение стоп, проявляющееся в виде поперечного плоскостопия – отсутствия продольной впадины напротив больших пальцев;
- Остеопороз – основная причина плоско стоящих ножек, поскольку он приводит к снижению плотности и хрупкости костных тканей;
- Излишняя масса тела, увеличивающая давление на стопы и невольно вынуждающая делать упор на плоско стоящие конечности;
- Механические повреждения;
- Генетический фактор.
Большого внимания заслуживает неверно выбранная обувь, которой не следует быть ношенной или большей/меньшей, чем полагается. Девочкам подросткового периода категорически запрещается зауженная обувь с каблуками, содействующая неправильному распределению веса на стопы. Родителям подростков стоит понимать, что на данном этапе взросления вальгусное искажение стоп устраняется сложней и дольше, чем это происходит у малых детей.

К слову будет сказано, вальгусное искажение встречается достаточно редко, а врожденным оно бывает еще реже.
У малышей двух лет отроду установка начинает формироваться в результате повышения их двигательной активности, когда они учатся бегать и прыгать и неосознанно ставят ножки плоско, стараясь сохранить равновесие.
В это же время им подбирается их первая «серьезная» обувь, у которой должен быть жесткий задник, ортопедическая стелька и прочие обязательные атрибуты.
Помните, что в таком возрасте вальгусное искажение развивается быстрей, чем в подростковом, и изначально неправильная установка может перерасти в искривление позвоночника, остеохондроз и прочие «взрослые» болезни суставов и костей.
Консервативная терапия
Вальгусное искажение стоп у детей обязывает их родных приобретать специфическую обувь с ортостельками, корректорами для фиксации положения пальцев, стяжками и супинаторами. Вместе с этим проводится постоянный массаж, делается он курсами по 10 сеансов и повторятся каждые 4 месяца до полного исправления установки.
В домашних условиях проводится импровизированный массаж в игровой форме, вынуждающий чадо ставить конечности не плоско, а ходить ими по бугристым резиновым коврикам или захватывать пальчиками мелкие предметы.
Поскольку массаж и ношение специальной обуви влекут за собой достаточно ощутимую боль, то комплекс ЛФК обязательно дополняется физиопроцедурами на основе обезболивающих и противовоспалительных медикаментов.
Учтите, что все консервативное лечение подбирается только врачом и не подлежит самостоятельной коррекции!
Оперативное вмешательство
Если вальгусная деформация стоп прогрессирует, и установка не меняет своей формы в лучшую сторону, назначается операция. Подобное лечение изменит угол между костями стоп, тем самым содействуя правильному распределению тянущей способности связок.

Процедура оперативного изменения установки признана малотравматичной и не нуждающейся в гипсе или металлоконструкциях. Этап реабилитации не занимает и недели, ведь буквально через день пациент полностью забывает про ЛФК, изнурительный массаж и жесткую ортопедическую обувь, без боли ставит ножки не плоско, а как следует, а его родителям не нужно переживать о том, что вальгусная патология снова даст о себе знать. В том случае, когда диагностируется запущенное или изначально сильно выраженное эквино-варусное искажение стоп, у ребенка отсутствует способность самостоятельно передвигаться.
Неудивительно, ведь ни один массаж или обувь не может изменить ненормальное строение свода, при котором ее внешний край опущен, а передний – стремится вверх.
Профилактические мероприятия
Чтобы ваш малыш не вкушал плоды родительской халатности, не проходил болезненный массаж, не носил ортопедическую обувь и не проходил процедуру ЛФК, рекомендуется:
- Регулярно осматриваться у педиатра и ортопеда, обязательно – у детского;
- Не приобретать обувь на вырост, пытаясь сэкономить или поддеть побольше теплых носков;
- Тратиться на качественную обувь с минимальным каблучком и ортостелькой, мешающей ножке стоять плоско, а при движении осуществляющей минимальный массаж;
- Обувь должна быть изготовлена из качественных и натуральных материалов, при ее складывании точке излома следует быть на носке, но никак не в центре подошвы;
- Пусть малыш почаще снимает обувь и ходит босиком по гальке, теплой земле, траве и просто по фактурному ковру. Так он будет сам себе делать природный массаж и отучится ставить ножки плоско, стараясь избежать наступания на камни или колючки.
Как видите, в правильно организованных условиях проживания, предупредить необходимость ношения ортопедической обуви не так сложно, как кажется.
Заведите себе приятную привычку делать своему чаду расслабляющий массаж ножек перед сном, и вы не только улучшите его ночной отдых, но и сохраните здоровье в целом.
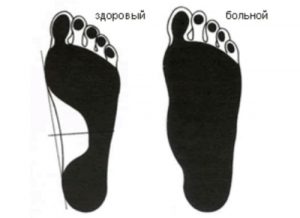
Плоско-вальгусная стопа - это деформация стопы, которая может наблюдаться у детей и взрослых. Лечить патологию длительно и сложно, в первую очередь лечение направлено на снятие болевых симптомов, в некоторых случаях требуется оперативное вмешательство.
Патология представляет собой нарушение структуры ступни - средняя ее часть при этом смещена вниз, а пальцы и пятка разворачиваются наружу. Такое явление связано с тем, что связочный аппарат ослаблен, и если заболевание запущено, то более сильные и крепкие мышцы тянут ступню к себе, в результате чего развивается плоскостопие. Вальгусная деформация стопы у взрослых - это довольно распространенное явление, около 15% населения мира страдают плоскостопием.
Разновидности патологии
От того, каким образом стопа деформирована, вальгусную патологию делят на 3 вида:
- продольная;
- поперечная;
- комбинированная.
Продольная плоско-вальгусная установка стоп - это уплощение продольного свода ступни. Если у пациента имеется нарушение походки, боль при пальпации, форма стопы визуально изменена, он жалуется на нежелание ходить и постоянную усталость ног, у него диагностируется продольная плоско-вальгусная деформация стоп.
Для поперечной деформации характерны визуально распластанные стопы. При этом сухожилия пальцев натянуты, передний отдел имеет молотообразный вид, пациент жалуется на болевые ощущения в стопах.

Что касается комбинированной вальгусной деформации стопы, в этом случае имеются признаки как поперечного, так и продольного вида. При этом боль или какой-либо дискомфорт отсутствует, врачи называют такое плоскостопие продольно-поперечным.
Классификация деформации:
- Статическая - нарушение осанки.
- Структурная - таранная кость расположена вертикально.
- Спастическая - развивается вследствие мышечных спазмов.
- Травматическая - возникает в результате переломов и травм связочного аппарата.
- Рахитическая - последствие рахита.
- Паралитическая - последствие полиомиелита или энцефалита.
- Компенсаторная - если ахиллово сухожилие короткое, то большая берцовая кость вовлекается внутрь.
- Гиперкоррекционная - возникает при неправильной коррекции косолапия.
Симптомы деформации
Симптоматика напрямую связана с тем, какие именно суставы поражены. Эквино-вальгусная деформация стопы сопровождается неправильной походкой и болью при долгом стоянии на ногах, а также искривлением подошвы внутрь.
Если у пациента имеется «косточка», то симптоматика будет следующей:
- в области нароста имеются болевые ощущения;
- большой палец загибается внутрь, при этом нарушается функциональность и подвижность других пальцев;
- пациент не может надеть обувь на каблуках или узкую обувь;
- при долгом хождении возникает боль и тяжесть в ногах.
Имеются и местные симптомы: отечность нароста, покраснение, натоптыши и мозоли, повышение температуры кожи в области поражения.
Диагностические мероприятия
Деформация стопы определяется методом плантографии. Пациенту на подошву ноги наносится цветной раствор, и специалист просит его ровно встать на бумагу. По отпечатку специалист делает заключение о наличии и степени деформации.
У детей до 6 лет такой метод не дает правильного результата, поэтому врачи делают вывод на основании симптоматики, которая имеется у ребенка:
- Косолапие. Если у ребенка слабая мускулатура в области ступни, он не может правильно ее ставить, чем дольше ребенок будет ходить неправильно, тем сильнее формируется патология.
- Неправильная походка. Ребенок наступает при ходьбе или на внутренний, или на внешний край стопы.
- Врач также может осмотреть обувь ребенка, на ее подошве четко видны следы стаптывания, что тоже является симптомом деформации.
- Обращается внимание на осанку ребенка.
Причины патологии
Плоско-вальгусные стопы в большей степени развиваются по причине врожденной дисплазии соединительной ткани. Есть и факторы, которые могут спровоцировать эту деформацию: переломы костей стопы, остеопороз, травмы связок, эндокринные нарушения, лишний вес и, как следствие, повышенная нагрузка на ногу. Нередко при неправильной осанке тоже могут развиться плосковальгусные стопы.
 Иногда деформированную стопу диагностируют сразу же после рождения (врожденная аномалия), но чаще всего она выявляется тогда, когда ребенок начал ходить. У взрослых плосковальгусные стопы могут образоваться при избыточном весе или беременности. У детей причины развития деформации могут крыться в неправильно подобранной обуви, а также в вынужденном длительном постельном режиме, в результате чего мышцы становятся более слабыми.
Иногда деформированную стопу диагностируют сразу же после рождения (врожденная аномалия), но чаще всего она выявляется тогда, когда ребенок начал ходить. У взрослых плосковальгусные стопы могут образоваться при избыточном весе или беременности. У детей причины развития деформации могут крыться в неправильно подобранной обуви, а также в вынужденном длительном постельном режиме, в результате чего мышцы становятся более слабыми.
Лечение заболевания
Лечение вальгусной деформации очень затруднительно, так как стопа у взрослых полностью сформирована и кости уже отвердели. Поэтому лечение может занять очень много времени. Диагностировать и начинать лечение надо еще в детском возрасте или же как только деформация начала проявляться. На ранних стадиях возможно даже консервативное лечение:
- массаж;
- ношение обуви с ортопедическими стельками;
- физиопроцедуры;
- гимнастика;
- миостимуляция;
- гипс или ортопедическая повязка;
- иглорефлексотерапия.
 Медикаментозное лечение будет усиливать эффект. Одновременно с лекарственными препаратами пациенту назначаются и средства для облегчения боли. В особо тяжелых случаях может потребоваться ночной бандаж.
Медикаментозное лечение будет усиливать эффект. Одновременно с лекарственными препаратами пациенту назначаются и средства для облегчения боли. В особо тяжелых случаях может потребоваться ночной бандаж.
В случае если консервативное лечение не приносит ожидаемого эффекта, назначается хирургическое вмешательство. В этом случае проводится замена ослабленных или поврежденных связок на импланты, и свод стопы удается восстановить. Если деформация сопровождается различными патологическими дефектами, то хирурги производят реконструкцию костей.
Специальный массаж
Лечебная физкультура и массаж - это хорошая профилактика, однако если было произведено оперативное вмешательство, то все манипуляции должны назначаться только врачом. Для самомассажа стопы надо ее первым делом распарить в горячей воде и высушить. Нанесите на ступню крем или специальное средство. Начинать массаж надо с пальцев и постепенно переходить на стопу.
 Если вы делаете массаж ребенку, то не стоит его делать, когда малыш устал и капризничает, желательно проводить эту процедуру тогда, когда ребенок активен. Первое время ребенку, возможно, будет больно, так что родители должны набраться терпения.
Если вы делаете массаж ребенку, то не стоит его делать, когда малыш устал и капризничает, желательно проводить эту процедуру тогда, когда ребенок активен. Первое время ребенку, возможно, будет больно, так что родители должны набраться терпения.
Положите ребенка на живот так, чтобы его ноги свисали с кровати или дивана, под голени можно положить валик или небольшую подушку. Начинайте массаж со спины, особое внимание уделяйте поясничному отделу и крестцу, так как именно там расположены нервные окончания, которые посылают сигналы к нижним конечностям. Затем массируйте ягодицы, заднюю сторону бедер и заканчивайте массаж ступнями. Сначала ступни разомните, легкими движениями помассируйте, потому растирайте ноги более энергично. Заканчивайте массаж поглаживанием.
Выбор обуви и гимнастика
Ребенку с плоскостопием надо носить специальную обувь. Поддержка ноги должна осуществляться сбоку и снизу, обувь должна иметь жесткие задник и боковины, а супинатор должен быть плотным и высоким. Найти подходящую обувь в обычных магазинах проблематично, поэтому не стоит мучить себя поисками, а лучше сразу идти в специальный ортопедический обувной магазин. Там вы можете найти обувь как для лечения плоскостопия, так и для профилактики. В ортопедическом магазине вы сможете заказать обувь для ребенка индивидуально, специалисты при пошиве будут учитывать каждый нюанс вальгусной деформации, и в этом случае эффект будет лучше. Ортопедическая обувь будет обеспечивать нормальную нагрузку на мышцы ступни и равномерно распределять ее при движении.
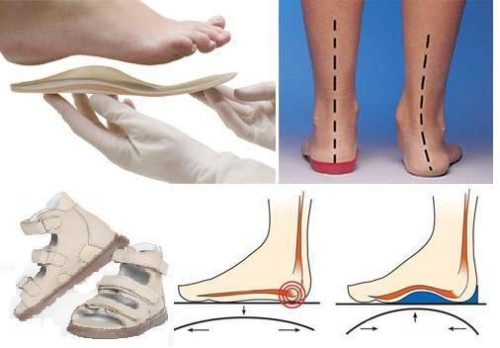
Ношение специальной обуви снижает нагрузку на опорно-двигательный аппарат, не допускает прогрессирования деформации, формирует правильную осанку. При этом связки и мышцы развиваются правильно.
Гимнастические упражнения:
- Сидя на стуле, поставьте ноги на мячик среднего размера. Катайте ногами мяч, при этом сильно надавливайте на него стопами.
- Поставьте на мяч одну ногу и сжимайте его пальцами, затем проделайте то же самое другой ногой.
- Сядьте на стул и вытяните ноги вперед, берите пальцами ног мелкие предметы — ручку, камешки и т. д. Когда это упражнение будет получаться хорошо, можно усложнить его — попробуйте взять с пола платок или салфетку.
- Вращайте стопами в разные стороны, сгибайте и разгибайте пальцы и ступню.
- Стоя, плавно переходите с носков на пятки и обратно.
- Ходите по песку или по плоским галькам босиком, полезно использовать шведскую стенку, ее круглые перекладины хорошо массируют ступни.
Профилактика патологии
Для того чтобы избежать деформации стопы, нельзя рано ставить ребенка на ноги (до 8 месяцев), когда малыш начнет делать первые шаги, его нужно придерживать, чтобы нагрузка на ноги была меньше. Очень важна профилактика рахита, так как одной из причин деформации стопы является именно он. Ежегодно ребенка следует водить на осмотр к ортопеду, чтобы не пропустить начальную стадию деформации.
Что касается взрослых людей, то женщинам надо планировать свою беременность и при ней носить правильно подобранную обувь и делать рекомендованные упражнения для стопы. В любом возрасте обувь должна быть удобной. Если у вас или у вашего ребенка есть склонность к деформации стопы, обувь должна одобряться ортопедом.
Считаются плосковальгусные стопы. У ребенка в раннем возрасте они имеют плоскую поверхность, так называемое плоскостопие. И лишь потом, по мере развития, подошвы приобретают обычную форму с углублением в своде. Однако нередко у детей наблюдается слабость в связочном аппарате, что мешает правильному формированию конечностей. под действием тяжести тела стопы искривляются. Пальцы и пятки развернуты наружу, а середина прогибается к внутренней стороне. В результате поставленные рядом стопы при взгляде сверху напоминают букву Х. Это и есть плосковальгусные стопы у ребенка.
Страшно ли это?
При обнаружении подобного дефекта у детей родители реагируют по-разному: кто-то впадает в панику, кто-то не обращает внимания, считая это временным и незначительным изъяном эстетичного характера. И те и другие неправы. Драматизировать ситуацию не стоит - при правильном и своевременном лечении можно помочь правильному формированию ног. Тем более не следует недооценивать серьезность проблемы: если не со временем могут начаться искривление позвоночника, остеохондроз и артроз, сопровождающиеся частыми болями в суставах.

Когда начинать лечение
Признаки Х-образных стоп обнаруживаются достаточно рано, когда дети только начинают ходить. Первым делом родители должны обратиться за консультацией к ортопеду и неврологу - эти два специалиста наблюдают ребенка все время. Прежде всего врач порекомендует подобрать ортопедическую обувь с супинаторами, жесткими боковинами и высоким задником. Такую обувь ребенок должен носить до 4-5 лет, пока форма подошвы не придет в норму.

При плосковальгусной стопе - еще одна обязательная рекомендация. Процедуры выполняются двумя-тремя курсами по 10-20 сеансов. При этом необязательно все это время водить ребенка в поликлинику. Родители могут освоить за несколько процедур, и в дальнейшем делать их самостоятельно. Главное - не останавливаться на полпути и проявлять терпение и настойчивость.

Какие меры принимать родителям
Требуют постоянного внимания взрослых во избежание дальнейших осложнений. Причем внимания во всем - в обуви, в своевременном врачебном осмотре, в упорядочении двигательной активности. Так, нежелательно ставить ребенка на ножки раньше времени, месяцев до семи-восьми. После первых шагов у каждого малыша должна быть правильная обувь с ортопедическими стельками, чтобы не развились плосковальгусные стопы у детей. Массаж - это отличная возможность предотвратить сколиоз и болезни суставов. Незаменимая профилактика от любых болезней ног - велосипед. Дети с удовольствием катаются, так что не нужно их уговаривать. Также любят они ходить по лечебному коврику с выпуклостями - для массажа сводов стоп. Чрезвычайно полезны для детей прогулки по речной или по песку, по траве. И, конечно же, специальные упражнения: хождение на наружных краях стоп - «косолапый мишка», подъем на носки - «потягушечки», захватывание каких-нибудь маленьких предметов с пола босыми пальчиками и так далее. Вот так, в играх и упражнениях, вполне можно вылечить плосковальгусные стопы у детей, не забывая при этом регулярно ходить к врачу.
ПВС в литературе описана как плоская, вальгусная, вялая, слабая, расслабленная, коллабирующая, гипермобильная стопа. ПВС встречается у 2,7% детей. Она развивается у ребенка с функциональным возрастным плоскостопием в возрасте от 16 до 28 месяцев, или не позже 3 лет.
Развитию ПВС у детей способствует действие факторов, которые лосят относительно общий характер: состояние соединительной ткани, пол, вес тела, а также действие относительно лекальных факторов, как положение сегментов нижней конечности. Основным фактором, действие которого способствует образованию ПВС, является дисплазия, множественные признаки которой при ПВС встречаются в 2 раза чаще, чем без нее, и составляет 90%. Ведущим проявлением дисплазии является слабость связок. Дисплазия усугубляет действие всех общих и локальных факторов. У мальчиков ПВС встречается в 52% случаев, что превышает показатели у девочек, у которых плоскостопие выявляют в 36% случаев в тех же возрастных группах. Большой вес тела оказывает негативное влияние на развитие свода стопы. При избыточном весе и ожирении ПВС встречается в З раза чаще, чем при нормальном весе тела. Выделены следующие локальные факторы, действие которых способствует появлению ПВС:
- Позная сгибательная синергия нижней конечности, при которой имеются большой угол разгибания в голеностопном суставе, вальгус или варус голени и большая ширина шага.
- Мышечный дисбаланс с недостаточностью мышц инверторов и доминированием мышц эверторов.
- Эквинус, контрактура трехглавой мышцы, укорочение ахиллова сухожилия.
- Антеверсия бедра при ПВС встречается в 92% случаев.
- Вальгус коленного сустава.
- Большой разворот нижней конечности наружу.
- Растяжение и ослабление прыжковой связи и подошвенного апоневроза.
Фоном для развития ПВС в возрасте полутора-двух лет является увеличение нагрузки на конечности, связанное с освоением ходьбы. К появлению ПВС приводит сочетание роста реакции опоры со слабостью соединительнотканных структур и положением сегментов конечности.
Выраженность функциональных нарушений при ПВС зависит от локализации на стопе слабых связок. При легкой степени ПВС имеется слабость связок по внутреннему краю стопы, при выраженной ПВС есть слабость связок по наружному краю стопы. Слабые связки препятствуют самостоятельному разрешению физиологического плоскостопия и формированию свода стопы во время ее роста. Слабые связки не способны удержать кости стопы в виде единой арочной структуры, которая в состоянии противостоять действию веса тела. Прыжковая связка и подошвенный апоневроз не могут оказать сопротивление действию реакции опоры и стабилизировать таранно-ладьевидный и ладьевидно-клиновидный суставы. Наступает одновременное опускание таранной, ладьевидной и медиальной клиновидной костей в подошвенном направлении, что приводит к относительно высокому положению 1-й плюсневой кости. Низкое расположение костей внутреннего свода облегчает эверсию заднего отдела во время ходьбы и стояния, что приводит к мышечному дисбалансу. Эверсия вызывает растяжение и ослабление мышц-инверторов и преобладание тяги мышц-эверторов. Развивается мышечный дисбаланс. Сокращение малоберцовой мышцы вызывает усугубление эверсии заднего отдела стопы и устанавливает его в вальгусное положение. При вальгусе пятки происходит латеральное смещение ахиллова сухожилия и изменение вектора трехглавой мышцы. Трицепс, который в возрасте 1,5-2 лет имеет высокую активность, приобретает свойства эвертора. В результате трехглавая мышца, наряду со сгибанием стопы, начинает взаимодействовать с малоберцовой мышцей и осуществлять пронацию стопы. Низкий внутренний свод приводит к относительному удлинению медиального края стопы. Длина внутреннего края перестает соответствовать длине наружного края. Наступает недостаточность наружного свода, что приводит к утяжелению плосковальгусной деформации стопы. Во время ходьбы при эверсии пятки, которая плотно соединена с кубовидной костью, возникает дисконгруэнтность в пяточно-кубовидном суставе, смещение кубовидной кости к тылу и нарушение единства костей по наружному краю стопы. Ослабленный наружный свод оказывается одновременно под действием реакции опоры и давления со стороны медиально расположенных костей стопы. Происходит отведение переднего отдела стопы, что усугубляет опускание внутреннего свода и эверсию пятки. В условиях понижения опоро-способности наружного свода продолжается прогрессирование изменений внутреннего свода стопы. Во время ходьбы пронация стопы вызывает смещение ладьевидной кости в таранно-ладьевидном суставе вплоть до подвывиха. Вершина низкого внутреннего свода смещается в дистальном направлении с уровня таранно-ладьевидного на уровень ладьевидно-клиновидного сустава. Отведение переднего отдела и дисконгруэнтность среднетарзального сустава вызывает латеральное смещение точки фиксации передней большеберцовой мышцы. Происходит нарушение баланса между мышцами-инверторами и эверторами в пользу последних. Передняя большеберцовая мышца начинает действовать как эвертор, взаимодействовать с малоберцовой мышцей и, наряду с разгибанием, осуществлять эверсию в под таранном суставе. С возрастом у ребенка с ПВС происходит физиологическое усиление тяги трехглавой мышцы. В условиях дисбаланса появляется эквинус стопы, спастическое сокращение мышц и развитие их контрактуры. Стойкий эквинус поддерживает мышечный дисбаланс конечности, что, в совокупности, приводит к нарушению ходьбы.
Для функции детской стопы имеет значение величина вальгуса пятки и степень его ригидности. До угла 20° вальгус считается нефиксированным. У ребенка с нефиксированным вальгусом при установке пятки по оси голени в ненагруженном состоянии имеет место покрытие головки тарана ладьевидной костью. При угле более 20° возрастает жесткость вальгусной установки заднего отдела стопы и ладьевидная кость не покрывает головку таранной кости. Устойчивость вальгусной деформации заднего отдела оказывает влияние на состояние переднего отдела стопы. При фиксированном вальгусе заднего отдела стопы происходит увеличение вальгуса или супинации переднего отдела до 10-15°. В период опоры при смене пронации на супинацию большая вальгусная деформация переднего и заднего отделов стопы вызывает увеличение амплитуды пронации стопы в среднетарзальном суставе, что с возрастом приводит,к его перегрузке.
Плосковальгусная стопа имеет следующие проявления:
- повышенную гибкость сочленений стопы;
- уплощение свода стопы, при котором индекс стопы превышает 0,7, составляя в среднем 0,74 ± 0,02;
- угол вальгуса пятки в пределах от 5° до 25°;
- отведение переднего отдела стопы;
- смещение центра давления по стопе по направлению к внутреннему краю;
- увеличение амплитуды эверсии заднего отдела стопы.
- увеличение пронации стопы в 3/4 случаев, как -по амплитуде, так и по продолжительности;
- уменьшение времени опоры на пятку, ранний отрыв пятки от опоры в фазу стояния на всей стопе; ,
- отсутствие увеличения высоты свода во время подъема на носки при фиксированном вальгусе;
- большую мышечную активность в фазу отталкивания;
- увеличение колебаний тела во время ходьбы.
Лечение плосковальгусной стопы у детей
Показанием к лечению ПВС является низкий свод стопы, избыточный вальгус заднего отдела стопы, а также сочетание этих изменений. Основным методом лечения является консервативный. Для коррекции плоскостопия применяют ручной и механический массаж, ЛФК, обувное пособие.
Массаж повышает тонус мышц и улучшает кровоснабжение тканей. Локализация и методы мануального воздействия зависят от особенностей процесса. При ПВС делают расслабляющий массаж наружной группы мышц голени. Производят поглаживание, растирание и разминание малоберцовой мышцы и наружной части икроножной мышцы. Производят тонизирующий массаж внутренней группы мышц голени. Осуществляют растирание, разминание и поколачивание внутренней части икроножной мышц и мышц-сгибателей стопы. Производят поглаживание стопы по подошвенной поверхности, растирание мягких тканей по внутреннему краю стопы. После массажа делают мануальное воздействие в виде супинации стопы одновременно с ее поворотом вовнутрь.
Исходное положение сидя.
- Приведение стопы вовнутрь.
- Ротация стопы снаружи внутрь.
- Сгибание и разгибание пальцев стопы.
- Разведение пальцев в стороны, удержание их в разведенном положении 10-15 с.
- Движение стопы по коврику, ротация стопы на коврике.
- Захват пальцами коврика, перебирание пальцами коврика и подтягивание его на себя.
- Захват пальцами предметов разных размеров и плотности и перенос их по воздуху.
- Захват обеими стопами мяча и подъем его перед собой.
- Катание мяча с упором на него подошвенной поверхностью стопы.
- Установка стопы подошвенной поверхностью на голень другой ноги, поглаживание стопой голени вверх и вниз по ее оси.
- Установка стопы на пол с опорой на наружный край и давление на нее другой стопой сверху.
Исходное положение стоя.
- Подъем на носки, супинирующее движение стопой, перенос нагрузки на наружный край стопы и затем пронирующее движение в обратном направлении.
- Стояние и переминание с ноги на ногу с опорой на наружный край стопы.
- Перекат стопы сзади наперед и спереди назад с опорой на наружный край стопы.
- Фиксация носочной части стопы на опоре с разведением пяток в стороны, фиксация пяток с разведением носков в стороны.
- Катание стопой маленького мяча или ролика как в положении сидя,так и стоя.
Для коррекции ПВС применяют упражнения ЛФК, которые выполняют на рельефной поверхности массажного ролика, мяча или -коврика. Во время выполнения упражнений происходит механический массаж подошвенной поверхности стопы. Поверхность массажного коврика имеет выпуклости разной высоты. Высоту 20 мм рекомендуют для детей в возрасте до 3 лет. Высота 30 мм дает более выраженный массажный эффект, что показано у детей старше 3 лет.
Исходное положение стоя на коврике.
- Переминание с ноги на ногу, перенос веса с одной ноги на другую.
- Стояние на одной ноге в то время, как другая нога совершает скользящие движения по коврику.
- Руки на поясе, делают ротацию туловища вначале в одну, а затем в другую сторону, во время этого попеременно происходит пронация и супинация стоп, опирающихся на коврик.
- Одна нога находится впереди другой. Делают подъем на носки и затем опускание на пятки.
- Одна нога опирается на пятку, а другая на носок. Одновременно производят перекат одной из стоп с пятки на носок, а другой стопой - с носка на пятку.
- Ходьба на месте с опорой на наружный край стопы.
- Ходьба в стороны с опорой на наружный край стопы.
У детей с ПВС основным корригирующим средством является профилактическая обувь и стелечные ортезы. Первоходу с ПВС назначают профилактические сандалии с открытым носком, жестким задником, твердой подошвой, супинатором и берцами, которые способствуют правильному развитию стопы. Супинатор и берцы в заднем и среднем отделах ограничивают пронацию стопы и поддерживают внутренний свод по всей длине. Вершина выкладки свода приходится либо под поддерживающий отросток пяточной кости, либо, при дистальном расположении вершины, - под ладьевидной костью. Вкладные стелечные ортезы назначают в возрасте, когда ребенок способен самостоятельно контролировать состояние стопы в обуви, как правило, с 3 лет. При выраженном вальгусе среднего отдела стопы делают жесткий берец по медиальному краю стельки, который изнутри оказывает давление на ладьевидную и таранную кости. Супинацию переднего отдела стопы устраняют пучковым пронатором в передне-наружном отделе стопы.
Похожие статьи
-
Английский - часы, время
Всем кто интересуется изучением английского языка, приходилось сталкиваться со странными обозначениями p. m. и a. m , и вообще, везде, где упоминается о времени, почему-то используется всего 12 часовой формат . Наверное, для нас живущих...
-
"Алхимия на бумаге": рецепты
Doodle Alchemy или Алхимия на бумаге на Андроид — интересная головоломка с красивой графикой и эффектами. Узнайте как играть в эту удивительную игру, а также найдите комбинации элементов для прохождения игры Алхимия на бумаге. Игра...
-
Не запускается Batman: Arkham City (Batman: Аркхем Сити)?
Если вы столкнулись с тем, что Batman: Arkham City тормозит, вылетает, Batman: Arkham City не запускается, Batman: Arkham City не устанавливается, в Batman: Arkham City не работает управление, нет звука, выскакивают ошибки, в Batman:...
-
Как отучить от игровых автоматов человека Как отучить играть в азартные игры
Вместе с психотерапевтом московской клиники Rehab Family и специалистом в терапии игромании Романом Герасимовым «Рейтинг Букмекеров» проследил путь игромана в ставках на спорт – от формирования зависимости до обращения к врачу,...
-
Ребусы Занимательные ребусы головоломки загадки
Игра "Загадки Ребусы Шарады": ответ к разделу "ЗАГАДКИ" Уровень 1 и 2 ● Не мышь, не птица - в лесу резвится, на деревьях живёт и орешки грызёт. ● Три глаза - три приказа, красный - самый опасный. Уровень 3 и 4 ● Две антенны на...
-
Сроки поступления средств на ЯД
СКОЛЬКО ИДУТ ДЕНЬГИ НА СЧЕТ КАРТЫ СБЕРБАНКА Важные параметры платежных операций – сроки и тарифы зачисления денежных средств. Эти критерии прежде всего зависят от выбранного способа перевода. Какие условия перечисления денег между счетам
