Симметричная сыпь на теле у взрослого. Сыпь - симптомы - кожные болезни.
Высыпания могут иметь разную форму, цвет и размер. Папула возвышается над уровнем кожи и напоминает бугорок. Бляшки похожи на обычные слегка припухшие пятна. Для того чтобы понять причину высыпаний, необходимо полностью обследовать человека. Высокая температура, увеличенные лимфатические узлы, насморк и другие проявления болезни имеют большое значение для правильной постановки диагноза. Если сыпь ассиметрична, то, скорее всего, никакой болезни нет. Просто человека накусали насекомые.
Виды высыпаний на коже
Сыпь может иметь множественный или единичный характер. Она может контрастировать или сливаться с кожей.
Есть такой вид высыпаний, как дерматологическая пурпура. При некоторых болезнях происходит кровоизлияние в верхние слои кожи. В результате кожа становится бардового или красного оттенка.
Высыпания на коже причины
Сыпь – это некоторое изменения на кожном покрове. Есть несколько десятков болезней, которые всегда сопровождаются сыпью. Чаще всего это не смертельные болезни, но иногда бывают тяжёлые случаи, при которых нужно проявить бдительность.
Для того чтобы помочь пациенту, врач должен определить характер сыпи, её распространённость, локализацию и очерёдность высыпаний. Необходимо понять, есть ли инфекция или нет. При кори, ветряной оспе, скарлатине, герпесе, лишае, тифе и кори сыпь имеет инфекционное происхождение. Если у человека аллергия, заболевания сосудов, тканей и крови, то инфекция здесь не причём.
На разных участках тела кожа имеет определённые физиологические, анатомические и биохимические особенности. Этим и объясняется определённая локализация высыпаний при различных болезнях. Перечень кожных заболеваний огромен: себорейный дерматит, кожная красная волчанка, нейродермит, обыкновенные угри, невусы, псориаз и так далее.
Высыпания на коже лечение
Обычно сыпь проходит сама, например, при ветрянке и кори. А вот при скарлатине для устранения сыпи используют антибактериальные препараты. Для того чтобы избавиться от аллергической сыпи, необходимо выявить аллерген и его устранить. Кожные заболевания сами по себе пройти не могут, их необходимо правильно лечить. На сухую зудящую сыпь наносят мази с кортикостероидами. Если всё очень запущено, кортикостероиды вводят через шприц.
Если сыпь сопровождается температурой, необходимо обратиться к врачу, но перед этим принять жаропонижающие препараты. Для уменьшения зуда обычно используют антигистаминные препараты.
Для того чтобы помочь ребёнку, который подхватил вирус, нужно постоянно отслеживать повышение температуры тела и давать ему, при необходимости, жаропонижающие препараты. Также большое значение имеет постельный режим и обильное питьё. Довольно сложно объяснить ребёнку, что нельзя расчёсывать сыпь. Поэтому для облегчения общего состояния можно использовать следующие антигистаминные препараты: «Фенистил» , «Супрастин» , «Зиртек» и «Лоратидин». Если случай тяжёлый, врач назначает противовирусные препараты.
При появлении осложнений, больных отправляют в стационар, где начинается курс антибиотиков и противовирусных препаратов.
Лечением сыпи обычно занимается врач-дерматолог. Кожные болезни очень между собой похожи, и поставить верный диагноз бывает не всегда легко. Часто приходится использовать симптоматическую терапию, то есть бороться не с болезнью, а с её проявлениями. Это делается в тех случаях, когда причина заболевания не ясна. Чаще же всего применяется комплексная терапия, в которой используются симптоматические, патогенетические и этиологические методы лечения. Режим, медикаментозная терапия, диета, психотерапия, физиотерапия, курортотерапия и хирургическое лечение творят чудеса.
При возникновении кожной сыпи обычно обращаются к следующим специалистам: терапевт, инфекционист, дерматовенеролог, иммунолог, аллерголог, ревматолог и гинеколог.
Аллергические высыпания на коже
Крапивница или аллергическая сыпь появляется внезапно. Представляет собой бледно-красные бляшки и узелки, которые немного возвышаются над кожей. Чаще всего такая сыпь горит и чешется. Иногда маленькие кружки объединяются и образуют сплошное полотно розового или красного цвета.
Для того чтобы избавиться от аллергической сыпи, необходимо выявить аллерген. Если сделать это правильно, сыпь пройдёт сама. Местное лечение заключается в нанесении антигистаминных мазей.
Аллергическая сыпь и ангионеврический отёк возникают из-за того, что организм, таким образом. реагирует на гистамин. Происходит вытекание из мелких сосудов кровяной плазмы. Укусы насекомых, солнечные лучи и медицинские препараты провоцируют выделение гистамина. Иногда бывает непросто выяснить истинную причину аллергии.
Острая крапивница держится около шести недель. Она появляется из-за медикаментов, укусов насекомых, продуктов питания или инфекций.
Сыпь может появиться из-за употребления яиц, молока, орехов, шоколада или свежих ягод. Вообще, любая свежая пища может спровоцировать аллергию. Консерванты и некоторые пищевые добавки могут вызвать аллергическую реакцию.
Бывает даже хроническая аллергия, которая длится больше шести недель. Для того чтобы найти причину хронической аллергии, надо очень постараться. Заболевания внутренних органов могут спровоцировать возникновение хронической аллергии.
Красные высыпания на коже
Любое высыпание на коже должно насторожить человека, ведь это сигнал, что что-то не в порядке. Заболевания внутренних органов, аллергия и гормональный дисбаланс могут привести к тяжёлым последствиям. Красные пятна могут появляться и исчезать время от времени. Обычно данное явление свидетельствует о наличии аллергии на тот или иной продукт. Красные высыпания на коже могут появиться из-за шоколада, цитрусовых, орехов и мёда. Неправильное питание также может спровоцировать появление красных пятен. Человек должен питаться сбалансировано. Если он исключает из рациона какие-то продукты и перенасыщает организм чем-то одним, может произойти «бунт на корабле», то есть вполне здоровый организм начнёт давать сбои.
Если кранные пятна появляются на теле после конфликтов или стрессовых ситуаций, необходимо обсудить этот момент с неврологом. Для того чтобы избавиться от предательских красных пятен, надо попить успокоительные препараты и укрепить нервную систему. Отлично успокаивают настои валерианы, пустырника и пиона. Кому-то больше по душе комплексные лекарственные средства, например, «Персен» и «Ново-Пассит».
Красные шелушащиеся пятна могут свидетельствовать о наличии стригущего лишая. Для того чтобы точно поставить диагноз и получить грамотное лечение, необходимо обратиться к дерматологу, а не заниматься самолечением.
Пузырьковые высыпания на коже
Высыпания могут иметь различную форму, цвет и размер. Характер сыпи зависит от причины её возникновения. Пузырьковые высыпания на коже содержат жидкость. Если этой жидкостью является гной, то высыпания называют гнойниками.
Для постановки точного диагноза не достаточно просто осмотреть сыпь, опираться нужно на результаты анализов, исследований и так далее.
Нервные высыпания на коже
Сыпь может возникнуть из-за стресса, экстремальных погодных условий и эмоциональной нестабильности. Человек, который любит себя и дорожит собственным здоровьем, должен уметь расслабляться. Ведь стресс может повлиять на иммунитет и гормональный фон человека, а также сделать его беззащитным перед болезнями.
Если у человека слишком напряжённая работа или учёба, он постоянно находится в состоянии стресса. Волнение в первую очередь отражается на коже. Появляются прыщи, экземы и другие неприглядные болячки.
Для того чтобы избавиться от психосоматических проблем некоторые люди начинают заниматься йогой, медитацией или проходят курс массажа. Также помогают регулярные физические нагрузки и правильное питание.
Сухие высыпания на коже
Каждый человек знает, что такое прыщи. Прыщи – это воспалённые сальные железы. Они бывают маленькие сухие быстро проходящие и безобидные. А бывают такие, что после них остаются грубые шрамы и впадины. Ближе всего к поверхности кожи сальные железы находятся на лице, верхней части спины, шее и груди.
Обыкновенные прыщи возникают в подростковом возрасте, когда гормональный фон не стабилен. Также они могут передаться по наследству. Если пользоваться косметикой, содержащей масла, ситуация может усугубиться.
Есть ещё тропические прыщи, которые появляются у светлокожих людей, которые попадают в жаркий или слишком влажный климат.
Белые высыпания на коже
Высыпания могут иметь не только различную форму, но и цвет. Белые высыпания обычно говорят о том, что у человека воспалились сальные железы. Вначале такая сыпь имеет красный оттенок, а через некоторое время прыщи созревают и наполняются гноем, приобретая белый или зеленоватый цвет.
Гнойничковые высыпания на коже
Гнойничковые высыпания возникают из-за инфекций, которые провоцируют воспаление кожи. Обычно этими инфекциями являются стрептококки и стафилококки. Если кожа сама по себе здорова, то эти микроорганизмы не могут её испортить. Если кожа загрязнена или повреждена, а иммунитет снижен, то бактерии получают зелёный свет.
Воспаление волосяных фолликулов называют фолликулитом. Это заболевание характеризуется тем, что на поверхности кожи возникают папулы и гнойнички. Человека мучают боли и зуд. При поражении всего фолликула можно говорить о сикозе. Это неприятное явление обычно возникает у тех, кто бреется или страдает от обильного потоотделения. Если не лечить это состояние, то оно может перерасти в фурункул.
Фурункул поражает не только волосяной фолликул, но и ткани, которые находятся рядом. Плотный, болезненный узел не даёт нормально жить и работать, потому что постоянно напоминает о себе пульсирующими болями. В центре узла можно увидеть гнойную головку. Самыми опасными считаются фурункулы, которые находятся в носогубном треугольнике, потому что здесь довольно сильное кровоснабжение и, инфекция может попасть в головной мозг. Если между собой несколько фурункулов сольётся, получится карбункул. В этой ситуации может понадобиться хирургическое вмешательство, потому что у человека может подняться температура и ухудшиться общее состояние.
Болезненные высыпания на коже
Сыпь появляется не только из-за неправильного питания и не соблюдения основных правил гигиены, но и из-за большого количества заболеваний, которых медицина насчитывает больше ста. Чаще всего инфекции и аллергены провоцируют возникновение сыпи.
Обычно сыпь на коже у ребёнка родители обнаруживают совершенно случайно, во время купания или переодевания. Если нет температуру и общего недомогания, надо обратить внимание на то, как малыш ест и спит. Если наблюдается нарушение сна или аппетита, лучше обратиться к врачу, возможно, сыпь имеет под собой серьёзные основания.
Уртикарные высыпания на коже
Для того чтобы избавиться от хронической крапивницы, надо вылечить основное заболевание. Крапивница – это синдром, который время от времени исчезает. При крапивнице человека беспокоит зуд и сыпь. Волдыри бледнеют при надавливании, потому что в очагах поражения сосуды расширены и имеется отёк.
Уртикарная сыпь чаще всего сопровождается зудом, усиливающимся по ночам. Через несколько часов или дней высыпания исчезают и появляются в других местах. Крапивница бывает острая и хроническая.
Крапивница возникает по разным причинам, например, из-за аллергии на лекарство, продукты питания, из-за инфекций или укусов животных.
Герпетические высыпания на коже
Герпес – это самостоятельное заболевание, которое поражает не только слизистые оболочки и кожу, но и внутренние органы. Герпес бывает первичным и вторичным. Первичный герпес – это болезнь, которая появляется при первом контакте с вирусом. Около двух недель длится инкубационный период. Перед тем как появится сыпь, человек испытывает чувство жжения, покалывания и зуда. Высыпания напоминают сгруппированные полусферические пузырьки размером в 2 мм. Через несколько дней жидкость в пузырьках мутнеет и из-за примесей крови становится геморрагической. Когда пузырёк лопается, на его месте образуется болезненная эрозия. Если в неё попадёт бактерия, через некоторое время она превратится в язву. При правильном лечении, всё проходит за две недели.
Вторичная герпетическая инфекция возникает у всех тех, кто когда-то был инфицирован герпесом и перенёс заболевание в скрытой или открытой форме. Обычно вторичный герпес возникает тогда, когда иммунитет человека несколько ослаблен. Переохлаждения, перегревы, переутомление, стресс и инфекции могут спровоцировать появление герпетических высыпаний.
Простой герпес обычно локализуется в области носа, губ и других частей лица и тела. Пузырьки образуются на отёчной и гиперемированной коже.
Герпетиформная экзема чаще всего встречается у детей. Если она возникает у взрослых, то это явление обычно связывают с нейродермитом или дерматозом.
Язвенно-некротический герпес возникает из-за тяжелейшего иммунодефицитного состояния у гематологических или онкологических больных. На местах высыпаний образуются большие язвы, диаметром до двух сантиметров, которые часто сливаются и долго не заживают.
Вирусные высыпания на коже
Сыпь всегда связана с инфекцией. Чаще всего она появляется на слизистых оболочках, потому что в этих местах бактериям удобнее всего размножаться. Корь, герпес, краснуха и энтеровирус провоцируют появление кореподобных высыпаний. Пузырьковые высыпания бывают при ветряной оспе, герпесе и коксакивирусе. Скарлатиноподобную сыпь вызывают аденовирусы и энтеровирусы.
Геморрагические высыпания на коже
Изменения кожных покровов принято называть сыпью. Геморрагические высыпания на коже как будто пропитаны кровью. Они не исчезают и не бледнеют при надавливании. При тромбоцитопенической пурпуре нарушается сосудистый гемостаз, поэтому у больного появляются синяки, кровоизлияния и анемия.
Есть ещё такое заболевание, как гемофилия. Она передаётся по наследству. Характеризуется тем, что при незначительных травмах может открыться внутреннее или внешнее кровотечение, которое может привести к гибели.
В быту, под понятием кожные высыпания, мы понимаем некие изменения на поверхности кожи в большей или меньшей степени своего проявления. Существуют сотни болезней, при которых проявляется сыпь и зуд на коже. В основном, они не опасны, но существуют и более серьезные недуги.
Причины болезни
Если вы обнаружили у себя на коже сыпь, незамедлительно обратитесь к врачу-дерматологу. Врач, чтобы разобраться, какого вида сыпь, проведет сначала опрос. Например: какими заболеваниями вы болели ранее, имели ли контакт с инфекционными больными, есть ли у вас предрасположенность к аллергии, принимали ли лекарственные препараты и какие. Далее потребуется проба анализов, из результатов которых будет выявлено, инфекционная ли это сыпь или нет.
Итак, красная сыпь на коже может появиться при следующих самых распространенных инфекционных заболеваниях: краснуха, корь, ветряная оспа, скарлатина – эти «детские» болезни, переносятся взрослым организмом намного тяжелее детского. Также бывают такие инфекционные заболевания, как менингококцемия, опоясывающий лишай, герпес, брюшной тиф, эритема и др. Симптомы всех этих недугов сопровождаются сыпью и зудом на коже.
Аналогичными симптомами, когда сыпь чешется на коже, проявляются и неинфекционные болезни. Например, это могут быть аллергия, патологии в сосудах, крови (скреродермия, красная волчанка и др.).
Существуют такие болезни, которые могут иметь как инфекционный характер, так и неинфекционный. Им свойственно конкретное сосредоточение сыпи на коже, например, на подошвах, на лице, в ушных раковинах, в промежности. Характер и виды кожной сыпи, также могут быть различны: чешуйки, бляшки, папулы, корки. Номенклатура подобных болезней огромна: псориаз, нейродермит, зудящий дерматит, злокачественные новообразования, пиодермия, укусы насекомых, стафилококковый фолликулит и многие другие.
Рассмотрим признаки развития инфекции у многих видов кожной сыпи:
- высокая температура, головная боль, рвота, общая слабость;
- проявления, относящиеся к данному заболеванию - увеличение лимфоузлов при краснухе, покраснение зева при скарлатине и т.д.;
- цикличность протекания недуга – аналогичные заболевания членов семьи, коллег по работе, имеющих контакт с потенциальным больным.
Красная сыпь на коже при аллергии – явление не редкое. При ее появлении, следует вспомнить, с какими предметами, домашними животными в последнее время вы контактировали. Что ели? Самой распространенной причиной аллергической сыпи на коже является потребление продуктов, таких как, цитрусовые фрукты, шоколад. Красной сыпью на коже могут страдать и люди, болеющие экземой. У взрослых людей так же, как и у новорожденных детей, бывает потница, которая сопровождается мелкой сыпью и зудом на коже.
Виды кожной сыпи
Сыпь подразделяется на 2 группы: первичные морфологические элементы и вторичные.
Первичными морфологическими элементами являются:
- пузырек – размер в диаметре 0,5 см. Имеет дно, покрышку и полость, заполненную прозрачной белковой жидкостью;
- пузырь – диаметр от 0,5 до нескольких сантиметров. Также состоит из дна, полости и покрышки с жидкостью;
- гнойничок – размер 1-5 мм в диаметре. Вся полость наполнена гнойной жидкостью;
- волдырь - достаточно плотный элемент, розового цвета. Его проявление сопровождается жжением;
- пятно – элемент, не имеющий рельефного изменения на коже, но отличающийся от здоровой кожи другим, чаще более насыщенным цветом;
- узелок – поверхностное образование с типичными изменениями цвета, рельефа и консистенции на коже;
- бугорок – элемент, «залегший» в глубоком слое кожи, небольшого размера – от 0,5 до 1 см в диаметре;
- узел – глубокое образование в дерме, имеющее большие размеры, диаметр которого достигает свыше 10 см.
Вторичные морфологические элементы:
- трещина – нарушение целостности кожи, вызванное ее плохой эластичностью;
- эрозия – элемент ярко-красного цвета, возникает при воспалении эпидермиса;
- язва – нарушение целостности поверхности кожи до соединительнотканного слоя дермы. Появляется после вскрытия бугорков, узлов;
- чешуйка – шелушащаяся роговая пластинка.
- корка – новая соединительная ткань, возникающая после заживления пузырьков, гнойничков.
- рубец – результат заживления язв, глубоких пустул, бугорков, узлов;
- вегетация – элемент ворсинчатого вида, который может напоминать цветную капусту.
Болезни с проявлением мелкой сыпи на коже
Скарлатина – «детская» острая инфекционная болезнь. Скарлатина начинается с ангины, повышения температуры, припухания верхних лимфатических узлов и их болезненностью. Затем проявляется красная мелкая сыпь на коже. Этот недуг распространяется воздушно-капельным путем. Продолжительность инкубационного периода составляет 2-7 суток. Лечение состоит из приема антибиотиков с изолированием больного на срок до десяти суток.
Чесотка – инфекционная болезнь, передающаяся от человека к другому человеку через рукопожатие, через постельное белье или одежду. Ее возбудителем является чесоточный клещ. Сыпь на коже чешется, и зуд усиливается ночью. Инкубационный период чесотки длится 14 дней. Самые «любимые» места для заражения – область живота, локтевые суставы, межпальцевые складки, бедра, а также ягодицы и молочные железы. Лечение чесотки проводится с помощью мазей местного применения. Также обязательно необходимо продезинфицировать постельное белье, вещи и другие личные принадлежности больного.
Хроническая экзема на руках – одна из распространенных аллергических неприятностей. Проявление мелкой сыпи на коже рук связанно с предрасположенностью человека к аллергическим реакциям, а также к хроническим неврозам, эндокринным заболеваниям, гормональным нарушениям, ослабленному иммунитету. Может развиться профессиональная, микробная, себорейная экземы. Экземой болеют долгое время, с часто повторяющимися рецидивами. При ее обострении появляется припухлость и чешущаяся сыпь на коже рук. Затем сыпь превращаются в пузырьки с прозрачной жидкостью, которые лопаясь, образуют поверхностные эрозии. Эрозии в свою очередь покрываются коркой, и возникает большая площадь коркообразной поверхности, от которой, после ее отпадания остаются пятна.
Кожные высыпания – это изменения, возникающие на слизистых оболочках и коже и сопровождающаяся зудом, припухлостями, покраснениями и рубцами различного цвета, формы и размеров. Их появление может быть местной реакцией кожного покрова на какой-либо внешний раздражитель. Но чаще всего такая сыпь является одним из признаков заболеваний.
Причины кожных высыпаний
Наиболее частая причина кожных высыпаний – инфекционные болезни. Появляется сыпь при:
- краснухе;
- скарлатине;
- ветряной оспе;
- герпесе;
- эритеме.
В таких случаях, помимо высыпаний, присутствуют и другие признаки заболеваний инфекционного характера. Это может быть:
- боли (голова, горло, живот);
- кашель;
- потеря аппетита;
- повышение температуры тела;
- озноб;
- расстройство стула.
Кожные высыпания могут появляться на нервной почве после сильных стрессов. Сыпь является одним из главных симптомом аллергии на:
- продукты питания (шоколад, цитрусовые, яйца, мед и др.);
- шерсть животных;
- лекарства;
- химические вещества (стиральный порошок, краска для волос, духи и др.).
Кожные высыпания очень часто появляются при болезнях печени, сахарном диабете, крови и сосудов. Они возникают из-за уменьшения количества или нарушения функций тромбоцитов, которые участвуют в процессе кровосвертывания, или из-за того, что нарушена проницаемость сосудиков.
Виды кожных высыпаний
Существует несколько основных видов кожных высыпаний:
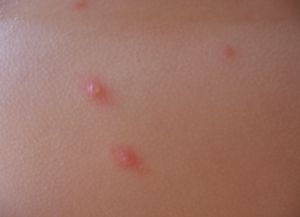
Лечение кожных высыпаний
Для лечения кожных высыпаний можно использовать 1%-ный крем с гидрокортизоном. Это средство уменьшит проявления сыпи и устранит зуд. Обязательно следует исключить вещества, которые могут раздражать кожу или вызвать аллергическую реакцию – синтетическую одежду, украшения, духи, стиральные порошки косметику, дезодоранты. Для гигиенических процедур лучше использовать детское мыло.
Кожные высыпания у взрослых
Определение понятия
Под сыпью (кожными высыпаниями) мы понимаем в быту большое количество патологических изменений на коже. Существуют несколько десятков болезней, при которых сыпь бывает всегда, и несколько сотен, при которых она может быть. Подавляющее большинство этих заболеваний вовсе не страшны, но встречаются и очень (!) опасные, так что с сыпью надо быть осторожным.
Причины
В оценку кожного процесса входит определения характера сыпи, распространенности, локализации, очередности высыпаний, острая сыпь или длительно существующая, на основании полученных данных проводится дифференциальная диагностика с учетом данных анамнеза (заболевания пациента до сыпи, контакт с инфекционными больными, предрасположенность к аллергическим заболеваниям, прием лекарственных препаратов). Для того что бы разобраться в огромном разнообразии видов сыпей необходимо в первую очередь знать возможные их причины. Прежде всего необходимо определиться инфекционная это сыпь (т.е. сыпь возникающая при инфекционном заболевании - корь, краснуха, ветряная оспа) или неинфекционная (при аллергических заболеваниях, заболеваниях соединительной ткани, крови, сосудов, кожи). Итак:
І Сыпь при инфекционных заболеваниях
- «детские инфекции» у взрослых: корь, краснуха, ветряная оспа, скарлатина
- инфекционные заболевания(менингококцемия, герпес, опоясывающий лишай, брюшной тиф, сыпной тиф, герпетическая инфекция, инфекционный мононуклеоз, инфекционная эритема, внезапная экзантема)
ІІ Неинфекционные сыпи
Аллергические сыпи
При заболеваниях соединительной ткани, крови, сосудов (скреродермия, системная красная волчанка, тромбоцитопеничекая пурпура)
ІІІ Заболевания, первично поражающих кожу или ограниченных в проявлениях только кожей.
Мы выделили их отдельно. Они в свою очередь также могут быть инфекционными и неинфекционными. Кожа различных участков тела имеет свои анатомические, физиологические и биохимические особенности. Поэтому многим болезням свойственна строго определенная локализация высыпаний (например, на лице, в промежности, на ушных раковинах, подошвах). Одни в виде пятен, папул, бляшек, другие в виде корок, чешуек, лехинификаций. Перечень заболеваний кожи огромен (кожная красная волчанка, себорейный дерматит, обыкновенные угри, нейродермит (ограниченный, диффузный), невусы (пигментные, сальных желез, внутридермальные, невоклеточные, пламенеющий, Оты, голубой, Беккера), псориаз, солнечный кератоз, старческая кератома, злокачественные новообразования (плоскоклеточный и базальноклеточный рак кожи), метастазы, дерматофития, дискоидная красная волчанка, острый, подострый, хронический зудящий дерматит, пиодермия, лишай (опоясывающий, отрубевидный, красный, Жильбера, белый, розовый), пузырчатка, стафилококковый фолликулит, генерализованный амилоидоз, контагиозный моллюск, ксантелазма, мягкая фиброма, околоротовой (периоральный) дерматит, саркома Капоши, сирингома, дерматиты, дерматозы, бородавки, саркоидоз, импетиго, сифилис, токсидермии, лентиго (злокачественное, старческое), меланома, синдром Пейтца- Егерса, хлоазма, ангиофиброма, дерматомиозит, наследственная геморрагическая телеангиэктазия, рожа, розовые угри, телеангиэктатическая гранулема, эозинофильный фолликулит, эритропоэтическая протопорфирия, трихолеммома (Кауденовская болезнь), телеангиэктатическая гранулема, герпес, патомимия, Лаймская болезнь (боррелиоз), лимфома, синдром Мак-Кьюна-Олбрайта, проказа, туберозный склероз, укусы насекомых, микозы, пемфигоид, чесотка, опрелость (красные), ихтиоз и др.)
Механизмы возникновения и развития (Патогенез)
Инфекционный характер сыпей подтверждается рядом признаков, характеризующих инфекционный процесс:
общеинтоксикационный синдром (повышение температуры, слабость, недомогание, головная боль, иногда рвота и др.);
симптомы, характерные для данного заболевания (затылочный лимфаденит при краснухе, пятна Филатова-Коплика при кори, ограниченная гиперемия зева при скарлатине, полиморфизм клинических симптомов при иерсиниозе и т.д.);
инфекционному заболеванию свойственна цикличность течения болезни, наличие случаев заболевания в семье, коллективе, у людей, бывших в контакте с больным и не имеющих антител к данному инфекционному заболеванию. Однако сыпь может носить одинаковый характер при различной патологии.
Сыпь, как проявление аллергии - совсем не редкость. Мысли по поводу аллергической природы болезни и сыпи возникают, как правило, когда нет признаков инфекции и имел место контакт с чем-то (кем-то), кто (что) могли являться источником аллергии - пищевая (цитрусовые, шоколад), лекарственная, вдыхание аллергенов (пыльца, краски, растворители, тополиный пух), домашние животные (кошки, собаки, коврики)
Сыпь, при болезнях крови и сосудов, возникает по двум основным причинам: уменьшение количества или нарушение функционирования тромбоцитов (часто бывают врожденными), нарушение проницаемости сосудов. Сыпь при этих болезнях имеет вид крупных или мелких кровоизлияний, ее появление провоцируется травмами или другими болезнями - например, повышением температуры при обычной простуде.
Морфологическими элементами кожных сыпей называют различного характера высыпания, появляющиеся на коже и слизистых оболочках. Все они разделяются на 2 большие группы: первичные морфологические элементы, возникающие первыми на доселе не измененной коже, и вторичные - появляющиеся в результате эволюции первичных элементов на их поверхности или возникающие после их исчезновения. В диагностическом отношении наиболее важными являются первичные морфологические элементы, по характеру которых (цвет, форма, размеры, очертания, характер поверхности и др.) можно в значительном ряде случаев определить нозологию дерматоза, в связи с чем выявлению и описанию первичных элементов сыпи придается важное значение в локальном статусе истории болезни.
Первичные морфологические элементы кожных сыпей. В подгруппу первичных морфологических элементов входят пузырек, пузырь, гнойничок, волдырь, пятно, узелок, бугорок, узел.
Пузырек - первичный полостной морфологический элемент, размеры которого до 0,5 см в диаметре, имеющий дно, покрышку и полость, заполненную серозным или серозно-геморрагическим содержимым. Пузырьки располагаются в эпидермисе (интраэпидермально) или под ним (субэпидермально). Они могут возникать на фоне неизмененной кожи (при дисгидрозе) или на эритематозном фоне (герпес). При вскрытии пузырьков образуются множественные мокнущие эрозии, которые в дальнейшем эпителизируются, не оставляя стойких изменений кожи. Различают пузырьки однокамерные (при экземе) или многокамерные (при герпесе).
Пузырь - первичный полостной морфологический элемент, состоящий из дна, покрышки и полости, содержащей серозный или геморрагический экссудат. Покрышка может быть напряженной или дряблой, плотной или тонкой. Отличается от пузырька большими размерами - от 0,5 см до нескольких сантиметров в диаметре. Элементы могут располагаться как на неизмененной коже, так и на воспаленной. Пузыри могут образоваться в результате акантолиза и располагаться внутриэпидермально (при пузырчатке акантолитической) или в результате отека кожи, приведшего к отслоению эпидермиса от дермы, и располагаться субэпидермально (простой контактный дерматит). На месте вскрывшихся пузырей образуются эрозивные поверхности, которые в дальнейшем эпителизируются, не оставляя рубцов.
Гнойничок - первичный полостной морфологический элемент, заполненный гнойным содержимым. По расположению в коже различают поверхностные и глубокие, фолликулярные (чаще стафилококковые) и нефолликулярные (чаще стрептококковые) гнойнички. Поверхностные фолликулярные гнойнички формируются в устье фолликула или захватывают до 2/3 его длины, т. е. располагаются в эпидермисе или сосочковом слое дермы. Они имеют конусовидную форму, нередко пронизаны волосом в центральной части, где просвечивает желтоватое гнойное содержимое, диаметр их составляет 1—5мм. При регрессе пустулы гнойное содержимое может ссыхаться в желтовато-коричневую корочку, которая затем отпадает. На месте фолликулярных поверхностных пустул не остается стойких изменений кожи, возможна лишь временная гипо - или гиперпигментация. Поверхностные фолликулярные пустулы наблюдаются при остиофолликулитах, фолликулитах, обыкновенном сикозе. Глубокие фолликулярные пустулы захватывают при своем формировании весь волосяной фолликул и располагаются в пределах всей дермы (глубокий фолликулит), захватывая нередко и гиподерму - фурункул, карбункул. При этом при фурункуле в центральной части пустулы формируется некротический стержень и после ее заживления остается рубец, при карбункуле формируется несколько некротических стержней. Поверхностные нефолликулярные пустулы - фликтены - имеют покрышку, дно и полость с мутноватым содержимым, окруженную венчиком гиперемии. Они располагаются в эпидермисе и внешне выглядят как пузыри с точным содержимым. Наблюдаются при импетиго. При регрессе пустулы экссудат ссыхается в корки, после отторжения которых остается временная де- или гиперпигментация. Глубокие нефолликулярные пустулы -эктимы - формируют язвы с гнойным дном, наблюдаются при хронической язвенной пиодермии и др. На их месте остаются рубцы. Пустулы также могут сформироваться вокруг выводных протоков сальных желез (например, при вульгарных угрях) и, так как проток сальной железы открывается в устье волосяного фолликула, тоже носят фолликулярный характер. Глубокие пустулы, сформировавшиеся вокруг выводных протоков апокриновых потовых желез при гидрадените, образуют глубокие абсцессы, вскрывающиеся через свищевые ходы и оставляющие после себя рубцы.
Волдырь - первичный бесполосной морфологический элемент, возникающий в результате ограниченного островоспалительного отека сосочкового слоя дермы и отличающийся эфемерностью (существует от нескольких минут до нескольких часов). Исчезает бесследно. Возникает обычно как аллергическая реакция немедленного, реже замедленного типа на эндогенные или экзогенные раздражители. Наблюдается при укусах насекомых, крапивнице, токсидермиях. Клинически волдырь представляет собой плотноватый возвышающийся элемент округлых или неправильных очертаний, розового цвета, иногда с белесоватым оттенком в центре, сопровождающийся зудом, жжением.
Пятно характеризуется локальным изменением окраски кожного покрова, без изменений его рельефа и консистенции. Пятна бывают сосудистые, пигментные и искусственные. Пятна сосудистые делятся на воспалительные и невоспалительные. Воспалительные пятна имеют розово-красную, иногда с синюшным оттенком, окраску и при надавливании бледнеют или исчезают, а при прекращении давления восстанавливают свою окраску. В зависимости от размеров делятся на розеолы (до 1 см в диаметре) и эритемы (от 1 до 5 см и более в диаметре). Примером розеолезной сыпи может служить сифилитическая розеола, эритематозной - проявления дерматита, токсидермии и др. Невоспалительные пятна обусловлены расширением сосудов или нарушением проницаемости их стенок, не изменяют окраски при надавливании. В частности, под воздействием эмоциональных факторов (гнев, страх, стыд) нередко отмечается покраснение кожи лица, шеи и верхней части груди, которое получило название эритемы стыдливости. Такое покраснение обусловлено кратковременным расширением сосудов. Стойкое расширение сосудов в виде красных сосудистых звездочек (телеангиэктазии) или синюшных древовидно ветвящихся жилок (ливедо) встречается при диффузных болезнях соединительной ткани и др. При нарушении проницаемости сосудистых стенок образуются геморрагические невоспалительные пятна, обусловленные отложением гемосидерина, которые не исчезают при надавливании и меняют окраску от красной до буровато-желтой («цветение синяка»). В зависимости от размеров и очертаний они делятся на петехии (точечные геморрагии), пурпуру (до 1 см в диаметре), вибицес (полосовидные, линейные), экхимозы (крупные, неправильных очертаний). Геморрагические пятна встречаются при аллергических ангиитах кожи, токсидермии и др. Пятна пигментные появляются в основном при изменении содержания пигмента меланина в коже: при его избытке отмечаются гиперпигментированные, а при недостатке - гипо- или депигментированные пятна. Эти элементы могут быть врожденными или приобретенными. Врожденные гиперпигментированные пятна представлены родимыми пятнами (невусами). Приобретенными гиперпигментированными пятнами являются веснушки, хлоазма, загар, депигментированными - лейкодерма, витилиго. Врожденной генерализованной депигментацией проявляется альбинизм.
Узелок - первичный бесполостной морфологический элемент, характеризующийся изменением окраски кожи, ее рельефа, консистенции и разрешающийся, как правило, бесследно. По глубине залегания выделяют узелки эпидермальные, расположенные в пределах эпидермиса (плоские бородавки); дермальные, локализующиеся в сосочковом слое дермы (папулезные сифилиды), и эпидермодермальные (папулы при псориазе, красном плоском лишае, атопическом дерматите). Узелки могут быть воспалительные и невоспалительные. Последние формируются в результате разрастания эпидермиса типа акантоза (бородавки), дермы по типу папилломатоза (папилломы) или отложения в коже продуктов обмена (ксантома). Воспалительные папулы встречаются гораздо чаше: при псориазе, вторичном сифилисе, красном плоском лишае, экземе и т. д. При этом со стороны эпидермиса могут наблюдаться акантоз, гранулез, гиперкератоз, паракератоз, а в сосочковом слое дермы откладывается клеточный инфильтрат. В зависимости от размера узелки бывают милиарными, или просовидными (1—3 мм в диаметре), лентикулярными, или чечевицеобразными (0,5—0,7 см в диаметре) и нумулярными, или монетовидными (1—3 см в диаметре). При ряде дерматозов происходит периферический рост папул и их слияние и формирование более крупных элементов - бляшек (например, при псориазе). Папулы по очертаниям могут быть округлыми, овальными, многоугольными (полициклическими), по форме - плоскими, полушаровидными, коническими (с заостренной вершиной), по консистенции - плотными, плотно-эластическими, тестоватыми, мягкими. Иногда на поверхности узелка образуется пузырек. Такие элементы получили название папуло-везикулы, или серопапулы (при пруриго).
Бугорок - первичный бесполостной инфильтративный морфологический элемент, залегающий глубоко в дерме. Характеризуется небольшими размерами (от 0,5 до 1 см в диаметре), изменением окраски кожи, ее рельефа и консистенции; оставляет после себя рубец или рубцовую атрофию. Формируется в основном в сетчатом слое дермы за счет образования инфекционной гранулемы. Клинически имеет довольно большое сходство с папулами. Основное отличие заключается в том, что бугорки, как правило, изъязвляются и оставляют после себя рубцы. Возможно разрешение бугорка без стадии изъязвления с переходом в рубцовую атрофию кожи. Бугорки наблюдаются при лепре, туберкулезе кожи, лейшманиозе, третичном сифилисе и др.
Узел - первичный бесполосной инфильтративный морфологический элемент, залегающий глубоко в дерме и гиподерме и имеющий большие размеры (от 2 до 10 см и более в диаметре). По мере развития патологического процесса, как правило, происходит изъязвление узла с последующим рубцеванием. Различают узлы воспалительные, например сифилитические гуммы, и невоспалительные, образующиеся в результате отложения в коже продуктов обмена (ксантомы и др.) или злокачественных пролиферативных процессов (лимфома).
При наличии одного вида первичного морфологического элемента кожных сыпей (например, только папул или только пузырей) говорят о мономорфном характере сыпи. В случае одновременного существования разных двух и более первичных элементов (например, папул, везикул, эритемы) сыпь называется полиморфной (например, при экземе).
В отличие от истинного различают также ложный (эволюционный) полиморфизм сыпи, обусловленный возникновением различных вторичных морфологических элементов.
Вторичные морфологические элементы кожных сыпей.
Вторичные морфологические элементы включают вторичные гипо- и гиперпигментации, трещины, экскориации, эрозии, язвы, чешуйки, корки, рубцы, лихенизацию, вегетацию.
Гипо - и гиперпигментация может быть вторичным морфологическим элементом в случае ее появления на месте рассосавшихся первичных элементов (папул, пустул и др.). Например, на месте бывших папул при псориазе чаще остаются участки депигментации, точно соответствующие бывшим первичным элементам, получившие название псевдолейкодермы, а при регрессе папул красного плоского лишая обычно остается гиперпигментация, сохраняющаяся в течение нескольких недель и даже месяцев.
Трещина - вторичный морфологический элемент, представляющий собой линейное нарушение целостности кожного покрова в результате снижения эластичности кожи. Трещины подразделяются на поверхностные (располагаются в пределах эпидермиса, эпителизируются и регрессируют бесследно, например, при экземе, нейродермите и др.) и глубокие (локализуются в пределах эпидермиса и дермы, нередко кровоточат с образованием геморрагических корок, регрессируют с формированием рубца, например, при врожденном сифилисе).
Экскориация - проявляется нарушением целостности кожного покрова в результате механического повреждения его при травмах и расчесах. Ссадина иногда может появиться первично (при травмах). В зависимости от глубины повреждения кожного покрова экскориации могут регрессировать бесследно или с образованием гипо- или гиперпигментации.
Эрозия возникает при вскрытии первичных полостных морфологических элементов и представляет собой нарушение целостности кожного покрова или слизистой оболочки в пределах эпидермиса (эпителия). Эрозии появляются на местах везикул, пузырей или поверхностных пустул и имеют те же очертания и размеры, что и первичные элементы. Иногда эрозии могут образовываться и на папулезных высыпаниях, особенно при их локализации на слизистых оболочках (эрозивные папулезные сифилиды, эрозивно-язвенный красный плоский лишай). Регресс эрозий происходит путем эпителизации и заканчивается бесследно.
Язва - представляет собой нарушение целостности кожного покрова в пределах соединительнотканного слоя дермы, а иногда даже и подлежащих тканей. Возникает при вскрытии бугорков, узлов или глубоких пустул. В язве выделяют дно и края, которые могут быть мягкими (туберкулез) или плотными (рак кожи). Дно может быть гладким (твердый шанкр) или неровным (хроническая язвенная пиодермия), покрытым разнообразным отделяемым, грануляциями. Края бывают подрытыми, отвесными, блюдцеобразными. После заживления язв всегда остаются рубцы.
Чешуйка - представляет собой отторгнувшиеся роговые пластинки, формирующие шелушение. Физиологическое шелушение происходит постоянно и обычно незаметно. При патологических процессах (гиперкератоз, паракератоз) шелушение приобретает гораздо более выраженный характер. В зависимости от размера чешуек шелушение бывает отрубевидным (чешуйки мелкие, нежные, как бы припудривают кожу), пластинчатым (чешуйки более крупные) и крупнопластинчатым (роговой слой отторгается пластами). Отрубевидное шелушение наблюдается при разноцветном лишае, руброфитии, пластинчатое - при псориазе, крупнопластинчатое - при эритродермиях. Чешуйки располагаются рыхло, легко снимаются (при псориазе) или сидят плотно и удаляются с большим трудом (при красной волчанке). Серебристо-белые чешуйки характерны для псориаза, желтоватые - для себореи, темные - для некоторых разновидностей ихтиоза. В отдельных случаях наблюдаются пропитывание чешуек экссудатом и формирование чешуйко-корок (при экссудативном псориазе).
Корка - возникает при ссыхании содержимого пузырьков, пузырей, гнойничков. В зависимости от вида экссудата корки могут быть серозными, геморрагическими, гнойными или смешанными. Форма корок чаше неправильная, хотя и соответствует контурам первичных высыпаний. Массивные, многослойные, конические, гнойно-геморрагические корки получили название рупий.
Рубец - возникает при заживлении язв, бугорков, узлов, глубоких пустул. Представляет собой новообразованную грубоволокнистую соединительную ткань (коллагеновые волокна). Рубцы могут быть поверхностными и глубокими, атрофичными или гипертрофическими. В их пределах отсутствуют придатки кожи (полосы, потовые и сальные железы), эпидермис гладкий, блестящий, иногда имеет вид папиросной бумаги. Цвет свежих рубцов красный, затем пигментированный, а в исходе - белый. На месте не изъязвляющихся, а разрешающихся «сухим путем» очагов поражения возможно формирование рубцовой атрофии: кожа истончена, лишена нормального рисунка, нередко западает по сравнению с окружающими неизмененными участками. Подобные изменения отмечаются при красной волчанке, склеродермии.
Лихенификация (син. лихенизания) - характеризуется утолщением, уплотнением кожи за счет папулезной инфильтрации, усилением кожного рисунка. Кожа в пределах очагов лихенификации напоминает шагреневую. Подобные изменения нередко формируются при упорных зудящих дерматозах, проявляющихся папулезными эффлоресценциями (атопический дерматит, нейродермит, хроническая экзема).
Вегетация - характеризуется разрастанием сосочкового слоя дермы, имеет ворсинчатый вид, напоминающий цветную капусту или петушиные гребешки. Вегетации нередко возникают на дне эрозивно-язвенных дефектов (влажные вегетации) при вегетирующей пузырчатке, на поверхности первичных папулезных высыпаний (сухие вегетации) при остроконечных кондиломах.
Клиническая картина (симптомы и синдромы)
Сыпь может быть проявлением как острых (корь, скарлатина, ветряная оспа и др.), так и хронических (сифилис, туберкулез и др.) инфекционных заболеваний . Так, при одних инфекционных заболеваниях (корь, ветряная оспа, скарлатина) высыпания появляются обязательно, при других (краснуха, тифо-паратифозные заболевания) встречаются часто (50-70%), при третьих (инфекционный мононуклеоз, лептоспироз, вирусный гепатит) наблюдаются редко. Существенным компонентом характеристики сыпи является наличие или отсутствие свежих подсыпаний, зуда или других субъективных ощущений в местах высыпаний. Необходимо учитывать длительность и эволюцию высыпаний: при брюшном тифе и паратифах в отличие от других заболеваний розеолы сохраняются в течение 2-4 дн, а затем бесследно исчезают. Везикулы на слизистых оболочках полости рта, губ, гениталий наблюдаются при ветряной оспе, простом и опоясывающем герпесе, ящуре; на миндалинах, слизистой оболочке задней стенки глотки, язычка, передних дужек - при энтеровирусной инфекции (герпангина). В случаях некоторых детских инфекционных болезней, сыпь является настолько характерной, что позволяет безошибочно установить причину болезни только на основании внешнего вида больного. В других случаях, характер сыпи бывает менее специфичным, что делает необходимым использование дополнительных методов диагностики для определения причины болезни. С другой стороны у взрослых картина «детских» инфекций может быть «атипичной ».
 Ветрянка
(ветряная оспа) - это острое вирусное заболевание, возбудителем которого является вирус опоясывающего лишая (вирус герпеса человека тип 3). Ветрянка это острая фаза первичного проникновения вируса в организм, а герпес зостер (опоясывающий лишай) является результатом реактивации вируса. Ветрянка очень заразна. Передается болезнь воздушно-капельным путем. Больной начинает быть заразным за 48 часов до появления первых высыпаний, а контагиозность сохраняется до покрытия струпьями (корками) последних высыпаний. Однако наиболее заразными являются больные в начальном (продромном) периоде болезни и в момент появления высыпаний. Эпидемии ветрянки обычно бывают зимой и в начале весны. У взрослых не болевших ветрянкой в детстве и у детей со слабым иммунитетом инфекция может протекать тяжело. Примерно через 10-15 дней после контакта с источником инфекции, за 24-36 часов до появления высыпаний, появляется головная боль, наблюдается невысокая температура и общее недомогание. На фоне общего недомогания, спустя 1-2 сутки с начала болезни, на коже и слизистых оболочках появляются высыпания. Первичные высыпания, в форме пятен, могут сопровождаться непродолжительным покраснением кожи. На протяжении нескольких часов пятна переходят в папулы (узелки) и потом в характерные везикулы (пузырьки) с красным основанием, наполненные прозрачной жидкостью, которые обычно вызывают сильный зуд. Сначала сыпь появляется на лице и туловище. Высыпания могут покрывать большие участки кожи (в более тяжелых случаях), или ограниченные участки, но почти всегда, захватывают верхнюю часть туловища. Язвочки могут появиться на слизистых оболочках, включая ротоглотку и верхние дыхательные пути, слизистую оболочку глаз, половых органов, прямой кишки. Во рту пузырьки сразу же рвутся и ничем не отличаются от пузырьков при герпетическом стоматите. Такие язвочки вызывают боль при глотании. Примерно к 5-му дню болезни появление новых высыпаний прекращается, а к 6-му дню ветрянки большинство высыпаний уже покрываются корками. Большая часть корок опадает до 20-го дня с момента начала болезни. Содержимое пузырьков может претерпеть бактериальное инфицирование (обычно стрептококковое или стафилококковое), при котором наблюдается пиодермия (редко, стрептококковый токсический шок). У взрослых, новорожденных детей и пациентов с ослабленным иммунитетом ветрянка может осложниться пневмонией. Также встречаются такие осложнения как миокардит, преходящий артрит или гепатит, внутренние кровотечения. Очень редко, обычно к концу болезни или на протяжении 2-х недель после выздоровления, может развиться энцефалопатия. Ветрянка подозревается у пациентов с характерной сыпью и течением болезни. Высыпания при ветрянке могут быть спутаны с высыпаниями при других вирусных заболеваниях. Если диагноз ветрянки сомнителен, могут быть проведены лабораторные исследования по установке вируса. Анализ берется при помощи выскабливания с пораженных участков кожи. Тяжелые или даже смертельные формы болезни встречаются у взрослых, у пациентов с ослабленным иммунитетом и у пациентов, проходящих курс лечения химиотерапией или кортикостероидами. Однажды перенесенное заболевание, обычно, оставляет пожизненный иммунитет. Однако у взрослого человека возможна реактивация вируса и развитие опоясывающего лишая. Все здоровые дети и восприимчивые взрослые, особенно женщины детородного возраста и больные хроническими заболеваниями, должны быть вакцинированы. Прививка ветрянки содержит живые ослабленные вирусы и редко приводит к развитию болезни, которая протекает в легкой форме - не более 10 папул или пузырьков и слабо выраженные общие симптомы недомогания.
Ветрянка
(ветряная оспа) - это острое вирусное заболевание, возбудителем которого является вирус опоясывающего лишая (вирус герпеса человека тип 3). Ветрянка это острая фаза первичного проникновения вируса в организм, а герпес зостер (опоясывающий лишай) является результатом реактивации вируса. Ветрянка очень заразна. Передается болезнь воздушно-капельным путем. Больной начинает быть заразным за 48 часов до появления первых высыпаний, а контагиозность сохраняется до покрытия струпьями (корками) последних высыпаний. Однако наиболее заразными являются больные в начальном (продромном) периоде болезни и в момент появления высыпаний. Эпидемии ветрянки обычно бывают зимой и в начале весны. У взрослых не болевших ветрянкой в детстве и у детей со слабым иммунитетом инфекция может протекать тяжело. Примерно через 10-15 дней после контакта с источником инфекции, за 24-36 часов до появления высыпаний, появляется головная боль, наблюдается невысокая температура и общее недомогание. На фоне общего недомогания, спустя 1-2 сутки с начала болезни, на коже и слизистых оболочках появляются высыпания. Первичные высыпания, в форме пятен, могут сопровождаться непродолжительным покраснением кожи. На протяжении нескольких часов пятна переходят в папулы (узелки) и потом в характерные везикулы (пузырьки) с красным основанием, наполненные прозрачной жидкостью, которые обычно вызывают сильный зуд. Сначала сыпь появляется на лице и туловище. Высыпания могут покрывать большие участки кожи (в более тяжелых случаях), или ограниченные участки, но почти всегда, захватывают верхнюю часть туловища. Язвочки могут появиться на слизистых оболочках, включая ротоглотку и верхние дыхательные пути, слизистую оболочку глаз, половых органов, прямой кишки. Во рту пузырьки сразу же рвутся и ничем не отличаются от пузырьков при герпетическом стоматите. Такие язвочки вызывают боль при глотании. Примерно к 5-му дню болезни появление новых высыпаний прекращается, а к 6-му дню ветрянки большинство высыпаний уже покрываются корками. Большая часть корок опадает до 20-го дня с момента начала болезни. Содержимое пузырьков может претерпеть бактериальное инфицирование (обычно стрептококковое или стафилококковое), при котором наблюдается пиодермия (редко, стрептококковый токсический шок). У взрослых, новорожденных детей и пациентов с ослабленным иммунитетом ветрянка может осложниться пневмонией. Также встречаются такие осложнения как миокардит, преходящий артрит или гепатит, внутренние кровотечения. Очень редко, обычно к концу болезни или на протяжении 2-х недель после выздоровления, может развиться энцефалопатия. Ветрянка подозревается у пациентов с характерной сыпью и течением болезни. Высыпания при ветрянке могут быть спутаны с высыпаниями при других вирусных заболеваниях. Если диагноз ветрянки сомнителен, могут быть проведены лабораторные исследования по установке вируса. Анализ берется при помощи выскабливания с пораженных участков кожи. Тяжелые или даже смертельные формы болезни встречаются у взрослых, у пациентов с ослабленным иммунитетом и у пациентов, проходящих курс лечения химиотерапией или кортикостероидами. Однажды перенесенное заболевание, обычно, оставляет пожизненный иммунитет. Однако у взрослого человека возможна реактивация вируса и развитие опоясывающего лишая. Все здоровые дети и восприимчивые взрослые, особенно женщины детородного возраста и больные хроническими заболеваниями, должны быть вакцинированы. Прививка ветрянки содержит живые ослабленные вирусы и редко приводит к развитию болезни, которая протекает в легкой форме - не более 10 папул или пузырьков и слабо выраженные общие симптомы недомогания.
 Корь
- это заразное вирусное заболевание основными симптомами которого являются лихорадка (повышение температуры), кашель, конъюнктивит, характерная сыпь. Чаще всего корь встречается у детей, но ею также могут заболеть и взрослые, не переболевшие корью в детстве. Корь настолько заразна, что даже незначимый контакт восприимчивого человека с больным может привести к его заражению и развитию болезни. После инкубационного периода, который длится примерно 10 дней, у пациента поднимается температура, глаза краснеют и начинают слезиться, появляются обильные выделения из носа и покраснение горла. Из-за этих симптомов корь часто принимают за сильную простуду. Спустя 48-96 часов с момента начала болезни появляется пятнистая сыпь, а температура поднимается до 40°C. За 36 часов до появления сыпи на слизистой оболочке полости рта появляются типичные пятна, называемые пятна Филатова - Коплика - беловатые крапинки, окруженные ярко-красным пятном диаметром до 0.75 мм. Через 1-2 дня сыпь темнеет, а затем постепенно обесцвечивается, температура резко спадает, а насморк исчезает. Корь следует отличать от других заболеваний, сопровождаемых сыпью. При отсутствии осложнений корь длится около 10 дней. Осложнения при кори встречаются довольно часто (отит, пневмония). В редких случаях может развиться энцефалит. Вирус кори может атаковать различные системы организма и спровоцировать гепатит, аппендицит и даже гангрену конечностей. Благодаря лечению осложнений кори при помощи антибиотиков и сульфаниламидов, летальность из-за кори значительно уменьшилась в 20 веке. К концу 60-х годов началась активная вакцинация по всему миру, но, вопреки ожиданиям, встречаемость кори все еще высока по всему миру. Как правило, однажды перенесенная корь оставляет иммунитет на всю жизнь. Дети в возрасте до 4-5 месяцев имеют иммунитет против кори, если у их матери есть иммунитет против этой болезни.
Корь
- это заразное вирусное заболевание основными симптомами которого являются лихорадка (повышение температуры), кашель, конъюнктивит, характерная сыпь. Чаще всего корь встречается у детей, но ею также могут заболеть и взрослые, не переболевшие корью в детстве. Корь настолько заразна, что даже незначимый контакт восприимчивого человека с больным может привести к его заражению и развитию болезни. После инкубационного периода, который длится примерно 10 дней, у пациента поднимается температура, глаза краснеют и начинают слезиться, появляются обильные выделения из носа и покраснение горла. Из-за этих симптомов корь часто принимают за сильную простуду. Спустя 48-96 часов с момента начала болезни появляется пятнистая сыпь, а температура поднимается до 40°C. За 36 часов до появления сыпи на слизистой оболочке полости рта появляются типичные пятна, называемые пятна Филатова - Коплика - беловатые крапинки, окруженные ярко-красным пятном диаметром до 0.75 мм. Через 1-2 дня сыпь темнеет, а затем постепенно обесцвечивается, температура резко спадает, а насморк исчезает. Корь следует отличать от других заболеваний, сопровождаемых сыпью. При отсутствии осложнений корь длится около 10 дней. Осложнения при кори встречаются довольно часто (отит, пневмония). В редких случаях может развиться энцефалит. Вирус кори может атаковать различные системы организма и спровоцировать гепатит, аппендицит и даже гангрену конечностей. Благодаря лечению осложнений кори при помощи антибиотиков и сульфаниламидов, летальность из-за кори значительно уменьшилась в 20 веке. К концу 60-х годов началась активная вакцинация по всему миру, но, вопреки ожиданиям, встречаемость кори все еще высока по всему миру. Как правило, однажды перенесенная корь оставляет иммунитет на всю жизнь. Дети в возрасте до 4-5 месяцев имеют иммунитет против кори, если у их матери есть иммунитет против этой болезни.
 Краснуха
- бледная, пятнистая эритема (покраснение кожи), особенно на лице. На второй день высыпания больше напоминают таковые при скарлатине- мелкие красные точки на красноватом фоне. Сыпь держится от 3 до 5 дней. У детей с краснухой наиболее частыми симптомами болезни могут быть легкое недомогание, боли в суставах. У взрослых больных краснухой общие признаки интоксикации болезни встречаются чаще, чем у детей и включают повышенную температуру, выраженное недомогание, головную боль, ограничение подвижности суставов, преходящий артрит и умеренный насморк. Температура, как правило, нормализуется на второй день после появления сыпи. Серьезным осложнением краснухи может быть энцефалит, тромбоцитопеническая пурпура и отит (воспаление среднего уха). К счастью такие осложнения встречаются крайне редко. Краснуха подозревается у пациентов с характерной сыпью и лимфаденитом. Лабораторные анализы проводятся только у беременных женщин, пациентов с энцефалитом и у новорожденных, так как в таких случаях краснуха представляет особую опасность. Краснуху следует отличать от кори, скарлатины, вторичного сифилиса, высыпаний, вызванных приемом лекарственных препаратов, инфекционной эритемы и инфекционного мононуклеоза. Краснуха отличается от кори менее выраженной и менее продолжительной сыпью, менее выраженными и менее продолжительными общими признаками болезни, отсутствием пятен Коплика и кашля. Скарлатина отличается более тяжелыми общими признаками интоксикации и более выраженным фарингитом, который возникает в первый же день болезнь. При вторичном сифилисе увеличенные лимфатические узлы не болезненны, а сыпь более выражена на ладонях и ступнях. При мононуклеозе нередко развивается ангина и наблюдается увеличение всех групп лимфатических узлов. Специфического лечения не существует. Основные меры направлены на борьбу с симптомами болезни (симптоматическое лечение) - жаропонижающие и противогистаминные препараты. В более чем 95% случаях вакцинации, прививка против краснухи оставляет стойкий иммунитет на срок больше 15 лет. Вакцинированный человек не заразен и не представляет угрозы для окружающих.
Краснуха
- бледная, пятнистая эритема (покраснение кожи), особенно на лице. На второй день высыпания больше напоминают таковые при скарлатине- мелкие красные точки на красноватом фоне. Сыпь держится от 3 до 5 дней. У детей с краснухой наиболее частыми симптомами болезни могут быть легкое недомогание, боли в суставах. У взрослых больных краснухой общие признаки интоксикации болезни встречаются чаще, чем у детей и включают повышенную температуру, выраженное недомогание, головную боль, ограничение подвижности суставов, преходящий артрит и умеренный насморк. Температура, как правило, нормализуется на второй день после появления сыпи. Серьезным осложнением краснухи может быть энцефалит, тромбоцитопеническая пурпура и отит (воспаление среднего уха). К счастью такие осложнения встречаются крайне редко. Краснуха подозревается у пациентов с характерной сыпью и лимфаденитом. Лабораторные анализы проводятся только у беременных женщин, пациентов с энцефалитом и у новорожденных, так как в таких случаях краснуха представляет особую опасность. Краснуху следует отличать от кори, скарлатины, вторичного сифилиса, высыпаний, вызванных приемом лекарственных препаратов, инфекционной эритемы и инфекционного мононуклеоза. Краснуха отличается от кори менее выраженной и менее продолжительной сыпью, менее выраженными и менее продолжительными общими признаками болезни, отсутствием пятен Коплика и кашля. Скарлатина отличается более тяжелыми общими признаками интоксикации и более выраженным фарингитом, который возникает в первый же день болезнь. При вторичном сифилисе увеличенные лимфатические узлы не болезненны, а сыпь более выражена на ладонях и ступнях. При мононуклеозе нередко развивается ангина и наблюдается увеличение всех групп лимфатических узлов. Специфического лечения не существует. Основные меры направлены на борьбу с симптомами болезни (симптоматическое лечение) - жаропонижающие и противогистаминные препараты. В более чем 95% случаях вакцинации, прививка против краснухи оставляет стойкий иммунитет на срок больше 15 лет. Вакцинированный человек не заразен и не представляет угрозы для окружающих.
Прививка против краснухи ставится детям и всем восприимчивым лицам старшего возраста, особенно студентам, новобранцам, медицинскому персоналу и тем, кто работает с маленькими детьми. После вакцины у детей редко поднимается температура, появляется сыпь, увеличиваются лимфатические узлы и развивается преходящий артрит. У взрослых, особенно у женщин, возможно болезненное опухание суставов. Краснуха и беременность . Вакцинация против краснухи противопоказана лицам с ослабленным иммунитетом, а также беременным женщинам. Женщинам, получившим прививку от краснухи, рекомендуется не допускать зачатия ребенка на протяжении, по крайней мере, 28 дней после прививки. Внутриутробная краснуха плода может оказать крайне негативное влияние на развитие беременности вплоть до ее прерывания или возникновения пороков развития плода.
 Скарлатина
- острое инфекционное заболевание, возбудителем которого является гемолитический стрептококк, чаще всего Streptococcus pyogenes
. Скарлатиной могут заболеть и взрослые и дети, однако чаще болезнь встречается у детей.
Скарлатина
- острое инфекционное заболевание, возбудителем которого является гемолитический стрептококк, чаще всего Streptococcus pyogenes
. Скарлатиной могут заболеть и взрослые и дети, однако чаще болезнь встречается у детей.
До появления антибиотиков, скарлатина считалась очень опасным, даже смертельным заболеванием, с серьезными осложнениями. К счастью, сегодня скарлатина встречается реже и в менее тяжелых формах.
При своевременном лечении антибиотиками наступает быстрое и полное выздоровление. Большинство возможных осложнений скарлатины могут быть предотвращены адекватным курсом лечения. Чаще это заболевание встречается у детей старше двух лет, а пик заболеваемости скарлатиной наблюдается между 6 и 12 годами. Скарлатина более распространенная в зонах с умеренным климатом. Болезнь передается воздушно-капельным путем, при чиханье и кашле. Также, могут передаваться через зараженные предметы или грязные руки. Источником возбудителей скарлатины являются больные дети или носители инфекции. Инкубационный период скарлатины длится 1-7 дней. Обычно болезнь начинается резким повышением температуры, появлением рвоты и сильной боли в горле (ангины). Также у больного появляются головная боль, озноб и слабость. В период между 12 и 24 часами после повышения температуры появляется характерная ярко-красная сыпь. Иногда больные жалуется на сильные боли в животе. В типичных случаях скарлатины температура повышается до 39.5 °C и выше. Наблюдается покраснение горла, миндалины увеличены в размерах, красные и покрытые или гнойными выделениями. Поднижнечелюстные слюнные железы воспаленные и болезненные. Вначале болезни кончик и края языка красные, а остальные части белые. На третий или четвертый день болезни белый налет исчезает, и весь язык приобретает яркий малиновый цвет. Ярко-красная сыпь, которая появляется вскоре после повышения температуры, описывается как «солнечный ожог с гусиной кожей». Кожа покрыта маленькими красными точками, которые исчезают при нажатии и на ощупь поверхность имеют шершавую. Обычно сыпь покрывает все тело, кроме области вокруг рта. Для сыпи при скарлатине характерна десквамация (шелушение), которая наступает к концу первой недели болезни. Кожа шелушится в виде мелких хлопьев, похожих на отруби. Как правило, в последнюю очередь шелушится кожа на ладонях и пятках (не раньше второй-третьей недели болезни). Шелушение кожи вызвано особым токсином стрептококка, который вызывает гибель эпителия кожи. Ранние осложнения скарлатины обычно наступают в первую неделю болезни. Инфекция может распространиться с миндалин, вызывая воспаление среднего уха (средний отит), воспаление околоносовых пазух (синусит), или лимфатических узлов шеи (лимфаденит). Редким осложнением является бронхопневмония. Еще реже встречаются остеомиелит (воспаление кости), мастоидит (воспаление костного участка позади уха), и сепсис(заражение крови). При своевременном, правильном лечении эти осложнения появляются крайне редко. Наиболее опасны поздние осложнения скарлатины: ревматизм, гломерулонефрит (воспаление мочеобразующих тканей почек), хорея. Профилактика скарлатины заключается в своевременном выявлении и изоляции больных скарлатиной (в особенности от других детей). Лицам находящимся в контакте с больным скарлатиной рекомендуется носить стерильные марлевые маски и в строгости соблюдать личную гигиену.
 Розацеа
- это довольно распространенное папуло-пустулезное заболевание фолликулов сальных желез, но не сопровождающееся комедонами. Оно локализовано в основном в центре лица, но может изредка распространяться на лоб и кожу головы. В большинстве случаев на эритематозном основании с телеангиэктазиями (стадия I: эритематозное розацеа) развиваются различные по величине воспаленные, гиперемированные узелки, в центре которых может отмечаться пустула (стадия II: розацеа папулезное или пустулезное. Диффузная гиперплазия тканей, особенно в области носа, может привести к развитию ринофимы. Этиология неизвестна.
Розацеа
- это довольно распространенное папуло-пустулезное заболевание фолликулов сальных желез, но не сопровождающееся комедонами. Оно локализовано в основном в центре лица, но может изредка распространяться на лоб и кожу головы. В большинстве случаев на эритематозном основании с телеангиэктазиями (стадия I: эритематозное розацеа) развиваются различные по величине воспаленные, гиперемированные узелки, в центре которых может отмечаться пустула (стадия II: розацеа папулезное или пустулезное. Диффузная гиперплазия тканей, особенно в области носа, может привести к развитию ринофимы. Этиология неизвестна.

Простой герпес , который в зависимости от локализации называют также герпесом губ или генитальным герпесом, представляет собой реактивированную латентную инфекцию одного из двух типов вируса: ВПГ-1 (так называемый оральный штамм) или ВПГ-2 (так называемый генитальный штамм). После первичной инфекции в детском возрасте вирус персистирует в пораженных клетках ганглиев, распространяясь из них колонизирует эпителиальные клетки кожи, где и размножается. Реактивация вируса зависит от раздражения инфицированного нейрона, которое может вызываться инфекциями с лихорадкой, сильным ультрафиолетовым облучением (ультрафиолетовый ожог в высокогорных районах), нарушениями функции ЖКТ, а также ослаблением иммунной системы вследствие карциномы, лейкоза или терапии цитостатиками. Пузырьки появляются на эритематозном основании, их возникновению предшествует зуд, ощущения напряженности кожи и локального жжения. После вскрытия пузырей образуются мокнущие высыпания, которые в течение нескольких дней покрываются коркой, при этом часто наблюдается болезненное увеличение регионарных лимфоузлов. Сегментарное расположение высыпаний для простого герпеса не характерно.
1. Необходимо точно выяснить, имеется ли связь между появлением сыпи и основным заболеванием. Чаще всего сыпь как вторичный феномен у госпитализированных больных связана с аллергической реакцией на лекарственные препараты, наиболее вероятна реакция на антибиотики. Сроки возникновения сыпи могут совпадать с началом заболевания; кроме того, у госпитализированных больных в качестве вторичного заболевания может возникнуть любое из перечисленных в пунктах 2—5 расстройств. Лекарственная сыпь чаще всего предстает в виде эритематозно-пятнистой сыпи с локализацией на туловище и конечностях, но не затрагивающей ладони и подошвы ступней, либо в виде классических уртикарных аллергических проявлений. Синдром Стивенса— Джонсона представляет собой угрожающее жизни состояние, при котором сыпь появляется на слизистых оболочках, положительный эффект может быть получен при применении глюкокортикоидов.
Синдром токсического шока
- опасное для жизни заболевание, характеризующееся острым поражением множественных систем организма. Причиной болезни являются токсины, вырабатываемые золотистым стафилококком (S aureus) или стрептококком. Когда болезнь вызвана стрептококком, она называется стрептококковый токсический шоковый синдром.
Наибольший риск развития токсического шока наблюдается у молодых девушек и женщин, использующих вагинальные тампоны во время менструации.
Синдром токсического шока является крайне тяжелым заболеванием и может привести к смерти даже при адекватной интенсивной терапии. Болезнь наступает резко и характеризуется высокой температурой, ознобом, фарингитом и, в некоторых случаях, поносом и рвотой. Также у больного может быть пониженное артериальное давление (шок), дезориентация, предобморочное состояние, сильная сонливость и слабость. Сыпь при синдроме токсического шока напоминает солнечные ожоги. Если вы подозреваете, что у больного может быть синдром токсического шока, немедленно вызовите скорую помощь.
 Геморрагическая сыпь.
Существует еще один вид сыпи, который требует немедленного обращения к врачу. Этот вид сыпи называется точечным кровоизлиянием (петехия) или геморрагической сыпью (пурпура). Подобная сыпь вызвана разрывом кровеносных сосудов под кожей. Петехии выглядят как мелкие, красные, плоские точечки (как будто кто-то нарисовал их красной ручкой с тонким грифом). Пурпура характеризуется пятнами больших размеров, которые могут иметь более темный (багровый или синий) оттенок. Существует два наиболее важных признака данной сыпи: во-первых, она не исчезает и не бледнеет при надавливании. во-вторых, они абсолютно плоские и их невозможно прощупать пальцами. Если вы подозреваете наличие у больного геморрагической сыпи, немедленно обратитесь к врачу, вызовите скорую помощь, либо отвезите больного в отделение скорой помощи. Важно предпринять необходимые меры в течение нескольких часов после появления высыпаний.
Геморрагическая сыпь.
Существует еще один вид сыпи, который требует немедленного обращения к врачу. Этот вид сыпи называется точечным кровоизлиянием (петехия) или геморрагической сыпью (пурпура). Подобная сыпь вызвана разрывом кровеносных сосудов под кожей. Петехии выглядят как мелкие, красные, плоские точечки (как будто кто-то нарисовал их красной ручкой с тонким грифом). Пурпура характеризуется пятнами больших размеров, которые могут иметь более темный (багровый или синий) оттенок. Существует два наиболее важных признака данной сыпи: во-первых, она не исчезает и не бледнеет при надавливании. во-вторых, они абсолютно плоские и их невозможно прощупать пальцами. Если вы подозреваете наличие у больного геморрагической сыпи, немедленно обратитесь к врачу, вызовите скорую помощь, либо отвезите больного в отделение скорой помощи. Важно предпринять необходимые меры в течение нескольких часов после появления высыпаний.
 Аллергическая сыпь
наблюдается при сывороточной болезни, пищевой и медикаментозной аллергии. При сывороточной болезни
на фоне основного заболевания, например, дифтерии, ботулизма, столбняка и др., через неделю после введения гетерологической сыворотки у больного появляется сыпь.Характер сыпи может быть разнообразный: пятнистый, пятнисто-папулезный, средних и крупных размеров. Очень характерна уртикарная сыпь.Сыпь обязательно сопровождается зудом.Располагается сыпь везде: на лице, туловище, конечностях, но больше всего вокруг суставов и на месте введения сыворотки.Пищевая и медикаментозная аллергия
чаще всего бывает на сульфаниламидные препараты, ампициллин, витамины и др. Сыпь разнообразна, различных размеров, зудящая. Характерно подсыпание элементов при условии продолжения воздействия аллергена. ри отмене препарата, продукта питания, а также после введения противогистаминных средств, глюкокортикостероидов сыпь быстро исчезает. Обычно не оставляя следа, но может наблюдаться быстропроходящая пигментация.
Аллергическая сыпь
наблюдается при сывороточной болезни, пищевой и медикаментозной аллергии. При сывороточной болезни
на фоне основного заболевания, например, дифтерии, ботулизма, столбняка и др., через неделю после введения гетерологической сыворотки у больного появляется сыпь.Характер сыпи может быть разнообразный: пятнистый, пятнисто-папулезный, средних и крупных размеров. Очень характерна уртикарная сыпь.Сыпь обязательно сопровождается зудом.Располагается сыпь везде: на лице, туловище, конечностях, но больше всего вокруг суставов и на месте введения сыворотки.Пищевая и медикаментозная аллергия
чаще всего бывает на сульфаниламидные препараты, ампициллин, витамины и др. Сыпь разнообразна, различных размеров, зудящая. Характерно подсыпание элементов при условии продолжения воздействия аллергена. ри отмене препарата, продукта питания, а также после введения противогистаминных средств, глюкокортикостероидов сыпь быстро исчезает. Обычно не оставляя следа, но может наблюдаться быстропроходящая пигментация.
 Многоформная экссудативная эритема.
Такая эритема, как и узловатая, имеет инфекционно-аллергическую природу. Для нее характерна сыпь: пятнистая или папулезная; округлой формы; диаметром 3 - 15 мм; резкие границы; розовый или ярко-красный цвет; центробежный рост с западением и более светлой окраской центральной части; иногда отдельные пятна сливаются, образуя фигуры в виде гирлянд. Кожа поражается симметрично и довольно распространено. Сыпь локализуется преимущественно на разгибательных поверхностях конечностей, чаще предплечий, реже голеней, тыла стопы, лице, шее. Нередко эритеме предшествуют повышение температуры, боли в горле, суставах и др. Синдром Стивенена - Джонсона
относится к вариантам течения многоформной экссудативной эритемы. Механизм развития синдрома связан с аллергическими реакциями немедленного типа, протекающими по типу феномена Артюса. Чаще всего развивается при аллергических реакциях на прием медикаментов: сульфаниламидных препаратов, производных пиразолона, антибиотиков и др. Начало заболевания острое, бурное, с лихорадкой, продолжающейся от нескольких дней до 2 - 3 недель. Отмечаются боли в горле, увеличенное кровообращения слизистых оболочек, насморк, конъюнктивит, гиперсаливация, боли в суставах. С первых же часов наблюдается прогрессирующее поражение кожи и слизистых оболочек в виде безболезненных темно-красных пятен на шее, лице, груди, конечностях, даже ладонях и подошвах. Наряду с этим появляются папулы, везикулы, пузыри. Довольно редко могут образовываться крупные пузыри с серозно-кровянистым содержимым. Высыпания имеют тенденцию к слиянию. Синдром Лайелла или токсический эпидермальный некролиз
представляет собой аллергическую реакцию на:
инфекционный, преимущественно стафилококковый, процесс;
прием медикаментов (антибиотиков, сульфаниламидов, анальгетиков);
переливание крови и ее компоненты.
В появлении и развитии болезни основное значение имеет «взрывное» высвобождение лизосомальных (расщепляющих) ферментов в коже.
Заболевание начинается остро с озноба, лихорадки, болей в горле, пояснице, суставах, а также жжения и болезненности кожи. Затем быстро появляются крупные различной величины эритематозные пятна, часто сливающиеся, и за несколько часов распространяются по всему телу.
На одних участках кожи на месте пятен появляются везикулы, папулы, волдыри, а затем крупные, плоские, дряблые пузыри. На других участках кожи - геморрагии.
На участках кожи, подвергающихся трению одеждой, поверхностные слои кожи отслаиваются независимо от наличия или отсутствия пузырей.
Симптом Никольского (отслаивание эпидермиса при нажатии) положительный.
Больной внешне имеет вид, как при ожоге II степени.
При данном синдроме могут поражаться также слизистые оболочки полости рта и глаз.
В течение болезни резко выражен токсикоз, часто развиваются миокардит, нефрит, гепатит. Крапивница я
вляется одним из самых распространенных аллергических поражений кожи. У детей аллергенами чаще всего являются пищевые вещества.
Через несколько минут или часов после употребления в пищу аллергенов больной ощущает покалывание языка, губ, неба, отмечаются отеки в этих местах, часто резкие боли в животе. На коже лица появляется эритема, которая в дальнейшем распространяется на другие части тела. На месте эритемы возникают уртикарные, сильно зудящие элементы. Высыпания имеют разнообразный характер: узелки, волдыри различных размеров и причудливой формы. Часто одновременно наблюдается конъюнктивит, реже затруднение дыхания из-за отека гортани и др.
Выделяются иммунная и неиммунная формы крапивницы. Ангионевротический отек или гигантская крапивница, отек Квинке
одно из самых распространенных аллергических поражений кожи.
При ангионевротическом отеке выявляются значительные, четко ограниченные отеки. Такие отеки могут возникать в любой части тела, но чаще возникают в области губ, языка, глаз, рук, ног, половых органов. Отеки могут мигрировать.
При ангионевротическом отеке возможны общие симптомы: лихорадка, возбуждение, артралгии, коллапс. Эритродермия Xилла.
Это один из наиболее тяжелых вариантов течения нейродермита.
Кожа всего тела становится красного цвета, напоминает гусиную, во многих местах лихенизируется, шелушится отрубевидными чешуйками. Характерен мучительный зуд. Склонности к везикуляции и мокнутию не отмечается. В крови выявляется резкая эозинофилия.
Многоформная экссудативная эритема.
Такая эритема, как и узловатая, имеет инфекционно-аллергическую природу. Для нее характерна сыпь: пятнистая или папулезная; округлой формы; диаметром 3 - 15 мм; резкие границы; розовый или ярко-красный цвет; центробежный рост с западением и более светлой окраской центральной части; иногда отдельные пятна сливаются, образуя фигуры в виде гирлянд. Кожа поражается симметрично и довольно распространено. Сыпь локализуется преимущественно на разгибательных поверхностях конечностей, чаще предплечий, реже голеней, тыла стопы, лице, шее. Нередко эритеме предшествуют повышение температуры, боли в горле, суставах и др. Синдром Стивенена - Джонсона
относится к вариантам течения многоформной экссудативной эритемы. Механизм развития синдрома связан с аллергическими реакциями немедленного типа, протекающими по типу феномена Артюса. Чаще всего развивается при аллергических реакциях на прием медикаментов: сульфаниламидных препаратов, производных пиразолона, антибиотиков и др. Начало заболевания острое, бурное, с лихорадкой, продолжающейся от нескольких дней до 2 - 3 недель. Отмечаются боли в горле, увеличенное кровообращения слизистых оболочек, насморк, конъюнктивит, гиперсаливация, боли в суставах. С первых же часов наблюдается прогрессирующее поражение кожи и слизистых оболочек в виде безболезненных темно-красных пятен на шее, лице, груди, конечностях, даже ладонях и подошвах. Наряду с этим появляются папулы, везикулы, пузыри. Довольно редко могут образовываться крупные пузыри с серозно-кровянистым содержимым. Высыпания имеют тенденцию к слиянию. Синдром Лайелла или токсический эпидермальный некролиз
представляет собой аллергическую реакцию на:
инфекционный, преимущественно стафилококковый, процесс;
прием медикаментов (антибиотиков, сульфаниламидов, анальгетиков);
переливание крови и ее компоненты.
В появлении и развитии болезни основное значение имеет «взрывное» высвобождение лизосомальных (расщепляющих) ферментов в коже.
Заболевание начинается остро с озноба, лихорадки, болей в горле, пояснице, суставах, а также жжения и болезненности кожи. Затем быстро появляются крупные различной величины эритематозные пятна, часто сливающиеся, и за несколько часов распространяются по всему телу.
На одних участках кожи на месте пятен появляются везикулы, папулы, волдыри, а затем крупные, плоские, дряблые пузыри. На других участках кожи - геморрагии.
На участках кожи, подвергающихся трению одеждой, поверхностные слои кожи отслаиваются независимо от наличия или отсутствия пузырей.
Симптом Никольского (отслаивание эпидермиса при нажатии) положительный.
Больной внешне имеет вид, как при ожоге II степени.
При данном синдроме могут поражаться также слизистые оболочки полости рта и глаз.
В течение болезни резко выражен токсикоз, часто развиваются миокардит, нефрит, гепатит. Крапивница я
вляется одним из самых распространенных аллергических поражений кожи. У детей аллергенами чаще всего являются пищевые вещества.
Через несколько минут или часов после употребления в пищу аллергенов больной ощущает покалывание языка, губ, неба, отмечаются отеки в этих местах, часто резкие боли в животе. На коже лица появляется эритема, которая в дальнейшем распространяется на другие части тела. На месте эритемы возникают уртикарные, сильно зудящие элементы. Высыпания имеют разнообразный характер: узелки, волдыри различных размеров и причудливой формы. Часто одновременно наблюдается конъюнктивит, реже затруднение дыхания из-за отека гортани и др.
Выделяются иммунная и неиммунная формы крапивницы. Ангионевротический отек или гигантская крапивница, отек Квинке
одно из самых распространенных аллергических поражений кожи.
При ангионевротическом отеке выявляются значительные, четко ограниченные отеки. Такие отеки могут возникать в любой части тела, но чаще возникают в области губ, языка, глаз, рук, ног, половых органов. Отеки могут мигрировать.
При ангионевротическом отеке возможны общие симптомы: лихорадка, возбуждение, артралгии, коллапс. Эритродермия Xилла.
Это один из наиболее тяжелых вариантов течения нейродермита.
Кожа всего тела становится красного цвета, напоминает гусиную, во многих местах лихенизируется, шелушится отрубевидными чешуйками. Характерен мучительный зуд. Склонности к везикуляции и мокнутию не отмечается. В крови выявляется резкая эозинофилия.
 Узловатая эритема
- это аллергическое воспаление стенок мелких кровеносных сосудов.Причины развития узловатой эритемы разнообразны и могут быть как инфекционными (Заболевания, вызываемые β-гемолитическим стрептококком группы А, туберкулез, иерсиниоз, хламидиоз, кокцидиоидомикоз, гистоплазмоз, пситтакоз, лимфогранулема венерическая, орнитоз, корь, болезнь кошачьих царапин, протозойные инфекции), так и неинфекционными (саркоидоз, неспецифический язвенный колит, регионарный илеит, болезнь Ходжкина, лимфосаркома, лейкозы, болезнь Рейтера, синдром Бехчета, вследствие приема лекарственных препаратов: сульфаниламидов, бромидов).Заболевания, сопровождающиеся развитием узловатой эритемы обычно проходит остро. Бывают рецидивы с интервалом в несколько месяцев и даже лет. Хронические формы заболевания, при которых узелки сохраняются в течение нескольких лет, встречаются редко. Некоторые больные, даже несмотря на распространенные кожные проявления, чувствуют себя довольно хорошо. Другие ощущают общее недомогание, лихорадку, озноб, анорексию, потерю массы тела.Температура тела чаще всего повышается незначительно, но может достигать и 40,5 °С. Иногда лихорадка продолжается более 2 недель.Кожные высыпания обычно возникают внезапно, в виде эритематозных, болезненных, слегка приподнятых над поверхностью кожи узелков. Диаметр каждого узелка колеблется от 0,5 до 5 см. Кожа над узелком красноватая, гладкая, блестящая. Отдельные узелки сливаются, образуя уплотнения, которые могут вызывать значительный отек. Зуд отсутствует.Обычно в течение 1 - 3 недель цвет узелков меняется: сначала они ярко-красные, затем голубые, зеленые, желтые и под конец темно-красные или пурпурные. Изменение цвета кожи рядом с узелками аналогично таковому при развитии синяка.Через 1 - 3 недели узелки спонтанно разрешаются без изъязвления, рубцевания или постоянной пигментации. Для узловатой эритемы характерна определенная динамика процесса: распространение узелков идет от центрального элемента к периферии, и исчезновение начинается также с центральной части.Кожные элементы могут располагаться во всех местах, где имеется подкожная жировая клетчатка, в т. ч. на икрах, бедрах, ягодицах, а также на малозаметных участках, например, эписклере глазного яблока.Излюбленная локализация - на передних поверхностях обеих голеней. Реже на разгибательной поверхности предплечий. Чаще всего высыпания единичны и располагаются только с одной стороны.Однако описанные клинические особенности течения болезни непостоянны, т. к. существуют и другие варианты клинического течения узловатой эритемы.Характерным признаком узловатой эритемы является аденопатия корней легких с одной или двух сторон. Она обычно протекает бессимптомно, обнаруживается на рентгенограмме грудной клетки, может сохраняться месяцами.У каждого третьего больного имеются признаки артрита. Обычно симметрично поражаются крупные суставы конечностей (коленные, локтевые, суставы запястий и предплюсны), реже мелкие суставы кистей и стоп.У большинства детей наблюдаются артралгии, которые сопровождают лихорадочный период заболевания, или предшествуют ему на протяжении нескольких недель. Суставный синдром может продолжаться несколько месяцев, однако деформации суставов не бывает.
Узловатая эритема
- это аллергическое воспаление стенок мелких кровеносных сосудов.Причины развития узловатой эритемы разнообразны и могут быть как инфекционными (Заболевания, вызываемые β-гемолитическим стрептококком группы А, туберкулез, иерсиниоз, хламидиоз, кокцидиоидомикоз, гистоплазмоз, пситтакоз, лимфогранулема венерическая, орнитоз, корь, болезнь кошачьих царапин, протозойные инфекции), так и неинфекционными (саркоидоз, неспецифический язвенный колит, регионарный илеит, болезнь Ходжкина, лимфосаркома, лейкозы, болезнь Рейтера, синдром Бехчета, вследствие приема лекарственных препаратов: сульфаниламидов, бромидов).Заболевания, сопровождающиеся развитием узловатой эритемы обычно проходит остро. Бывают рецидивы с интервалом в несколько месяцев и даже лет. Хронические формы заболевания, при которых узелки сохраняются в течение нескольких лет, встречаются редко. Некоторые больные, даже несмотря на распространенные кожные проявления, чувствуют себя довольно хорошо. Другие ощущают общее недомогание, лихорадку, озноб, анорексию, потерю массы тела.Температура тела чаще всего повышается незначительно, но может достигать и 40,5 °С. Иногда лихорадка продолжается более 2 недель.Кожные высыпания обычно возникают внезапно, в виде эритематозных, болезненных, слегка приподнятых над поверхностью кожи узелков. Диаметр каждого узелка колеблется от 0,5 до 5 см. Кожа над узелком красноватая, гладкая, блестящая. Отдельные узелки сливаются, образуя уплотнения, которые могут вызывать значительный отек. Зуд отсутствует.Обычно в течение 1 - 3 недель цвет узелков меняется: сначала они ярко-красные, затем голубые, зеленые, желтые и под конец темно-красные или пурпурные. Изменение цвета кожи рядом с узелками аналогично таковому при развитии синяка.Через 1 - 3 недели узелки спонтанно разрешаются без изъязвления, рубцевания или постоянной пигментации. Для узловатой эритемы характерна определенная динамика процесса: распространение узелков идет от центрального элемента к периферии, и исчезновение начинается также с центральной части.Кожные элементы могут располагаться во всех местах, где имеется подкожная жировая клетчатка, в т. ч. на икрах, бедрах, ягодицах, а также на малозаметных участках, например, эписклере глазного яблока.Излюбленная локализация - на передних поверхностях обеих голеней. Реже на разгибательной поверхности предплечий. Чаще всего высыпания единичны и располагаются только с одной стороны.Однако описанные клинические особенности течения болезни непостоянны, т. к. существуют и другие варианты клинического течения узловатой эритемы.Характерным признаком узловатой эритемы является аденопатия корней легких с одной или двух сторон. Она обычно протекает бессимптомно, обнаруживается на рентгенограмме грудной клетки, может сохраняться месяцами.У каждого третьего больного имеются признаки артрита. Обычно симметрично поражаются крупные суставы конечностей (коленные, локтевые, суставы запястий и предплюсны), реже мелкие суставы кистей и стоп.У большинства детей наблюдаются артралгии, которые сопровождают лихорадочный период заболевания, или предшествуют ему на протяжении нескольких недель. Суставный синдром может продолжаться несколько месяцев, однако деформации суставов не бывает.
Сыпь при заболеваниях соединительной ткани, крови, сосудов.
Для поражения кожи при дерматомиозите характерно наличие эритемы лилового цвета. Преимущественная локализация: вокруг глаз, на шее, туловище, наружной поверхности конечностей. Наблюдаются также капилляриты, синюшная окраска стоп и кистей, излишняя потливость, похолодание конечностей. Отеки могут иметь очаговый и распространенный характер, быть мягкими и плотными. При тяжелом течении нарушается питание тканей с формированием поверхностного или глубокого омертвения. У всех больных отмечается поражение слизистых оболочек - петехии, язвы, атрофия сосочков языка, эрозивно-язвенный стоматит, ринит, конъюнктивит. Мышцывовлекаются в процесс симметрично. Отмечаются мышечная слабость, боли в мышцах, прогрессирующее похудание. Критическую ситуацию создает поражение дыхательных и глоточных мышц. Характерным и частым признаком дерматомиозита является уменьшение содержания кальция в мышцах. Поражения внутренних органовпредставлены болезнями легких (пневмонии, ателектазы), сердца (миокардиты, миокардиодистрофии), желудочно-кишечного тракта (язвенный эзофагит, энтерит). Большим разнообразием клинических симптомов отличается поражение нервной системы: энцефалиты, парезы, параличи, невриты, психозы. В диагностике заболевания особое значение придается: повышению активности ферментов: креатинфосфокиназы, лактатдегидрогеназы, аспартат- и аланинаминотрансферазы; данным электромиографии, при которой определяется низкоамплитудная электрическая активность; биопсии мышц, которую чаще всего производят в области плеча или бедра, и при которой выявляются растворение некротизированных мышечных волокон, воспаление стенок кровеносных сосудов, глыбчатый распад нервных волокон.
Системная склеродермия (СД) . Характерны прогрессирующие вазомоторные нарушения по типу синдрома Рейно, трофические расстройства с постепенно развивающимся уплотнением кожи и периартикулярных тканей, образованием контрактур, остеолиза, медленно развивающимися склеротическими изменениями внутренних органов (легких, сердца, пищевода). Кожа на пораженных участках вначале несколько отечная, красноватая, затем уплотняется, приобретает цвет слоновой кости с последующим переходом в атрофию. В дальнейшем в процесс вовлекаются новые участки кожи. Достоверным ранним диагностическим критерием СД считается триада признаков: синдром Рейно, суставной синдром и плотный отек кожи; иногда эта триада может сочетаться с одним из висцеральных проявлений.
Для системной склеродермии характерны: прогрессирующие сужения кровеносных сосудов по типу синдрома Рейно; расстройства регулирующего влияния нервной системы; постепенно развивающиеся уплотнения кожи, мышц, сухожилий, соединительно-тканных оболочек мышц; образование стойких спазмов; рассасывание костной ткани; медленно развивающимися уплотнениями в легких, сердце, пищеводе. Кожа на пораженных участках вначале несколько отечная, красноватая, затем уплотняется, приобретает цвет слоновой кости. Затем наступает атрофия. В дальнейшем в процесс вовлекаются новые участки кожи.
Достоверным ранним диагностическим критерием системной склеродермии считается триада признаков: синдром Рейно; суставный синдром; плотный отек кожи. Иногда эта триада может сочетаться с одним из внутренних проявлений.
 Системная красная волчанка (СКВ).
Для системной красной волчанки очень типичен кожный синдром.Картина заболевания складывается из характерных симптомов:эритематозные высыпания на лице в виде бабочки, располагающиеся на переносице и обоих щеках;мигрирующий полиартрит;воспаление каких-либо структур сердца;поражение почек, чаще всего нефротический синдром;поражение стенок альвеол в легких;поражение сосудов головного мозга;лихорадка;похудание;повышенная СОЭ;повышенное содержание в крови иммуноглобулинов.Наличие LE-клеток, антинуклеарного фактора (АНФ), снижение титра комплемента, цитопения подтверждают диагноз.
Системная красная волчанка (СКВ).
Для системной красной волчанки очень типичен кожный синдром.Картина заболевания складывается из характерных симптомов:эритематозные высыпания на лице в виде бабочки, располагающиеся на переносице и обоих щеках;мигрирующий полиартрит;воспаление каких-либо структур сердца;поражение почек, чаще всего нефротический синдром;поражение стенок альвеол в легких;поражение сосудов головного мозга;лихорадка;похудание;повышенная СОЭ;повышенное содержание в крови иммуноглобулинов.Наличие LE-клеток, антинуклеарного фактора (АНФ), снижение титра комплемента, цитопения подтверждают диагноз.
Особенно типично для системной красной волчанки поражение кожи лица в виде рассеянной отечной эритемы с резкими границами, напоминающими рожистое воспаление. Сыпь может распространяться на туловище и конечности. Сыпь представляет собой пузырьки и некротические язвы. Элементы оставляют после себя атрофические поверхностные рубчики и гнездную пигментацию. Могут наблюдаться также крапивница и кореподобная сыпь. Диагностические критерии СКВ следующие: эритема на лице («бабочка»); дискоидная волчанка; синдром Рейно (провоцируемые низкой температурой спазмы артерий); алопеция; повышенная чувствительность организма к действию ультрафиолетового излучения; изъязвления в полости рта или носоглотке; артрит без деформации;
LE-клетки (клетки красной волчанки); ложноположительная реакция Вассермана;
протеинурия (более 3,5 г белка с мочой в сутки); цилиндрурия; плеврит, перикардит; психоз, судороги; гемолитическая анемия, лейкопения, тромбоцитопения; наличие АНФ. Сочетание любых 4 из приведенных критериев позволяет с определенной достоверностью диагностировать системную красную волчанку. Достоверность диагноза значительно повышается, если одним из четырех критериев будут «бабочка», LE-клетки, антинуклеарный фактор в высоком титре, наличие гематоксилиновых телец.
 Тромбоцитопеническая пурпура
. Кровоизлияния при тромбоцитопении отмечаются во всех органах. Наиболее опасны они в отношении центральной нервной системы, поскольку часто могут привести к внезапной смерти. В отличие от коагулопатии при тромбоцитопении кровотечение развивается сразу же после появления высыпаний. Спонтанные кровотечения наблюдаются чаще всего при снижении числа тромбоцитов менее 30000/мкл. Крошечные петехиальные кровотечения при острой форме идиопатической тромбоцитопенической пурпуры (острая ИТП) едва заметны. Острая ИТП развивается преимущественно в детском возрасте, однако встречается также у подростков и взрослых. Число тромбоцитов падает за несколько недель ниже 20000/мкл. При этом синдроме имеется значительная тенденция к спонтанной ремиссии (> 80 %). Число тромбоцитов в периферической крови при хронической тромбоцитопенической пурпуре, болезни Верльгофа колеблется между 10 000 и 70 000/мкл. Преимущественным местом локализации пурпуры являются голени. Болезнь Верльгофа развивается чаще у женщин, обычно начинается незаметно, до 20-летнего возраста. Однозначной взаимосвязи приобретенных нарушений тромбоцитопоэза с инфекциями, приемом лекарств или воздействием аллергенов не установлено. Тенденция к спонтанной ремиссии незначительна (10-20 %). С точки зрения дифференциальной диагностики следует исключить, в частности, тромбоцитопению при другом первичном заболевании, например системной красной волчанке. При микроскопии обнаруживаются гигантские и фрагментарные формы тромбоцитов, количество мегакариоцитов в костном мозге сильно возрастает со сдвигом влево. Во многих случаях присутствуют антитела к тромбоцитам. Редкие синдромы с тромбоцитопенией включают тромботическую тромбоцитопеническую пурпуру (синдром Мошковича) и гемолитико-уремический синдром (синдром Гассера). При ряде наследственных и приобретенных заболеваний нарушения функции тромбоцитов (тромбоцитопатии) могут привести к повышенной склонности к кровотечениям. К таким заболеваниям относятся диспротеинемии, тромбастения Глянцманна-Негели и синдром Вискотта-Олдрича.
Тромбоцитопеническая пурпура
. Кровоизлияния при тромбоцитопении отмечаются во всех органах. Наиболее опасны они в отношении центральной нервной системы, поскольку часто могут привести к внезапной смерти. В отличие от коагулопатии при тромбоцитопении кровотечение развивается сразу же после появления высыпаний. Спонтанные кровотечения наблюдаются чаще всего при снижении числа тромбоцитов менее 30000/мкл. Крошечные петехиальные кровотечения при острой форме идиопатической тромбоцитопенической пурпуры (острая ИТП) едва заметны. Острая ИТП развивается преимущественно в детском возрасте, однако встречается также у подростков и взрослых. Число тромбоцитов падает за несколько недель ниже 20000/мкл. При этом синдроме имеется значительная тенденция к спонтанной ремиссии (> 80 %). Число тромбоцитов в периферической крови при хронической тромбоцитопенической пурпуре, болезни Верльгофа колеблется между 10 000 и 70 000/мкл. Преимущественным местом локализации пурпуры являются голени. Болезнь Верльгофа развивается чаще у женщин, обычно начинается незаметно, до 20-летнего возраста. Однозначной взаимосвязи приобретенных нарушений тромбоцитопоэза с инфекциями, приемом лекарств или воздействием аллергенов не установлено. Тенденция к спонтанной ремиссии незначительна (10-20 %). С точки зрения дифференциальной диагностики следует исключить, в частности, тромбоцитопению при другом первичном заболевании, например системной красной волчанке. При микроскопии обнаруживаются гигантские и фрагментарные формы тромбоцитов, количество мегакариоцитов в костном мозге сильно возрастает со сдвигом влево. Во многих случаях присутствуют антитела к тромбоцитам. Редкие синдромы с тромбоцитопенией включают тромботическую тромбоцитопеническую пурпуру (синдром Мошковича) и гемолитико-уремический синдром (синдром Гассера). При ряде наследственных и приобретенных заболеваний нарушения функции тромбоцитов (тромбоцитопатии) могут привести к повышенной склонности к кровотечениям. К таким заболеваниям относятся диспротеинемии, тромбастения Глянцманна-Негели и синдром Вискотта-Олдрича.
 В случае пурпуры Шенляйна - Геноха
, первичного системного некротизирующего лейкоцитокластического иммунокомплексного васкулита мелких сосудов, наблюдается пальпируемая пурпура кожи и поражение суставов, кишечника и почек. Пурпура Шенляйна - Геноха встречается у детей и подростков, но все чаще и во взрослом возрасте (мужчины: женщины = 2: 1). У 60 % пациентов заболеванию предшествуют бактериальные или вирусные инфекции. Васкулит кожи проявляется в форме симметричной экзантемы с локализацией на разгибательных поверхностях ног, а также в области ягодиц и иногда на других участках тела. Тест Румпеля-Лееде положительный. С клинико-морфологической точки зрения различают более распространенную геморрагическую, некротически-язвенную и смешанную формы.При давлении стеклянным шпателем основные высыпания не бледнеют. Без учета рецидивов заболевание обычно длится 4-6 недель (смертность: 3-10 %).
В случае пурпуры Шенляйна - Геноха
, первичного системного некротизирующего лейкоцитокластического иммунокомплексного васкулита мелких сосудов, наблюдается пальпируемая пурпура кожи и поражение суставов, кишечника и почек. Пурпура Шенляйна - Геноха встречается у детей и подростков, но все чаще и во взрослом возрасте (мужчины: женщины = 2: 1). У 60 % пациентов заболеванию предшествуют бактериальные или вирусные инфекции. Васкулит кожи проявляется в форме симметричной экзантемы с локализацией на разгибательных поверхностях ног, а также в области ягодиц и иногда на других участках тела. Тест Румпеля-Лееде положительный. С клинико-морфологической точки зрения различают более распространенную геморрагическую, некротически-язвенную и смешанную формы.При давлении стеклянным шпателем основные высыпания не бледнеют. Без учета рецидивов заболевание обычно длится 4-6 недель (смертность: 3-10 %).
 ПРИЧИНЫ ДОЛГОВРЕМЕННЫХ СЫПЕЙ:
Экзема
- достаточно распространенное заболевание. По сути своей это воспаление кожи, сопровождаемое сильным зудом. Кожа при этом краснеет, становится сухой и шелушится. В местах, пораженных экземой, кожа утолщается, трескается, она хронически инфицирована. Расчесанные участки, как правило, кровоточат и мокнут. Экзема начинается с высыпания множества розовых волдырей непосредственно под верхним слоем кожи, которые вызывают сильный зуд . Существует несколько типов экземы, и каждый требует индивидуального лечения. Самые распространенные экземы у детей - это атопическая экзема (известная также как младенческая экзема) и себорейная экзема, лечение которых различно. Атопическая экзема, поражающая 12% детей, имеет одну отличительную особенность: многие дети «перерастают» ее к трем годам, а 90% избавляются от нее навсегда к восьми годам. Существует еще два вида довольно распространенных экзем - это контактная экзема (контактный дерматит) и пузырчатая экзема. Контактная экзема возникает в результате воздействия на кожу химических раздражителей, вызывающих локальное раздражение кожи. Такими раздражителями могут быть определенные кремы, стиральные порошки, металлы, из которых делают украшения, и некоторые растения. Пузырчатая экзема обычно появляется на пальцах рук и ног в теплое время года. Оба вида экземы поражают и взрослых. Почти всегда поводом является наследственный фактор. Если в семье кто - либо: родители, сестры или братья - были подвержены такой же экземе, в 50% случаев у новорожденного может возникнуть атопическая экзема. Она связана с сенной лихорадкой, астмой, гнойным воспалением ушей, а также с мигренью. Факторы, вызывающие экзему: шерсть, стиральные порошки с биодобавками, моющие средства, пух и перхоть домашних животных и птиц, курение родителей, эмоциональные факторы, домашние пылевые клещи, пищевые продукты, пищевые добавки и красители.
ПРИЧИНЫ ДОЛГОВРЕМЕННЫХ СЫПЕЙ:
Экзема
- достаточно распространенное заболевание. По сути своей это воспаление кожи, сопровождаемое сильным зудом. Кожа при этом краснеет, становится сухой и шелушится. В местах, пораженных экземой, кожа утолщается, трескается, она хронически инфицирована. Расчесанные участки, как правило, кровоточат и мокнут. Экзема начинается с высыпания множества розовых волдырей непосредственно под верхним слоем кожи, которые вызывают сильный зуд . Существует несколько типов экземы, и каждый требует индивидуального лечения. Самые распространенные экземы у детей - это атопическая экзема (известная также как младенческая экзема) и себорейная экзема, лечение которых различно. Атопическая экзема, поражающая 12% детей, имеет одну отличительную особенность: многие дети «перерастают» ее к трем годам, а 90% избавляются от нее навсегда к восьми годам. Существует еще два вида довольно распространенных экзем - это контактная экзема (контактный дерматит) и пузырчатая экзема. Контактная экзема возникает в результате воздействия на кожу химических раздражителей, вызывающих локальное раздражение кожи. Такими раздражителями могут быть определенные кремы, стиральные порошки, металлы, из которых делают украшения, и некоторые растения. Пузырчатая экзема обычно появляется на пальцах рук и ног в теплое время года. Оба вида экземы поражают и взрослых. Почти всегда поводом является наследственный фактор. Если в семье кто - либо: родители, сестры или братья - были подвержены такой же экземе, в 50% случаев у новорожденного может возникнуть атопическая экзема. Она связана с сенной лихорадкой, астмой, гнойным воспалением ушей, а также с мигренью. Факторы, вызывающие экзему: шерсть, стиральные порошки с биодобавками, моющие средства, пух и перхоть домашних животных и птиц, курение родителей, эмоциональные факторы, домашние пылевые клещи, пищевые продукты, пищевые добавки и красители.
 Себорейная экзема
встречается как у подростков и взрослых, так и у младенцев. Она поражает участки кожи, где сосредоточены жировые железы, образуя толстую желтую корку на коже. Экзема головы у грудного ребенка является ярким примером этого заболевания. У большинства новорожденных в первые недели жизни на голове появляются струпья. Затем кожа естественным путем сама очищается от них. Такие корочки часто бывают на щеках, шее и вдоль волосяной границы на голове, особенно их много за ушами. Струпья могут появляться на веках и на внешней части наружного слухового канала. На лице себорейная экзема располагается в тех местах, где сосредоточены сальные железы, например, вокруг ноздрей. Высыпания происходят и в паху. Замечу, что себорейная экзема не вызывает зуда, как атопическая экзема, и легко поддается лечению.
Себорейная экзема
встречается как у подростков и взрослых, так и у младенцев. Она поражает участки кожи, где сосредоточены жировые железы, образуя толстую желтую корку на коже. Экзема головы у грудного ребенка является ярким примером этого заболевания. У большинства новорожденных в первые недели жизни на голове появляются струпья. Затем кожа естественным путем сама очищается от них. Такие корочки часто бывают на щеках, шее и вдоль волосяной границы на голове, особенно их много за ушами. Струпья могут появляться на веках и на внешней части наружного слухового канала. На лице себорейная экзема располагается в тех местах, где сосредоточены сальные железы, например, вокруг ноздрей. Высыпания происходят и в паху. Замечу, что себорейная экзема не вызывает зуда, как атопическая экзема, и легко поддается лечению.
 При псориазе
появляется сыпь, которую часто принимают за экзему. Но расположение сыпи при псориазе, ее причина и лечение совсем не такие, как при экземе. В отличие от экземы, псориаз редко бывает у детей до двух лет и чаще встречается в более старшем возрасте. Около 1% взрослого населения различного возраста страдают псориазом.
При псориазе
появляется сыпь, которую часто принимают за экзему. Но расположение сыпи при псориазе, ее причина и лечение совсем не такие, как при экземе. В отличие от экземы, псориаз редко бывает у детей до двух лет и чаще встречается в более старшем возрасте. Около 1% взрослого населения различного возраста страдают псориазом.
Как правило, это наследственное заболевание, спровоцировать его может любая обычная инфекция, можно, например, просто простудить горло. У детей болезнь начинается с обширной сыпи в виде мелких сухих бляшек на коже, круглых или овальных по форме, красно-розового цвета. Поверх красноты отчетливо определяется характерное серебристое шелушение, которое постоянно осыпается. Распределение сыпи на теле характерно только для псориаза - в основном на локтях, коленях и на голове. Но нередко высыпания бывают на ушах, груди и верхней части складки между ягодицами. У младенцев псориаз иногда становится причиной сплошной и обширной пеленочной сыпи (пеленочный псориаз). К счастью, сыпь при псориазе не так чешется, как при экземе. Видимая причина псориаза - ускоренный рост клеток кожи. Но почему это происходит, до сих пор неизвестно. Пятнистая форма псориаза, каплевидная, встречающаяся у младенцев, длится обычно три месяца, затем внезапно проходит. Однако она может возобновиться в последующие пять лет, а затем во взрослом возрасте.
Микозы кожи (грибковые поражения). Возникая поначалу как отдельное пятнышко, грибковая инфекция постепенно становится распространенной сыпью на влажных участках тела - в паху, между пальцами, под мышками и на лице. Нередко овальные пятна появляются на ногах. На голове пятна располагаются в местах облысения. Между пальцами ног инфекция образует мокрую белую отечность, известную как эпидермофития стоп. Грибковая инфекция может передаваться одним лишь соприкосновением. Ее можно получить в ванной, в душе, в любой постоянной влажной среде.
 Лишай отрубевидный
, синоним - лишай разноцветный, обывательское название - солнечный грибок. Причиной заболевания является грибок, относящийся к группе кератомикозов. На сегодняшний день при микроскопии выделяют три формы одного возбудителя: округлую, овальную, мицелиальную способные переходить друг в друга. Инкубационный период составляет от двух недель до месяцев. Длительное время грибок может обитать на кожных покровах не вызывая внешних проявлений болезни. Сопутствующими и предрасполагающими заболеванию факторами являются эндокринные патологии, потливость, ослабление иммунной системы, стрессовые для кожи ситуации (солярий, чрезмерный загар, частое использование антибактериальных мыл и гелей для душа и пр), нарушающие естественную защитную функцию кожи. нешние проявления заболевания становятся особенно заметны в летнее время, когда на фоне загоревшей кожи четко выделяются более светлые (гипопигментированные) пятна. Форма пятен округлая, с четкими границами. Диаметр 0,5-2.0 см. Очаги склонны к слиянию в большие участки. Типичная локализация - область спины, груди, плеч. Причина их появления следующая. Размножаясь в эпидермисе (верхнем слое кожи) грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком дикарбоксиловая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки. Подобная клиническая картина в связи с преимущественно выраженным внешним проявлением под действием лучей солнца послужила причиной еще одного бытового названия, которое можно встретить на курортах - «солнечный грибок». Встречается другое, противоположное внешне проявление отрубевидного лишая. Чаще в холодные времена года можно увидеть пятна с коричневатым или желтовато-розовым оттенком, округлой формы, с легким шелушением. Локализация очагов поражения аналогична вышеописанным. Разница в цвете пятен у разных людей, которая может встретиться у одного и того же человека, объясняет синоним названия отрубевидного лишая - лишай разноцветный. В отличие от большинства грибковых заболеваний риск передачи отрубевидного лишая от одного человека другому даже при тесном контакте относительно невелик. Однако течение его у пораженных людей достаточно упорное и может тянуться годами. Диагностику проводят с помощью следующих методов: Визуальный осмотр
с использованием специфических проб. В результате размножения грибка происходит разрыхление клеток эпидермиса. На основании данного явления при диагностике используется так называемая проба Бальцера. Пятна и близлежащий здоровый участок кожи смазывается раствором красителя (обычно применяют 3%-5% настойку йода). В результате рыхлый пораженный участок кожи в большей степени впитывает краситель. Его окраска становится темнее по отношению к не пораженному.
Лишай отрубевидный
, синоним - лишай разноцветный, обывательское название - солнечный грибок. Причиной заболевания является грибок, относящийся к группе кератомикозов. На сегодняшний день при микроскопии выделяют три формы одного возбудителя: округлую, овальную, мицелиальную способные переходить друг в друга. Инкубационный период составляет от двух недель до месяцев. Длительное время грибок может обитать на кожных покровах не вызывая внешних проявлений болезни. Сопутствующими и предрасполагающими заболеванию факторами являются эндокринные патологии, потливость, ослабление иммунной системы, стрессовые для кожи ситуации (солярий, чрезмерный загар, частое использование антибактериальных мыл и гелей для душа и пр), нарушающие естественную защитную функцию кожи. нешние проявления заболевания становятся особенно заметны в летнее время, когда на фоне загоревшей кожи четко выделяются более светлые (гипопигментированные) пятна. Форма пятен округлая, с четкими границами. Диаметр 0,5-2.0 см. Очаги склонны к слиянию в большие участки. Типичная локализация - область спины, груди, плеч. Причина их появления следующая. Размножаясь в эпидермисе (верхнем слое кожи) грибок вызывает нарушения в работе меланоцитов (клеток, отвечающих за выработку пигмента меланина). Именно благодаря меланину под действием солнечных лучей тело приобретает загар. Вырабатываемая грибком дикарбоксиловая кислота уменьшает способность меланоцитов синтезировать пигмент, в результате чего появляются гипопигментированные участки. Подобная клиническая картина в связи с преимущественно выраженным внешним проявлением под действием лучей солнца послужила причиной еще одного бытового названия, которое можно встретить на курортах - «солнечный грибок». Встречается другое, противоположное внешне проявление отрубевидного лишая. Чаще в холодные времена года можно увидеть пятна с коричневатым или желтовато-розовым оттенком, округлой формы, с легким шелушением. Локализация очагов поражения аналогична вышеописанным. Разница в цвете пятен у разных людей, которая может встретиться у одного и того же человека, объясняет синоним названия отрубевидного лишая - лишай разноцветный. В отличие от большинства грибковых заболеваний риск передачи отрубевидного лишая от одного человека другому даже при тесном контакте относительно невелик. Однако течение его у пораженных людей достаточно упорное и может тянуться годами. Диагностику проводят с помощью следующих методов: Визуальный осмотр
с использованием специфических проб. В результате размножения грибка происходит разрыхление клеток эпидермиса. На основании данного явления при диагностике используется так называемая проба Бальцера. Пятна и близлежащий здоровый участок кожи смазывается раствором красителя (обычно применяют 3%-5% настойку йода). В результате рыхлый пораженный участок кожи в большей степени впитывает краситель. Его окраска становится темнее по отношению к не пораженному.
Осмотр в лучах лампы Вуда
, при котором очаги дают характерное свечение.
Применяют микроскопию
соскоба кожи, в котором обнаруживают короткие нити грибка со спорами. Отрубевидный лишай хорошо поддается лечению. Несмотря на это часто встречается длительно текущий с периодическими обострениями процесс. Причиной рецидивов является несоблюдение терапевтических рекомендаций и профилактических мероприятий или использование малоэффективных средств. Дифференцировать заболевание следует с витилиго, розовым лишаем Жибера, сифилитической розеолой.
Диагностика
1. Физикальное исследование
Кроме обычных целей осмотра, должны быть определены четыре характеристики кожного поражения:
Вначале следует установить характер сыпи - воспалительный или невоспалительный, а при наличии явлений воспаления определить, имеют ли они острый, подострый или хронический характер.
Необходимо оценить количество сыпи (обильная, скудная, единичные высыпания, единственный очаг) и ее локализацию с указанием преимущественных участков поражения, менее пораженных участков и мест, свободных от сыпи
Симметричность или асимметричность очагов поражения.
Учет локализации кожных поражений может иметь важное диагностическое значение, поскольку многие кожные заболевания имеют излюбленную локализацию. С другой стороны, при распространенных и диссеминированных процессах следует отметить отсутствие или наличие островков клинически здоровой кожи, а также их локализацию, приуроченность элементов к сально-волосяным структурам и потовым железам (фолликулярные, перипоральные элементы и др.), к местам воздействия солнечной радиации (красная волчанка), механических воздействий (буллезный эпидермолиз, простой дерматит).
Следует учитывать первичные и вторичные морфологические элементы. Не каждый морфологический элемент, встречающийся у больного, может оказаться полезным для установления диагноза, и даже при распространенном кожном процессе можно встретить только несколько диагностически значимых первичных морфологических элементов. Следует учитывать размер, форму, очертания, границы, цвет, поверхность, консистенцию и другие признаки высыпаний. Различают также систематизированную сыпь - располагающуюся по ходу нервных стволов, кровеносных сосудов, соответственно распределению дерматометамер и т. п. Необходимо отметить наличие или отсутствие лихорадки.
Макулопапулезная сыпь , особенно у молодых женщин, использующих во время менструации тампоны, при наличии клиники септического шока требует исключения синдрома токсического шока; характерно, что при этом синдроме сыпь затрагивает ладони и подошвы ступней. Среди других причин возникновения макулопапулезной сыпи следует назвать корь и другие вирусные инфекции.
Нодулопапулезная сыпь при соответствующей клинической картине может быть признаком диссеминированного гранулематозного процесса, например милиарного туберкулеза (ТБ) или грибковой инфекции (например, кокцидиоидомикоз, криптококкоз, кандидамикоз). Для определения диагноза почти всегда показана биопсия с гистологическим и бактериологическим исследованием биоптата. В то же время следует избегать проведения биопсии у больного с нейтропенией.
Диагностика бактериального целлюлита (как правило, стрептококковой или стафилококковой этиологии, но иногда вызывается и грамотрицательными микроорганизмами) обычно несложна, за исключением случаев, когда клинические проявления напоминают узловатую эритему. При подозрении на узловатую эритему необходима биопсия пораженного участка.
Петехиальная и пурпурная сыпи обычно сопровождают наиболее тяжелые, угрожающие жизни больного заболевания, среди которых менингококкемия занимает первое место в «тревожном» списке. Ключом к диагнозу являются результаты бактериологического исследования крови. Решающую роль может сыграть немедленное назначение антибиотиков; состояние, при котором появляется подобная сыпь, следует расценивать как неотложное. Пятнистая лихорадка Скалистых гор (американский клещевой риккетсиоз) и лихорадка ден-ге могут приводить к появлению пурпурной сыпи. При наличии петехиальной сыпи следует исключить вероятность не связанной с инфекцией тромбоцитопении.
Везикулярные либо буллезные кожные высыпания обычно указывают на диссеминированный опоясывающий или простой герпес у больного с иммунодефицитом; в этом случае показано лечение ацикловиром. Для определения диагноза достаточно сделать бактериологическое исследование жидкости из пузырей. Кроме диссеминированного герпеса, единственным другим вызывающим опасение диагнозом является стафилококковый токсический эпидермальный некролиз (СТЭН) (синдром ошпаренной кожи). Непрочные буллы при СТЭН лопаются и обнажают кожу; их легко отличить от везикулярных высыпаний при вирусных инфекциях. Важнейшее значение при этом синдроме имеет поиск первичной стафилококковой инфекции и антибиотикотерапии. Причиной сыпи считается вырабатываемый стафилококком токсин. Буллезные образования могут встречаться при целлюлите на границе между здоровой и пораженной кожей при стафилококковом и стрептококковом импетиго.
Долговременные виды сыпи. Сыпь, сопровождающая детскую инфекцию и аллергию, обычно проходит через несколько дней. Однако часто встречаются такие виды сыпи, которые не проходят очень долго. Самые распространенные среди них - экзема, псориаз и грибковая инфекция.
2. Анамнез . Целью сбора анамнеза также является выяснение этиологических факторов, способствующих возникновению сыпи. Следует учитывать как экзогенные факторы (механические, физические. химические, инфекционные агенты и др.), так и эндогенные факторы (эндокринные нарушения, нарушения обмена веществ, гипо- и авитаминозы, интоксикации организма, обусловленные нарушением функции отдельных органов и систем, сосудистые нарушения, общие инфекционные заболевания, наследственные факторы), а также возможность комплексного влияния экзогенных и эндогенных факторов. Например, хронические дерматозы, сопровождающиеся гранулематозными морфологическими проявлениями (вульгарная волчанка, лепра и т. д.; развиваются и персистируют много лет. Кожные заболевания, вызванные экзогенными факторами: инфекционными (бактерии, вирусы), физико-химическими (солнечный, химический ожоги) или аллергическими реакциями (дерматит, токсидермия), обычно имеют острое течение.
Особое внимание следует обратить на следующие моменты.
1. Эволюция поражения.
2. Симптомы, связанные с сыпью (жжение, зуд и пр.).
3. Текущее или предшествующее лечение — рецепты и лекарства, продающиеся без рецепта.
4. Сопутствующие общие симптомы.
5. Текущие или перенесенные заболевания.
6. Аллергологический анамнез.
7. Фоточувствительность.
8. Состояние функциональных систем.
3. Дополнительное диагностическое обследование
Существует ряд специальных дерматологических методов обследования: метод послойного поскабливания (гратаж) используют при поражениях кожи, характеризующихся шелушением; с помощью гратажа при псориазе выявляют диагностическую псориатическую триаду: феномены стеаринового пятна, терминальной пленки и точечного кровотечения; при туберкулезе используют метод диаскопии - надавливания на элементы сыпи предметным стеклом для выявления диагностического феномена «яблочного желе»; метод просветления - использование протирания очага 5% уксусной кислотой, может быть полезен для выявления мелких генитальных бородавок и т. д. Для установления правильного диагноза кожного заболевания важное значение имеют данные общеклинического обследования больного (центральной и периферической нервной системы, внутренних органов и других систем), а также осмотра здоровой кожи и видимых слизистых оболочек. При этом следует обратить внимание на их окраску, тургор, эластичность, состояние пото- и салоотделения, подкожной жировой клетчатки, дермографизм. Необходимо знать, что здоровая кожа имеет матовый блеск и не лоснится. Изменения же окраски кожи и слизистых оболочек могут быть связаны с различными нарушениями внутренних органов и систем организма. Например, гиперемия кожи с некоторым синюшным оттенком может возникать при болезнях легких и сердца. При аддисоновой болезни окраска кожи темная, при болезни Боткина - желтая. Бледность кожи и слизистых оболочек свидетельствует об анемии, наличие наряду с этим пастозности или отечности вызывает подозрение на возможность болезни сердца или почек. Для определения растяжимости и эластичности кожи ее собирают в складку; наличие или отсутствие спаянности с подлежащими тканями определяют, сдвигая кожу относительно подлежащих тканей. Оценивают состояние сальных и потовых желез, ногтей и волос, дермографизм.
При диагностике сыпи могут быть выполнены следующие исследования (Для установления дерматологического диагноза часто требуются дополнительные исследования, включающие):
1. Биопсия кожи.
2. Микроскопия волос, чешуек ногтя после предварительного растворения их рогового вещества в 30% растворе КОН для обнаружения грибковой инфекции.
3. Окрашивание соскоба кожи, взятого из основания пузырька, по методу Цан-ка для доказательства герпетической инфекции.
3. Диаскопия для оценки угасания сосудистых поражений.
4. Исследование в ультрафиолетовых лучах.
5. Кожные скарификационные пробы для оценки кожной чувствительности к специфическим антигенам (эпикутанные и интракутанные кожные тесты при аллергических состояниях);
6. Микологические, бактериологические, вирусологические, серологические тесты при дерматозах, вызванных микроорганизмами;
7. Иммунофлюоресцентные тесты при аутоиммунных заболеваниях
8. Ангиографические исследования при сосудистых нарушениях;
9. проктологическое исследование при анальных симптомах;
10. Биохимические анализы;
11. Рентгенологическое исследование,
12. Анализы крови и мочи;
13. Гистологическое исследование.
Лечение
Неотложная помощь
В ряде случаев сыпь пройдет сама - вирусные инфекционные заболевания, типа кори, краснухи, ветрянки. В случае скарлатины необходимо назначения антибактериальных препаратов. В случае обнаружения чесоточного клеща необходимо провести несложное лечение. Если сыпь аллергической природы, то следует определить аллерген при помощи кожных проб и исключить его воздействие на организм. В случае кожных заболеваний лечиться нужно, сами они не пройдут, но лечение может назначать только доктор, учитывая общее состояние организма. Если кожная сыпь сухая или зудящая, уменьшить симптомы можно с помощью мазей, содержащих кортикостероиды. В очень тяжелых случаях кортикостероиды вводят в виде инъекций.
В любом случае до обращения к врачу самостоятельное лечение направлено на облегчение симптомов - при повышении температуры принять жаропонижающие препараты, при сильном зуде - антигистаминные, пациенты склонные к крапивнице, отеку Квинке и знающие о методах купирования этих состояний иногда самостоятельно принимают таблетку глюкокортикостероида на фоне приема антигистаминного препарата.
Консервативное лечение
Лечение кожной сыпи по сути это лечение заболевания которое ее вызвало
1. Лечение вирусных «детских инфекций» симптоматическое и включает контроль температуры (жаропонижающие средства), постельный режим. Очень важно принять меры для облегчения зуда и предотвращения расчесов, которые предрасполагают к вторичной бактериальной инфекции. При сильном зуде рекомендуются назначение антигистаминных препаратов (супрастин, лоратидин, зертек). В тяжелых случаях назначают противовирусные препараты. При появлении осложнений (пневмония, нефриты и т.д) взрослого пациента необходимо госпитализировать в стационар, где назначают противовирусные препараты, антибиотики, большие дозы глюкокортикостероидов. В лечении инфекций, вызванных стрептококками группы А (в том числе и скарлатины), эффективны многие антибиотики, но препаратом выбора остаются пенициллины. Главной целью в лечении скарлатины является поддержание соответственной концентрации пенициллина в крови на протяжении как минимум 10 дней. В случае аллергии на пенициллин, лечение проводиться антибиотиками других групп - например, эритромицином из группы макролидов.
2. Эффективное лечение кожных болезней , несомненно, является вершиной профессионального мастерства врача-дерматолога. Из-за многочисленности и многообразия дерматозов, зачастую неясности их этиологии и патогенеза, склонности к затяжному течению эта задача нередко является трудновыполнимой и требует от специалиста не только широкого общего медицинского кругозора, но и большого личного опыта и высокого уровня клинического мышления. Этиологическое лечение, к сожалению, возможно лишь при ограниченном круге дерматозов, имеющих четко установленную этиологию, в то время как при многих заболеваниях кожи истинная причина заболевания болезни пока еще является неясной. Однако при большинстве дерматозов накоплено достаточно сведений о механизмах их развития, что делает обоснованным проведение патогенетического лечения, направленного на коррекцию отдельных сторон патологического процесса (например, применение антигистаминных препаратов при крапивнице, обусловленной избытком гистамина в коже). И, наконец, нередко приходится прибегать к симптоматической терапии, направленной на подавление отдельных симптомов болезни при неясности ее этиологии и патогенеза (например, использование охлаждающих примочек при наличии отека и мокнутия в очагах). В комплексной терапии нередко сочетаются этиологические, патогенетические и симптоматические методы лечения. В лечении кожных болезней применяются практически все современные методы терапевтического воздействия, которые можно классифицировать следующим образом: Режим. Диета. Медикаментозная терапия (общая и местная). Физиотерапия. Психотерапия. Хирургическое лечение. Курортотерапия. Лечение должен назначать только лечащий врач.
3. Лечение аллергических кожных реакций. При лечении неосложненных аллергических кожных реакций необходимо выяснить причины их возникновения, после устранения которых, сыпь, чаще всего исчезает самопроизвольно. Местное лечение заключается в использовании мазей с антигистаминными препаратами, глюкокортикостероидами. Внутрь или инъекционно также назначают антигистаминные препараты (супрастин, тавегил, диазолин, лоратадин и др.), в тяжелых случаях назначают глюкокортикостероиды (например преднизолон
К каким докторам обращаться при возникновении симптомов
Использованная литература
1. Справочник Харрисона по внутренним болезням под ред. К. Иссельбахера, Е. Браунвальда, Дж. Вилсон и др. - изд Питер, 1999
2. http://www.dermatovenerology.net
3. http://www.bhealth.ru
4. http://www.dermatovenerology.net
5. http://www.med2000.ru
6. http://www.dermatolog4you.ru
7. http://www.medlux.com.ua
8. http://meduniver.com
9. http://www.kid.ru
10. http://medicall.ru
11. http://www.pathogenesis.ru
12. www.medpanorama.ru
Существует несколько наиболее распространенных патологий, сопровождающихся появлением на коже высыпаний в виде красных пятен.
1. Псориаз – хроническое аутоиммунное заболевание, поражающее кожные покровы человека. Характерный симптом псориаза – красные шелушащиеся высыпания в виде бляшек, возникающие на различных участках тела и нередко сопровождающиеся зудом. Заболевание также может поражать волосистую часть головы и ногти.
2. Экзема – воспалительное заболевание кожи, в основе развития которого лежат протекающие в организме аутоиммунные процессы, аллергия. Причиной его развития может быть и наследственность. Экзема сопровождается появлением мелких красных пятен на коже, ее зудом, шелушением. Заболевание носит хронический характер.
3. Красное четко очерченное пятно на теле может быть признаком быстро передающейся грибковой инфекции – трихофитии. Наиболее известное название заболевания – стригущий лишай. Характерные высыпания возникают в месте внедрения грибка в кожу, обычно это одно или сразу несколько пятен правильной формы, имеющих неравномерную окраску.
4. Помимо трихофитии, существуют следующие виды лишаев: розовый, разноцветный, опоясывающий, красный плоский. Для всех этих заболеваний характерно появление красных высыпаний на коже.
5. Чесотка – быстро передающееся инфекционное заболевание, возбудителем которого является чесоточный клещ (зудень). Основные симптомы чесотки – красные, вызывающие сильнейший зуд пятна, появляющиеся в области пупка, между пальцами рук, на локтях. Кожный зуд имеет свойство усиливаться ближе к ночи.
6. Атопический дерматит – воспалительное неинфекционное заболевание, сопровождающееся появлением на теле бляшек, заполненных жидкостью папул, сильным зудом, покраснением и шелушением кожи. Развитию патологии в большей степени подвержены дети.
7. Среди причин появления красных пятен на коже отдельно выделяют инфекционные заболевания организма – ветряную оспу, корь и скарлатину. В отличие от кожных инфекций, эти патологии сопровождаются ярко выраженными симптомами, в частности повышением температуры тела, слабостью, головной болью.
При ветряной оспе или ветрянке на различных участках тела формируются заполненные мутной жидкостью образования – папулы. Изначально эти образования имеют форму небольших красных пятен, локализующихся в основном в области живота. Сыпь при ветрянке распространяется на волосистую часть головы, иногда поражает слизистую оболочку ротовой полости.
Возникновению кори в большей степени подвержены дети. Заболевание начинается с появления симптомов интоксикации организма, на 4-5 день его развития на теле возникают ярко-красные, сливающиеся между собой пятна.
Для скарлатины также характерны симптомы общей интоксикации, мелкая кожная сыпь в виде небольших точек розового или красного цвета. Сыпь локализуется в местах кожных складок, на лице.
Остальные причины появления красных пятен на коже
Кожные высыпания в ряде случаев являются ответной реакцией организма на какой-либо раздражитель: пищу, косметические средства, бытовую химию, парфюмерию, лекарственные препараты и т.д.Данный симптом не всегда указывает на наличие какого-либо заболевания. Он может быть спровоцирован длительным эмоциональным напряжением, стрессом, а также укусами разных насекомых, что особенно актуально для теплого времени года.
Похожие статьи
-
Английский - часы, время
Всем кто интересуется изучением английского языка, приходилось сталкиваться со странными обозначениями p. m. и a. m , и вообще, везде, где упоминается о времени, почему-то используется всего 12 часовой формат . Наверное, для нас живущих...
-
"Алхимия на бумаге": рецепты
Doodle Alchemy или Алхимия на бумаге на Андроид — интересная головоломка с красивой графикой и эффектами. Узнайте как играть в эту удивительную игру, а также найдите комбинации элементов для прохождения игры Алхимия на бумаге. Игра...
-
Не запускается Batman: Arkham City (Batman: Аркхем Сити)?
Если вы столкнулись с тем, что Batman: Arkham City тормозит, вылетает, Batman: Arkham City не запускается, Batman: Arkham City не устанавливается, в Batman: Arkham City не работает управление, нет звука, выскакивают ошибки, в Batman:...
-
Как отучить от игровых автоматов человека Как отучить играть в азартные игры
Вместе с психотерапевтом московской клиники Rehab Family и специалистом в терапии игромании Романом Герасимовым «Рейтинг Букмекеров» проследил путь игромана в ставках на спорт – от формирования зависимости до обращения к врачу,...
-
Ребусы Занимательные ребусы головоломки загадки
Игра "Загадки Ребусы Шарады": ответ к разделу "ЗАГАДКИ" Уровень 1 и 2 ● Не мышь, не птица - в лесу резвится, на деревьях живёт и орешки грызёт. ● Три глаза - три приказа, красный - самый опасный. Уровень 3 и 4 ● Две антенны на...
-
Сроки поступления средств на ЯД
СКОЛЬКО ИДУТ ДЕНЬГИ НА СЧЕТ КАРТЫ СБЕРБАНКА Важные параметры платежных операций – сроки и тарифы зачисления денежных средств. Эти критерии прежде всего зависят от выбранного способа перевода. Какие условия перечисления денег между счетам
