Color cianótico. Causas de la cianosis y la enfermedad que indica.
La cianosis es un color de piel con un tinte azulado característico. Se propaga a las mucosas, la piel de los labios, las manos y la nariz. Y hoy hablaremos de por qué se produce la cianosis en un recién nacido y en un adulto, sobre su tratamiento y síntomas.
¿Qué es la cianosis?
Con la cianosis, la sangre se vuelve roja como resultado de su saturación con oxígeno, pero si contiene más hemoglobina patológica y dióxido de carbono, entonces su tono es cercano al azul. Como resultado del hecho de que la sangre está poco enriquecida con oxígeno, no suministra el volumen requerido a todas las partes del cuerpo, lo que resulta en la cianosis que se desarrolla como resultado de la hipoxia.
Una etapa grave de deficiencia de oxígeno se acompaña de asfixia y, si la ayuda no llega a tiempo, conduce a consecuencias peligrosas para la salud y la vida. A continuación, cabe hablar de cianosis difusa, cianosis central y periférica, frío y calor, y otros tipos de síntomas similares.
Cianosis (foto)
Sus variedades
La cianosis se divide según la forma de aparición:
- Central. La sangre arterial no recibe suficiente oxígeno. Esta forma a menudo se diagnostica con eritrocitosis o patologías respiratorias.
- Local. Se altera la circulación sanguínea en una parte del cuerpo. Forma local de cianosis en la microcirculación, pero a veces también en el tipo ventricular derecho.
Los síntomas también se dividen por ubicación:
- periorbitario (afecta el área de los ojos);
- cianosis de las extremidades;
- perioral (localizado en el área de la boca);
- acrocianosis (dedos de los pies);
- general;
- generalizado.
Te contamos más a fondo cómo reconocer la cianosis del triángulo nasolabial, labios, piel, cara, piernas y brazos.
Cómo identificarse
Las áreas donde la cianosis está muy extendida se vuelven azules o incluso violetas. Otros síntomas no están asociados específicamente con la aparición de cianosis, pero pueden combinarse con signos de falta de oxígeno. Con la cianosis central, a veces también aparece el síndrome del dedo timpánico.
Una de las condiciones peligrosas es la insuficiencia ventricular izquierda. Con esta patología cardíaca, la cianosis irá acompañada de:
- corazón agrandado
- escuchando 2 tonos encendidos arteria pulmonar,
Como ya se mencionó, la cianosis ocurre en la insuficiencia cardíaca, a menudo acompañada de dificultad para respirar, taquicardia y otros signos. Discutiremos más a fondo qué otras enfermedades puede indicar la cianosis.
Enfermedades y trastornos
 La cianosis nunca ocurre como un síntoma independiente; siempre es causada por alguna enfermedad. Por tanto, la cianosis local se asocia con tromboflebitis de las extremidades y obstrucción vascular en partes del cuerpo. La violación central ocurre con mucha más frecuencia, pero las razones en este caso no son menos graves:
La cianosis nunca ocurre como un síntoma independiente; siempre es causada por alguna enfermedad. Por tanto, la cianosis local se asocia con tromboflebitis de las extremidades y obstrucción vascular en partes del cuerpo. La violación central ocurre con mucha más frecuencia, pero las razones en este caso no son menos graves:
- asma;
- patologías de la circulación sanguínea y órganos respiratorios;
- flujo sanguíneo lento en los capilares;
- intoxicación con sustancias que pueden provocar la formación de productos de hemoglobina;
- enfisema;
- neumonía.
A veces aparece cianosis como resultado. razones externas, por ejemplo, hipotermia prolongada. Pero la mayoría de las veces es enfermedades graves causar este síntoma. De particular importancia son las patologías cardiológicas, ya que la cianosis en este caso aparece en cualquier parte del cuerpo. El síntoma también puede acompañar a condiciones peligrosas (,
A continuación te contamos cómo deshacerte de la cianosis de las mucosas, extremidades y piel.
Cómo lidiar con este síntoma
No es necesario deshacerse de la cianosis, ya que esto no producirá el efecto deseado. Es sólo una consecuencia de una enfermedad que es importante diagnosticar y tratar con precisión según las indicaciones del médico. Si la causa de la cianosis son problemas respiratorios o cardíacos, la automedicación empeorará incluso la afección. Debido a esto, es posible que se requiera hospitalización de emergencia en el futuro.
Después de prescribir el tratamiento, puede utilizar métodos tradicionales. Todas las recetas se seleccionan teniendo en cuenta el problema que provocó la cianosis:
- Tromboflebitis. En este caso, marque castaño de indias y quitarle la cáscara. Los frutos secos se infunden durante 12 horas. agua fría, después de esto se debe hervir la infusión. La solución se bebe antes de las comidas, una cucharada a la vez. El curso completo es de 12 días.
- Con circulación sanguínea lenta. Se puede aplicar una mascarilla en el área de cianosis. Para ello, se toma aloe y miel, y después de mezclar se deja en el cuerpo hasta por 15 minutos.
- En caso de envenenamiento Es mejor beber una decocción de viburnum para una mejor eliminación de toxinas. Tanto las hojas como los frutos funcionan igual de bien para esta receta.
Para una mayor prevención, será necesario hacer ejercicio con más frecuencia y prevenir la hipotermia.
Muchas personas se han encontrado más de una vez con una dolencia como la cianosis. ¿Qué es, cuál es la etiología de la enfermedad, su síntomas característicos Y formas efectivas¿tratamiento? La cianosis es una enfermedad en la que las membranas mucosas y la piel adquieren un tinte azulado. La cianosis de la piel se produce como resultado de un aumento en la concentración de hemoglobina patológica en la sangre (a un nivel normal de hasta 30 g/l, se diagnostica más de 50 g/l).
Causas de la cianosis central.
La causa de la cianosis central es la entrada de una pequeña cantidad de oxígeno a la sangre. Si el corazón funciona correctamente, bombea sangre a los pulmones, que adquieren un color rojo intenso y se enriquecen con oxígeno. En caso de mal funcionamiento sistema cardiovascular la sangre, al no haber recibido la cantidad necesaria de oxígeno, no puede entregarlo en un volumen suficiente a las células de todo el cuerpo. Como resultado, se desarrolla hipoxia o, en otras palabras, falta de oxígeno, una de cuyas principales manifestaciones es la cianosis de la piel. La aparición de cianosis central puede estar asociada con enfermedades cardíacas, enfermedades respiratorias e intoxicaciones, como resultado de lo cual se forma metahemoglobina.
Causas de la cianosis periférica.
La cianosis periférica, que es una decoloración azul de las extremidades o la piel del rostro, se desarrolla como resultado de problemas circulatorios. El flujo sanguíneo en los capilares se ralentiza significativamente, como resultado de lo cual los tejidos reciben más oxígeno del que necesitan y la sangre está saturada de dióxido de carbono. 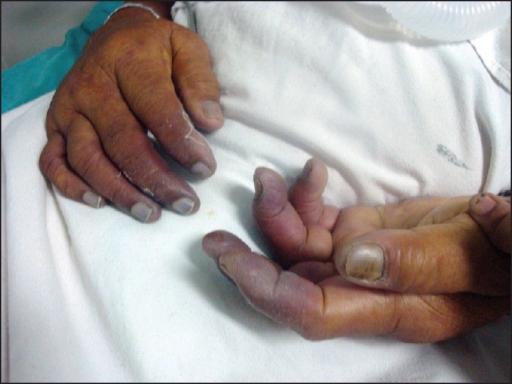 A menudo, esta enfermedad ocurre debido a tromboflebitis de las extremidades, con menos frecuencia debido a hipotermia. Las enfermedades del sistema respiratorio también pueden causar la enfermedad. Por lo tanto, la cianosis se diagnostica en caso de un intercambio gaseoso deficiente, así como en pacientes que padecen bronquiolitis aguda y asma bronquial, lo que conduce a una obstrucción bronquial alterada. Bajo la influencia de todas estas dolencias, se produce una trombosis en el sistema de la arteria pulmonar, lo que provoca trastornos circulatorios.
A menudo, esta enfermedad ocurre debido a tromboflebitis de las extremidades, con menos frecuencia debido a hipotermia. Las enfermedades del sistema respiratorio también pueden causar la enfermedad. Por lo tanto, la cianosis se diagnostica en caso de un intercambio gaseoso deficiente, así como en pacientes que padecen bronquiolitis aguda y asma bronquial, lo que conduce a una obstrucción bronquial alterada. Bajo la influencia de todas estas dolencias, se produce una trombosis en el sistema de la arteria pulmonar, lo que provoca trastornos circulatorios.
Causas de la cianosis en niños.
- La cianosis central en los niños, que ocurre poco después del nacimiento, generalmente se asocia con defectos de nacimiento copas.
- La cianosis central respiratoria se observa en crup estenótico, asfixia por aspiración, enfermedad de la membrana hialina, neumonía, atelectasia pulmonar y otras enfermedades broncopulmonares.
- La cianosis observada en niños con hemorragias intracraneales y edema cerebral se llama cerebral.
- La aparición de cianosis metabólica se asocia con metahemoglobinemia y se diagnostica con tetania neonatal (contenido de calcio sérico inferior a 2 mmol/l) e hiperfosfatemia.
Síntomas
La gravedad de la cianosis central puede variar. La enfermedad puede manifestarse desde un tinte ligeramente cianótico de la lengua y los labios con un tinte gris ceniza de la piel hasta un color azul violeta, azul rojo o azul negro de la piel de todo el cuerpo. La cianosis central es más claramente visible en áreas del cuerpo con piel fina (labios, cara, lengua), así como en las membranas mucosas. Los primeros signos de cianosis central son cianosis periorbitaria y cianosis del triángulo nasolabial. 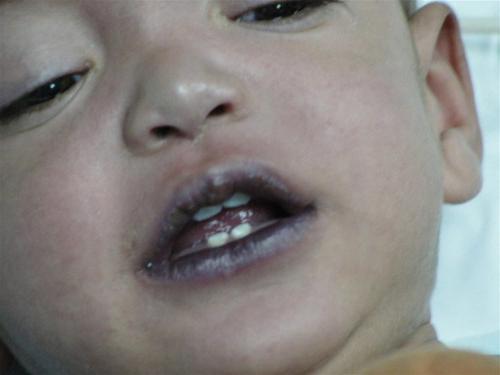 La cianosis periférica se manifiesta por un tinte azulado en áreas del cuerpo, generalmente aquellas más alejadas del corazón. La enfermedad se expresa bien en las manos, pies, orejas, punta de la nariz y labios.
La cianosis periférica se manifiesta por un tinte azulado en áreas del cuerpo, generalmente aquellas más alejadas del corazón. La enfermedad se expresa bien en las manos, pies, orejas, punta de la nariz y labios.
Dependiendo de la causa de la enfermedad subyacente, la cianosis puede ir acompañada de varios síntomas: tos severa, retención de la respiración y palpitaciones, debilidad, aumento de la temperatura corporal, uñas azules.
Diagnóstico
Descubrimos qué tipo de enfermedad es y cómo se manifiesta. Sin embargo, es necesario juzgar la presencia de la enfermedad sólo después de que el paciente potencial haya completado un examen completo.
Al diagnosticar cianosis, se debe prestar atención a:
El análisis de gases se utiliza para determinar la concentración de oxígeno en la sangre. Los estudios del flujo sanguíneo, las funciones cardíacas y pulmonares, así como el examen de rayos X ayudarán a determinar la causa del contenido reducido de oxígeno en la sangre y la cianosis resultante.
Características del tratamiento
Cuando se les diagnostica cianosis, los pacientes no tienen dudas de que esta enfermedad requiere tratamiento. El tratamiento debe basarse en el tratamiento de la enfermedad subyacente. Por lo tanto, la gravedad del tinte azulado de la piel disminuirá a medida que las medidas prescritas sean efectivas.
La cianosis en sí se trata con la ayuda de una máscara de oxígeno o una tienda de campaña, que ayuda a saturar la sangre con oxígeno. Cuanto más eficaz resulte este método, más rápido disminuirá el tono azul de la piel. El médico tratante prescribirá medicamentos cuya acción esté dirigida a aliviar la causa de la cianosis y eliminar la enfermedad. 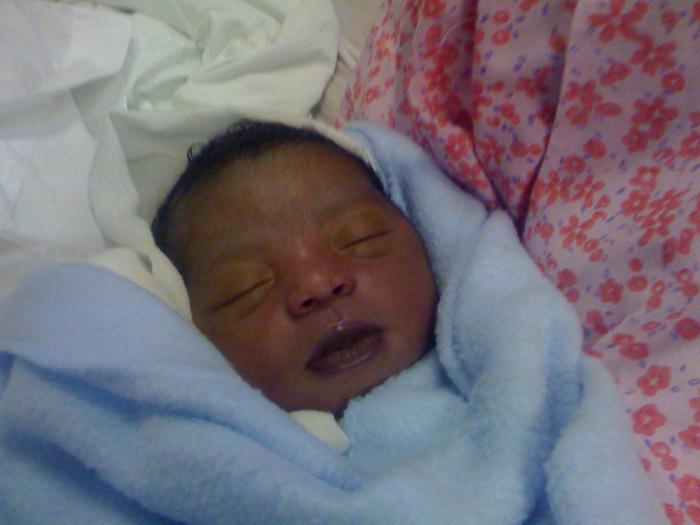 Cianosis: qué tipo de afección de la piel es y qué puede indicar, todo el mundo debería saberlo. Teniendo en cuenta la gravedad de los motivos que dieron origen a la afección cutánea en cuestión, es mejor no demorarse en contactar con un especialista para que le prescriba un tratamiento.
Cianosis: qué tipo de afección de la piel es y qué puede indicar, todo el mundo debería saberlo. Teniendo en cuenta la gravedad de los motivos que dieron origen a la afección cutánea en cuestión, es mejor no demorarse en contactar con un especialista para que le prescriba un tratamiento.
Este es el nombre de la coloración azulada de la piel y las membranas mucosas, especialmente los labios. La cianosis provoca un aumento significativo del contenido de hemoglobina reducida en la sangre, es decir, hemoglobina no combinada con oxígeno.
Síntomas del desarrollo de cianosis.
La clasificación de la enfermedad se puede presentar de la siguiente manera:
Cianosis central por saturación incompleta. sangre arterial oxígeno o la aparición de derivados de la hemoglobina en la sangre. Se manifiesta por un cambio en el color de la piel y las membranas mucosas.
Cianosis periférica causada por trastornos circulatorios locales.
Muy a menudo, los signos de la enfermedad se notan en las partes que sobresalen del cuerpo: la punta de la nariz, los labios, las mejillas, las orejas y las falanges terminales de los dedos. En tales casos se habla de acrocianosis. La cianosis en sí no causa sensaciones dolorosas y, por lo general, no es motivo para buscar tratamiento. atención médica. Sin embargo, suele aparecer en este tipo de enfermedades o en una fase de exacerbación de la enfermedad cuando, en combinación con otros síntomas, puede ser un signo. emergencia. De aparición repentina, aumento rápido, gravedad y persistencia significativas, la cianosis es un síntoma de una enfermedad grave que requiere atención de emergencia.
Signos de cianosis en enfermedades respiratorias.
En enfermedades del sistema respiratorio, la cianosis se desarrolla debido a trastorno agudo o un fuerte deterioro del intercambio de gases en los pulmones. La piel y las membranas mucosas tienen un tinte violeta. La cianosis aparece o aumenta significativamente en pacientes con un ataque prolongado de asma bronquial. En este caso, son importantes tanto la violación del intercambio de gases en los pulmones como la desaceleración del flujo sanguíneo en la periferia debido a la insuficiencia del ventrículo derecho del corazón que se desarrolla en los pacientes.
Se observa cianosis severa con bronquiolitis aguda– Inflamación aguda de los bronquios pequeños y diminutos, que provoca una alteración brusca de la obstrucción bronquial y un deterioro del intercambio gaseoso. En estos casos, la cianosis se combina con dificultad para respirar severa, tos con esputo, fiebre, sudor y abundancia de estertores húmedos en los pulmones. Los pacientes con bronquiolitis suelen dar una impresión muy difícil. Cabe destacar que, a pesar de la dificultad respiratoria grave y la cianosis, los pacientes pueden acostarse sobre una almohada baja.
Se acompaña de una cianosis intensa de apariencia aguda. trombosis y embolia en el sistema de la arteria pulmonar, lo que provoca una alteración brusca de la circulación sanguínea y el intercambio de gases en los pulmones. Desarrollando al mismo tiempo fracaso agudo del ventrículo derecho del corazón aumenta significativamente la cianosis, que en estos pacientes se combina con dificultad para respirar, dolor torácico y, cuando se produce un infarto pulmonar, con hemoptisis y los correspondientes datos de percusión y auscultación.
La cianosis intensa, combinada con dificultad para respirar intensa, es característica de tuberculosis miliar y carcinomatosis pulmonar.
Aumento significativo de los síntomas de cianosis en pacientes. enfermedades pulmonares cronicas(neumoesclerosis, enfisema, bronquiectasias) sirve como indicador de un aumento en el grado de insuficiencia respiratoria, que generalmente se asocia con una exacerbación de un proceso supurativo crónico en los pulmones o la adición de neumonía. El aumento de la cianosis en estos casos suele combinarse con aumento de la dificultad para respirar, tos e insuficiencia del ventrículo derecho del corazón. Estos pacientes requieren hospitalización urgente y, a menudo, requieren medidas incluidas en el complejo de reanimación respiratoria, ya que puede desarrollarse un coma hipóxico tras un aumento de los síntomas de insuficiencia respiratoria, cianosis y dificultad para respirar.
Manifestaciones de cianosis en enfermedades cardíacas.
Defectos cardíacos La causa más común de cianosis es la estenosis del orificio venoso izquierdo. La típica coloración carmesí de las mejillas confiere a estos pacientes aspecto característico- el llamado habitus mitrale. Por la gravedad de la cianosis, hasta cierto punto se puede juzgar la magnitud del estrechamiento del orificio mitral y el grado de hipertensión pulmonar secundaria. La cianosis en pacientes con estenosis mitral se combina con dificultad para respirar, datos característicos de la auscultación del corazón, a menudo la presencia de estertores húmedos en las partes inferiores de los pulmones y, a veces, hemoptisis. Un aumento de la cianosis y la dificultad para respirar pueden preceder a un ataque de asma cardíaca.
En insuficiencia ventricular izquierda con una desaceleración del flujo sanguíneo a través de los capilares y estancamiento de la sangre en los vasos pulmonares terapia efectiva Los glucósidos cardíacos y los diuréticos suelen provocar una reducción de la cianosis y otras manifestaciones de insuficiencia circulatoria.
La cianosis, causada por un flujo sanguíneo deficiente al lado derecho del corazón, se observa con pericarditis y tumores mediastínicos. Además, si hay compresión de la vena cava superior, los síntomas de la cianosis se expresan principalmente en la mitad superior del cuerpo y se combinan con hinchazón de las venas del cuello, aparición de una red intrincada de colaterales venosas subcutáneas entre el sistema de la vena cava superior e inferior.
Razones para el desarrollo de cianosis.
Mayoría razones comunes fenómenos:
violación de la saturación de oxígeno en sangre en los pulmones en enfermedades del sistema respiratorio y circulatorio;
ralentización del flujo sanguíneo en los capilares, lo que provoca una pérdida significativa de oxígeno en la sangre y, en consecuencia, un aumento del contenido de hemoglobina reducida (normalmente ambos mecanismos de cianosis actúan juntos);
descarga patológica de sangre venosa al lecho arterial en pacientes con ciertos defectos cardíacos congénitos;
envenenamiento e intoxicación, acompañados de la formación de metahemoglobina, sulfhemoglobina, cianhemoglobina.
tromboflebitis de las extremidades;
Obstrucción de troncos arteriales.
Venenos o medicamentos como causa de cianosis.
La cianosis causada por la formación de metahemoglobina y sulfhemoglobina se observa cuando se exponen a venenos industriales, derivados de anilina, como resultado de tomar ciertos medicamentos, en particular fenacetina, sulfonamidas. Cuando aparece metahemoglobina en la sangre, la piel y las membranas mucosas adquieren un tinte marrón grisáceo; con sulfhemoglobinemia, los labios, las orejas y el lecho ungueal se vuelven violetas, lo que contrasta con la palidez de la piel.
Para reconocer una intoxicación que requiere atención de emergencia,
- historial médico que indique contacto con venenos o toma de medicamentos,
- y ausencia de patología órganos internos, lo que podría explicar las causas de la cianosis,
- y cambios asociados en el color de la piel y las membranas mucosas.
La cianosis es una coloración azulada de la piel y las membranas mucosas. La cianosis ocurre cuando el contenido de oxígeno en la sangre es bajo, ya que la hemoglobina que no está combinada con oxígeno (hemoglobina reducida) tiene color oscuro. Translúcido a través de la piel, sangre oscura les da un tinte azulado, especialmente en las zonas donde la piel es más fina (labios, mejillas, orejas etc.). El grado de cianosis puede variar: desde un tono de piel azul grisáceo hasta un tono de piel negro azulado.
Muy a menudo, la cianosis se asocia con trastornos circulatorios, cuando la desaceleración del flujo sanguíneo y el estancamiento venoso contribuyen a una mayor absorción de oxígeno por los tejidos y a la acumulación de hemoglobina reducida en la sangre. En estos casos, la cianosis es más pronunciada en partes del cuerpo alejadas del corazón (ver Acrocianosis).
Además, la cianosis aparece en algunas enfermedades pulmonares (,) y en casos de mala circulación en la circulación pulmonar (estrechamiento de las arterias pulmonares, edema pulmonar). En tales casos, el color de toda la piel y las mucosas cambia de manera uniforme (cianosis difusa).
La cianosis grave se observa en varios casos, cuando parte de la sangre venosa, sin pasar por los pulmones, ingresa al sistema arterial.
Aparece una coloración azulada de la piel cuando se envenena con anilina, nitrobenceno o sal de Bertholet, ya que bajo la influencia de estos venenos la hemoglobina sanguínea se convierte en metahemoglobina, que también tiene un color oscuro. La cianosis repentina puede ser un signo de un trastorno circulatorio agudo que requiere tratamiento de emergencia (ver Circulación, insuficiencia).
La cianosis (del griego kyaneos - azul oscuro) es una coloración azulada de la piel y las membranas mucosas. Síntoma patológico observado con varias enfermedades acompañado de trastornos circulatorios y respiratorios. Un color de piel muy similar a la cianosis también ocurre con la metahemoglobinemia y la sulfhemoglobinemia.
El grado de cianosis varía: desde un tono grisáceo o ligeramente azulado hasta un tono azulado temporal de los labios y las extremidades durante actividad fisica o en el frío. En algunos casos, la cianosis se vuelve persistente; el tegumento de casi todo el cuerpo tiene un color oscuro pronunciado e incluso negro azulado. La principal causa de cianosis en los trastornos circulatorios es la acumulación en sangre periférica(capilares) de Hb reducida por encima de 5 g%, que se observa con mayor frecuencia cuando los pacientes tienen Hb alta y gran cantidad glóbulos rojos Por ejemplo, con 8 g% de Hb total y una saturación de oxígeno en sangre de hasta el 50%, no se produce cianosis, ya que la cantidad de Hb reducida en la sangre será inferior al 5 g%. La cianosis es posible debido al aumento del uso tisular de oxígeno del flujo sanguíneo capilar. Esto se ve facilitado por la expansión de los capilares en combinación con un flujo sanguíneo lento con un gradiente suficiente de tensión de oxígeno en la sangre. Finalmente, el grado de absorción de oxígeno por la sangre en los pulmones es de gran importancia para la aparición de cianosis. Este último depende de alteraciones en la ventilación y difusión pulmonar.
Todos estos factores contribuyen a la acumulación de Hb reducida en práctica clínica entrelazados entre sí y dan distintos grados de cianosis. Como regla general, una saturación insuficiente de oxígeno en sangre a largo plazo implica un aumento en el número de glóbulos rojos y Hb (policitemia secundaria), lo que a su vez aumenta la cianosis. Bajo la influencia de estos factores se produce la llamada cianosis central. La cianosis periférica es causada por una mayor absorción de oxígeno por parte de los tejidos del líquido que fluye hacia ellos. sangre capilar. Esto se combina con una desaceleración del flujo sanguíneo en los capilares debido al aumento de la presión venosa.
La cianosis es más visible donde la piel es más fina. Un examen oftalmoscópico revela cianosis en el fondo de ojo; Los vasos llenos de sangre se vuelven de color púrpura oscuro (cianosis retinae).
Un tinte cianótico en las mejillas y los pómulos es característico de la enfermedad cardíaca mitral. Se observa cianosis más pronunciada en combinación con el síntoma de baquetas en pacientes con estenosis congénita de la arteria pulmonar ( enfermedad azul). En estos pacientes, la cianosis se extiende por toda la superficie del cuerpo. Pero más a menudo la cianosis se observa sólo en áreas limitadas del cuerpo, en particular en las extremidades. Con la cianosis central, la piel se siente caliente al tacto y con la cianosis periférica, fría debido al estancamiento y al flujo sanguíneo lento. Tras un examen cuidadoso del área cianótica, en algunos casos se pueden ver pequeñas burbujas expandidas. vasos sanguineos(mejor identificado mediante capilaroscopia), en otros, toda la piel es de color violeta azulado (principalmente cianosis central).
Cuando la temperatura de la piel desciende a 15-10°, la Hb libera una pequeña cantidad de oxígeno y la piel permanece enrojecida, a pesar de la presencia de condiciones para la aparición de cianosis. En estado de shock, la piel adquiere un tinte plomizo azul grisáceo debido al llenado deficiente de los capilares con sangre. La coloración de la piel que se asemeja a la cianosis puede deberse a la introducción de derivados de anilina, nitritos, nitratos, sulfonamidas, etc.
La cianosis de la piel o las membranas mucosas es una coloración azulada de la piel o las membranas mucosas que se produce en respuesta a un aumento en el nivel de hemoglobina no combinada con oxígeno (desoxihemoglobina) en la sangre. La aparición de este color se debe a un cambio en el color de la sangre, que se vuelve oscura cuando el contenido de oxígeno es bajo. Esta decoloración es más notoria en las mucosas o en las zonas más finas de la piel (dedos, orejas, cara, cuello).
La cianosis no es una enfermedad separada. Este síntoma puede ocurrir con diversas dolencias y con mayor frecuencia es provocado específicamente por el sistema respiratorio. En algunos casos, su aparición puede indicar una condición crítica y la necesidad de atención de emergencia, y en otros puede indicar el desarrollo o progresión de una enfermedad aguda o crónica que requiere tratamiento. La única variante de la norma fisiológica para la aparición de cianosis de la piel es su aparición durante una exposición prolongada a gran altura. En tales situaciones, el color de la piel cambia debido a la reacción protectora del cuerpo. Este proceso no es peligroso para la salud, se elimina por sí solo y no requiere terapia.
En este artículo le presentaremos las principales causas, tipos, manifestaciones y métodos para tratar la cianosis de la piel y las mucosas. Esta información le ayudará a sospechar problemas en el cuerpo a tiempo y podrá tomar medidas necesarias para restaurar la salud.
La cianosis de la piel y las membranas mucosas se observa a menudo en enfermedades del corazón y los vasos sanguíneos, cuando la sangre no puede llegar completamente a las células de los órganos y tejidos. Este trastorno circulatorio conduce al desarrollo de hipoxia y piel. Como resultado, las membranas mucosas y la piel adquieren un tinte azulado. Los siguientes síntomas pueden preceder a la aparición de tales signos de enfermedades cardiovasculares:
- aumento de la fatiga;
- dolores de cabeza;
- trastornos del sueño, etcétera.
Se pueden observar trastornos circulatorios similares en muchas patologías del corazón y los vasos sanguíneos: trombosis y complicaciones de enfermedades cardíacas como y.
Otras causas de cianosis pueden ser las siguientes enfermedades y estados:
- patologías del sistema respiratorio: neumonía, neumotórax, pleuresía, asma bronquial, enfisema, enfermedad pulmonar obstructiva crónica, cuerpos extraños V sistema respiratorio, infarto pulmonar, insuficiencia respiratoria etc.;
- patologías sanguíneas: anemia, policitemia;
- convulsiones y epilepsia;
- Edema de Quincke o shock anafiláctico;
- sobredosis de drogas;
- envenenamiento medicamentos o venenos: alcohol, nitritos, anilina, sulfonamidas, fenacitina, sedantes, fármacos con nitrobenceno;
- intoxicación alimentaria;
- infecciones: peste, cólera;
- carcinoide del intestino delgado;
- formas hereditarias de metahemoglobinemia;
- congelación o hipotermia;
- lesiones por compresión de tejidos;
- estar en una habitación mal ventilada.
La cianosis en recién nacidos puede desarrollarse en los siguientes casos:
- asfixia por aspiración;
- defectos cardíacos congénitos;
- neumonía congénita.
En algunos casos, en los recién nacidos, la cianosis es una variante de la norma y es causada por una circulación embrionaria detenida de forma incompleta. Desaparece por completo sin ningún tratamiento después de un breve período de adaptación (alrededor de 1-2 días).
Clasificación
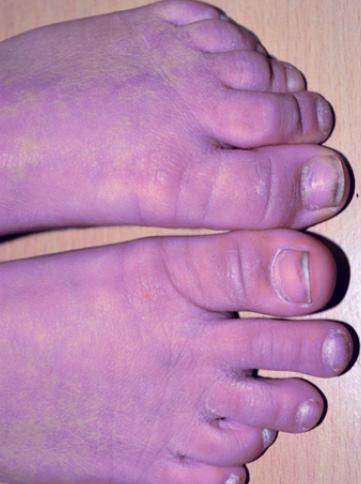
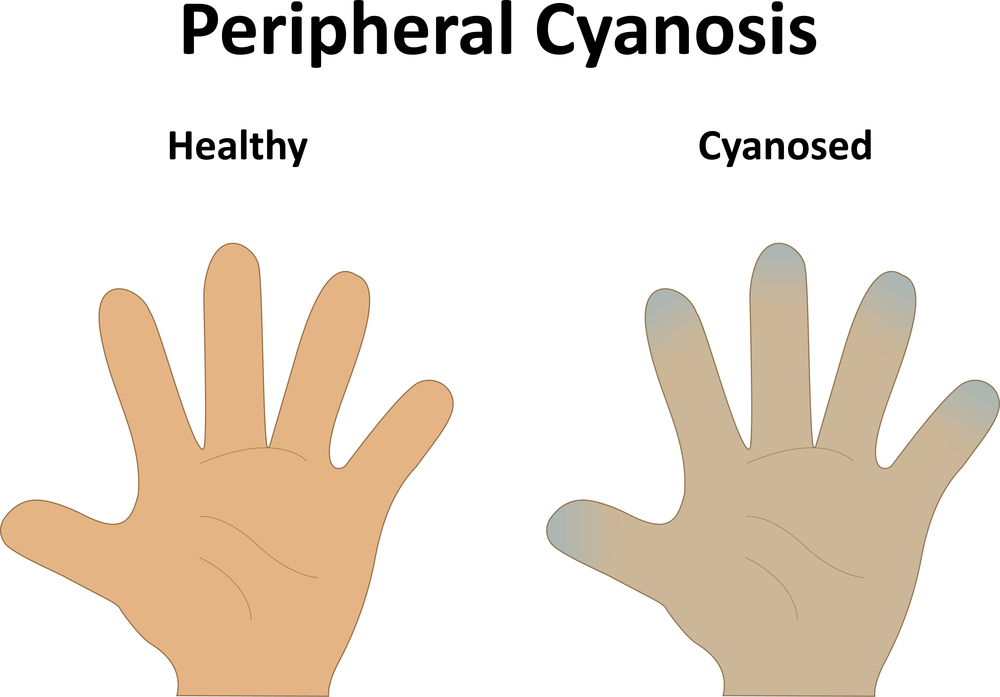 Cianosis periférica. A la izquierda, color de piel normal, a la derecha, pincel cianótico.
Cianosis periférica. A la izquierda, color de piel normal, a la derecha, pincel cianótico. Según el origen, la cianosis puede ser de los siguientes tipos:
- cardíaco: causado por una circulación sanguínea improductiva y un suministro insuficiente de sangre a los tejidos y deficiencia de oxígeno;
- respiratorio: causado por una cantidad insuficiente de oxígeno en los pulmones y una violación de su flujo hacia la sangre, otros tejidos y órganos;
- cerebral: causado por la incapacidad de unir oxígeno a la hemoglobina y conduce a la isquemia de las células cerebrales;
- hematológico – causado por patologías sanguíneas;
- metabólico: causado por una violación de la absorción de oxígeno por las células del tejido.
Como regla general, solo la cianosis respiratoria puede desaparecer 10 minutos después de la oxigenoterapia. Otros tipos duran más.
Dependiendo de la velocidad de aparición de la cianosis, ocurre:
- picante;
- subagudo;
- crónico.
Según la naturaleza de la distribución, los expertos distinguen los siguientes tipos de cianosis:
- central (o difuso): se manifiesta en la superficie de todo el cuerpo, es causado por una función respiratoria alterada o cuando violación general circulación sanguínea;
- periférico: provocado por disfunción del corazón o de las arterias y el desarrollo de isquemia de los tejidos de los brazos, piernas o cara;
- acrocianosis: la cianosis aparece solo en los "puntos extremos" (puntas de los dedos, alas de la nariz, orejas, labios), su aparición es provocada estancamiento venoso y se observa en insuficiencia cardíaca crónica;
- local: se detecta durante el examen de la nasofaringe, la faringe o los genitales y es causado por el estancamiento de la sangre.
Manifestaciones de cianosis.
La cianosis en sí no afecta el bienestar general, pero las causas que la provocan siempre deben eliminarse y son motivo para consultar a un médico. En algunos casos, la aparición de cianosis indica el desarrollo de condiciones críticas y la necesidad de brindar atención de emergencia al paciente. En esta condición, la cianosis aparece repentinamente, se expresa claramente y aumenta rápidamente.
Dependiendo de la causa de su aparición, la cianosis se acompaña de diversos síntomas: fiebre, tos, dificultad para respirar, taquicardia, dolor, intoxicación y otros signos. Es a partir de ellos que el médico puede hacer un diagnóstico y determinar otras tácticas de tratamiento.
La cianosis en sí no requiere tratamiento. Se elimina tras el inicio del tratamiento de la enfermedad subyacente y la oxigenoterapia. Posteriormente, una disminución de sus manifestaciones indicará la efectividad de las medidas tomadas.
Diagnóstico
Para identificar la causa de la cianosis, el médico determina el área de localización, escucha las quejas del paciente y analiza su historial médico. Es necesario aclarar los siguientes puntos:
- cuándo y bajo qué circunstancias se produjo la cianosis;
- cómo cambia el tinte azulado durante el día o bajo la influencia de algunos factores;
- La cianosis aparece de forma constante o periódica.
Después de esto, el especialista escucha los pulmones y el corazón. Para obtener datos más detallados, se pueden prescribir los siguientes tipos de diagnóstico instrumental y de laboratorio:
- análisis de gases en sangre;
- análisis de sangre clínico;
- oximetría de pulso;
- espirografía;
- radiografía de tórax;
- Tomografía computarizada del tórax.
Después del diagnóstico, se le pueden recomendar al paciente otros tipos de exámenes para crear un plan de tratamiento más eficaz para la enfermedad subyacente.
Tratamiento
El objetivo principal del tratamiento cuando se detecta cianosis es eliminar la enfermedad subyacente. Y para eliminar la falta de oxígeno, al paciente se le puede recetar oxigenoterapia y ciertos medicamentos.
Terapia de oxígeno
 Una persona con cianosis aguda está indicada para oxigenoterapia, posiblemente en una cámara de presión.
Una persona con cianosis aguda está indicada para oxigenoterapia, posiblemente en una cámara de presión. El suministro adicional de oxígeno al cuerpo del paciente permite que la sangre se sature de oxígeno y reduce el color azulado de la piel. Sin embargo, este método de tratamiento es eficaz sólo en la cianosis aguda. En presencia crónica de cianosis (por ejemplo, con enfermedad cardíaca o anemia), eliminar la hipoxia tisular de esta manera será una medida temporal y, para tratar la enfermedad subyacente, el paciente debe someterse a un tratamiento conservador o quirúrgico.
La oxigenoterapia se puede realizar mediante:
- máscara de oxígeno (simple, no reversible o Venturi);
- catéteres nasales;
- tienda de oxígeno;
- aparato ventilación artificial pulmones;
- baroterapia.
El método de suministro de la mezcla de oxígeno al cuerpo se determina individualmente y depende del caso clínico. La oxigenoterapia se puede realizar tanto en el ámbito hospitalario como en el domicilio (mediante cilindros o concentradores de oxígeno portátiles).
Terapia con medicamentos
Para eliminar la cianosis y la falta de oxígeno de los tejidos, a los pacientes se les puede recetar medicamentos, normalizando el flujo sanguíneo, mejorando la eritropoyesis, la actividad del corazón y los pulmones o mejorando la fluidez de la sangre. El objetivo es terapia con medicamentos– mejorar el suministro de oxígeno y su entrega a los tejidos que sufren hipoxia.
Para reducir las manifestaciones de cianosis, se puede prescribir lo siguiente:
- analépticos respiratorios – Cititon, Etimizol, etc.;
- broncodilatadores: Berodual, Salmbutamol, etc.;
- – Korglykon, estrofantina;
- neuroprotectores – Piracetam, Nootropil, Phezam, etc.;
- – Fragmin, Warfarina, etc.;
- preparaciones vitamínicas.
Si la cianosis es causada enfermedad crónica, luego del tratamiento se recomienda que el paciente se someta a observación clínica. Este seguimiento constante del curso de la enfermedad permite ajustar oportunamente la terapia y prevenir el desarrollo de casos más graves de hipoxia tisular.
La cianosis de la piel y las membranas mucosas es un síntoma de muchas enfermedades, pero se detecta con mayor frecuencia en patologías de los órganos respiratorios, el corazón o los vasos sanguíneos. Su aparición siempre debe ser motivo de consulta al médico. Para eliminar las causas de su aparición, el paciente debe someterse a un diagnóstico integral, cuyos datos permitirán al médico elaborar el plan de tratamiento más eficaz. En algunos casos, con la aparición repentina y el rápido aumento de la cianosis, la cianosis indica el desarrollo de una condición crítica y requiere asistencia de emergencia y llamar a una ambulancia.
Artículos relacionados
-
Inglés - reloj, hora
Cualquiera interesado en aprender inglés se ha topado con notaciones p extrañas. metro. y a. m, y en general, en todos los lugares donde se menciona la hora, por alguna razón solo se usa el formato de 12 horas. Probablemente para nosotros viviendo...
-
"Alquimia sobre papel": recetas
Doodle Alchemy o Alchemy on paper para Android es un interesante juego de rompecabezas con hermosos gráficos y efectos. Aprende a jugar a este increíble juego y también encuentra combinaciones de elementos para completar el juego de Alquimia en papel. Juego...
-
Batman: Arkham City ¿no arranca?
Si se enfrenta al hecho de que Batman: Arkham City se ralentiza, se bloquea, Batman: Arkham City no se inicia, Batman: Arkham City no se instala, los controles no funcionan en Batman: Arkham City, no hay sonido, aparecen errores arriba en Batman:...
-
Cómo hacer que alguien deje de jugar a las máquinas tragamonedas Cómo hacer que alguien deje de jugar
Junto con el psicoterapeuta de la clínica Rehab Family de Moscú y el especialista en el tratamiento de la adicción al juego, Roman Gerasimov, Rating Bookmakers trazó el camino de un adicto al juego en las apuestas deportivas, desde la formación de la adicción hasta la consulta con un médico,...
-
Rebuses Entretenidos acertijos acertijos
Juego "Acertijos, Charadas y Rebuses": respuesta a la sección "Acertijos" Nivel 1 y 2 ● Ni un ratón ni un pájaro: retoza en el bosque, vive en los árboles y roe nueces. ● Tres ojos: tres órdenes, el rojo es el más peligroso.
-
Nivel 3 y 4 ● Dos antenas por...
Nivel 3 y 4 ● Dos antenas por...
