Hongo en la suela de la etapa inicial. Signos de hongos en los pies
El hongo del pie es una enfermedad infecciosa bastante común de la piel de los pies y las uñas.
Se caracteriza por manifestaciones muy desagradables y a veces dolorosas, la necesidad de cuidados graves y tratamiento a largo plazo, alteraciones estéticas externas.
Hongo en los pies, foto:
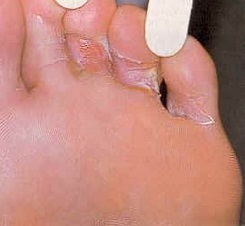
La enfermedad se transmite con bastante facilidad, al principio, los síntomas de un hongo en el pie pueden no ser perceptibles para una persona, por lo que a menudo se ignoran. una infección desatendida amenaza con infectar, en primer lugar, a los familiares del paciente, y las formas desatendidas pueden causar complicaciones. El tratamiento de hongos en los pies requiere paciencia y disciplina.
patógenos
La causa de la enfermedad son representantes microscópicos de hongos:
- Trichophyton mentagrophytes e interdigitale causan una enfermedad llamada pie de atleta.
- Trichophyton rubrum es el agente causal de la rubrofitosis.
- Candida albicans: causa candidiasis con localización en la piel de los pies.
Rutas de transmisión
La fuente de infección es una persona enferma. Los síntomas de hongos en los pies ocurren después de la infección por contacto del propio paciente o a través de objetos que han estado en contacto con él. El hongo es resistente a temperaturas bajas, secado, por lo que puede permanecer viable durante mucho tiempo en escamas de piel seca. Le gusta el calor y la humedad. Estas características determinan las oportunidades más frecuentes de infección:
- baños, saunas, piscinas;
- el uso de zapatos, ropa, toallas y otros artículos de higiene de otra persona;
- Procesamiento insuficiente de herramientas de pedicura.
Factores de riesgo
Para enfermarse, un solo contacto con un patógeno microscópico no es suficiente. La piel humana tiene una función de barrera y una buena inmunidad repele cualquier agente infeccioso. Los síntomas de hongos en los pies se desarrollan en presencia de los siguientes factores:
- Lesiones en los pies causadas por deformidad, pies planos, zapatos incómodos y de baja calidad.
- Inmunidad reducida en enfermedades crónicas, desnutrición, alcoholismo, tomar medicamentos que suprimen el sistema inmunológico, infección por VIH.
- Enfermedades vasculares que causan un riego sanguíneo deficiente: enfermedad varicosa, aterosclerosis, endarteritis obliterante, diabetes.
- Obesidad, linfostasis de las extremidades inferiores.
- Sudoración excesiva de los pies, uso prolongado de zapatos sin tratamiento y secado, por ejemplo, entre el personal militar.
El hongo ama un ambiente neutro y ligeramente alcalino, ambiente ácido destructivo para él. Por lo tanto, los niños rara vez se enferman: la reacción de su piel es ligeramente ácida y el epitelio se reemplaza rápidamente. Los niños son más propensos a contraer candidiasis.
Hongos en los pies: síntomas
Epidermofitosis
La enfermedad procede de las siguientes formas:
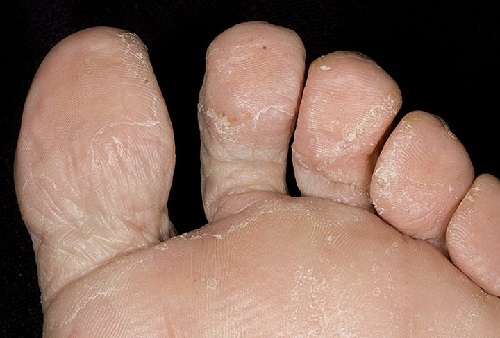
Daño a las uñas con hongos en los pies, foto:
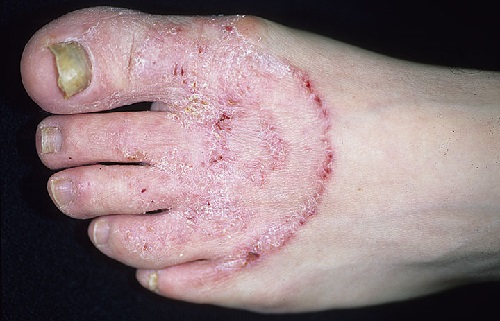
rubrofitia
La rubrofitosis es un hongo del pie, cuyos síntomas pueden ser similares al pie de atleta. La forma clásica de rubrofitosis se caracteriza por hiperemia, piel seca, engrosamiento de la capa córnea, descamación harinosa fina a lo largo de los surcos de la piel. Las sensaciones subjetivas pueden estar ausentes.
Candidiasis
La candidiasis del pie se presenta en 2 variantes: vesiculo-pustulosa e hiperqueratósica.
- La forma vesiculo-pustulosa se manifiesta por hiperemia de la piel, aparición de vesículas, después de la curación de las cuales se produce descamación de la piel.
- La forma hiperqueratósica se caracteriza por un engrosamiento de la capa córnea, aparecen surcos y descamación en la piel.
Complicaciones
En ausencia de tratamiento o inmunodeficiencia severa, pueden desarrollarse complicaciones:
- Bacteriano - supuración, erisipela, flemón.
- Alérgico - eczema, dermatitis alérgica.
Diagnósticos
El diagnóstico lo realiza únicamente un dermatólogo o un micólogo. Las manifestaciones clínicas sirven de base para el diagnóstico. Cuando se desarrolla un hongo en el pie, los síntomas pueden ser similares a otros. Enfermedades de la piel: eccema, psoriasis, dermatitis atópica, tuberculosis cutánea y otros. Por lo tanto, no vale la pena diagnosticarse a sí mismo. El éxito del tratamiento de los hongos en los pies depende del diagnóstico correcto.
El diagnóstico debe ser confirmado por laboratorio:
- se realiza raspado de las áreas afectadas de la piel y microscopía del material obtenido;
- inoculación del material en medios especiales con fines de investigación microbiológica.
Hongo en los pies: tratamiento
En presencia de fenómenos inflamatorios agudos, el tratamiento de los hongos en los pies debe comenzar con su eliminación. Si hay erosiones abiertas y grietas, se recomiendan baños con una solución de permanganato de potasio. Una gruesa capa de piel queratinizada, es necesario eliminar las escamas. Con hiperqueratosis severa, se usa ungüento salicílico. Después del tratamiento, las capas queratinizadas de la piel se eliminan mecánicamente, utilizando piedra pómez y otros dispositivos. Algunos consultorios de dermatología tienen molinillos para la limpieza.
Para el tratamiento farmacológico, ahora se usan medicamentos antimicóticos:
- Acción local: cremas, ungüentos, aerosoles. Estos incluyen medicamentos como lamisil, clotrimazol, miconazol, tinactina. Se aplican en las zonas afectadas. Es importante soportar el curso completo del tratamiento, sin detenerlo ante la primera mejoría.
- En los casos en que tratamiento local resultó ser ineficaz o en caso de un curso severo del proceso, prescriba tabletas antimicóticos: diflucan, itraconazol, lamisil.
En presencia de complicaciones bacterianas, se utilizan antibióticos de acción tanto local como general.
En casos severos, el tratamiento se lleva a cabo en un hospital.
Hongo en los pies: tratamiento con remedios caseros.

- Baños de una decocción de hierba Veronica: 2 tallos por 1 litro de agua, hervir durante 5 minutos. La duración del procedimiento es de 15 minutos. Duración de la aplicación - 2 semanas.
- Baños de la infusión de celidonia. 4 cucharadas de hierbas por 1 litro de agua, en infusión durante 5 minutos. Los baños se realizan durante ½ hora todos los días, 3 semanas.
- Baño de vinagre. Se utiliza vinagre de sidra de manzana, la concentración depende de la tolerancia individual.
- Compresas de bardana o hojas de serbal. Se hace una suspensión y se aplica en la zona afectada por la noche. La duración del tratamiento es de 3 semanas.
Prevención

- uso en baños, saunas, piscinas de calzado;
- no usar los zapatos de otra persona, tener zapatos intercambiables en una fiesta, no regalar zapatos a otras personas;
- artículos de higiene personal: set de manicura, toalla, etc.
- tratamiento de enfermedades crónicas que contribuyen al desarrollo del hongo;
- evitar el estrés, el alcohol, la medicación no controlada;
- elija zapatos según el tamaño, no use zapatos incómodos;
- tratar los pies de los callos a tiempo, curar grietas y heridas;
- a sudoración excesiva- el tratamiento regular de los pies, el uso de talco u otros remedios para la hiperhidrosis;
- en la obesidad - pérdida de peso.
Durante el tratamiento, los zapatos y la ropa deben tratarse para evitar la reinfección. Usado 40% ácido acético o clorhexidina al 1%. Los zapatos se procesan desde el interior con un hisopo de algodón y luego se colocan en una bolsa de plástico durante 3 días. También para este propósito, se usa formaldehído al 25%, líquido "Samarovka".
La ropa, la ropa de cama, simplemente se puede lavar y planchar cuando está mojada, ya que el hongo no tolera las altas temperaturas.
Este es el nombre general de las enfermedades provocadas por hongos parásitos. Es costumbre distinguir infecciones fúngicas piel y uñas (dermatomicosis), cabello, mucosas y micosis órganos internos.Los agentes causantes de la infección son los hongos filamentosos, que se transmiten por contacto con una persona enferma o por interacción con objetos contaminados con esporas de hongos. A veces, las enfermedades fúngicas son provocadas por la microflora saprofita, que manifiesta sus propiedades patógenas cuando las fuerzas inmunitarias del cuerpo se deterioran. La gravedad y la naturaleza del curso de la enfermedad dependen del organismo micótico con el que se infectó la persona, así como del sitio de la lesión.
Es habitual distinguir tres tipos de micosis superficiales de la piel: tiña, queratomicosis y candidiasis. Las infecciones fúngicas profundas son micosis sistémicas oportunistas y subcutáneas. infecciones fúngicas como la esporotricosis, el micetoma y la cromoblastomicosis.
Son las infecciones micóticas superficiales de la piel las que tienden a extenderse por todas partes y aumentan el número de pacientes. La OMS indica que cada 5 habitantes de la Tierra tiene una u otra infección fúngica, mientras que el primer puesto lo ocupa el hongo de los pies y grandes pliegues.
Los síntomas de la micosis son variados y dependen del tipo de patógeno y de la parte del cuerpo que haya sido afectada.
Dado que los tipos más comunes de lesiones micóticas son la tiña, la candidiasis y la queratomicosis, vale la pena detenerse en sus manifestaciones clínicas:
Síntomas de la dermatomicosis:
Con la epidermofitosis de los pies, se observa descamación, tanto pronunciada como leve. Se acompaña de picor intenso o leve. Puede aparecer una erupción entre los dedos y en los lados del pie, así como la formación de ampollas llenas de líquido. En la vejez y en presencia de enfermedades concomitantes, a menudo se observa la adición de una infección bacteriana.
Con la epidermofitosis inguinal, aparecen erupciones rojas en forma de anillo en la piel en el área de la ingle. A veces aparecen pequeñas burbujas en estos lugares, que no solo pican, sino que también duelen. La enfermedad tiene recaídas frecuentes y afecta principalmente a los hombres.
Con la tiña del cuero cabelludo, aparece una erupción roja que pica, que se acompaña de descamación. Paralelamente, el cabello puede caerse en las áreas afectadas.
Con la onicomicosis, se produce una deformación gradual de la placa ungueal con su posterior atrofia en ausencia de tratamiento. Los síntomas son: engrosamiento de la uña, decoloración, delaminación, desmoronamiento.
Si la tiña afecta la piel lisa, aparece una erupción rosada o roja en las áreas infectadas. A veces, la erupción se fusiona con manchas que tienen un área clara en el centro.
Síntomas de la queratomicosis:
multicolor o pitiriasis versicolor acompañada de la aparición de manchas escamosas de color marrón rosado. El lugar predominante de localización es el cuello, el pecho, la espalda y los hombros. A medida que crecen, las lesiones se unen. Como resultado de la incapacidad de pasar la luz ultravioleta, las manchas se destacan fuertemente sobre el fondo de las áreas sanas de la piel.
Con actinomicosis, la piel y los tejidos se vuelven infiltrados, densos al tacto. A lo largo de los bordes del infiltrado, que tiende a crecer en la periferia, se produce granulación.
Con eritrasma, se forman manchas de color marrón claro principalmente en la piel de grandes pliegues, que tienen un tono más oscuro o más claro. La superficie del área afectada es lisa, se ven las escamas más pequeñas en forma de salvado.
Síntomas de la candidiasis:
Con la candidiasis de la piel, los pacientes pueden desarrollar convulsiones por candidiasis, áreas afectadas de la piel en las comisuras de la boca. Se forma una placa en su superficie, debajo de la cual hay una piel hiperémica y erosionada.
La candidiasis cutánea también se puede formar en los pliegues de las personas obesas, o en los niños si no se sigue la higiene personal. Las áreas afectadas son rojas, cubiertas con una capa blanca en la parte superior, posiblemente desprendimiento periférico de la epidermis. Las micosis superficiales de las membranas mucosas, la piel, los pliegues ungueales y las láminas ungueales son enfermedades de la piel.
La candidiasis de la mucosa bucal afecta a la lengua, superficie interior mejillas, encías y paladar. Al mismo tiempo, se vuelven rojas, se forman placas blancas múltiples o individuales en la superficie de la mucosa oral que, cuando se fusionan, forman películas. El paciente experimenta ardor y dolor durante las comidas.
La candidiasis vulvovaginal se caracteriza por el enrojecimiento de la membrana mucosa de los genitales, la formación de vesículas que, después de abrirse, dejan erosión con una película en la parte superior. Una mujer está preocupada por la secreción cuajada, que aumenta la sensación de picazón.
La candidiasis de los órganos internos es Enfermedad seria, que, por regla general, ocurre en el contexto de otras enfermedades. La candidiasis más común de los intestinos, pulmones, órganos urinarios. La sepsis fúngica no está excluida.
En cuanto a las micosis oportunistas, no afectan a individuos sanos y se presentan en pacientes con trastornos inmunobiológicos graves. Tales enfermedades incluyen: blastomicosis, histoplasmosis, paracoccidioidomicosis, criptococosis, aspergilosis, mucorosis.
Las infecciones fúngicas subcutáneas como la esporotricosis, el micetoma y la cromomicosis afectan los tejidos subcutáneos y la propia epidermis. Caracterizado por la formación de una pústula, pápula o nódulo indoloro que tiende a crecer rápidamente. Posteriormente, la formación se ulcera con la participación de los vasos linfáticos en el proceso.
Causas de la micosis
Muy a menudo, las causas de la micosis son la infección con uno u otro organismo fúngico. Sin embargo, el desarrollo de la enfermedad es posible como resultado del crecimiento de su propia flora oportunista, que normalmente siempre existe en el cuerpo, en la piel, en las membranas mucosas, etc.
Cómo más factores provocadores a los que está expuesta una persona, mayor es el riesgo de desarrollar una infección micótica en él:
Ningún estados de inmunodeficiencia. Pueden ser provocados por medicamentos(antibióticos, corticosteroides, citostáticos), uso irracional de antisépticos locales (pomadas, pastillas, aerosoles, etc.). Como resultado, se rompe microflora normal, lo que significa que se desarrolla la respuesta inmune de la piel, las membranas mucosas, las uñas y una infección por hongos.
Enfermedades endocrinas, entre las cuales el mayor peligro es la diabetes mellitus. Además del riesgo de desarrollar la enfermedad, la diabetes mellitus aumenta el riesgo de complicaciones de la infección micótica. En este sentido, también es peligroso: hipotiroidismo, hipertiroidismo, tumores suprarrenales, obesidad, tiroiditis, hipercortisolismo.
Trastornos hormonales en el cuerpo, que pueden ser causados tanto por enfermedades como por cambios relacionados con la edad.
La edad de la persona. Se sabe que el riesgo de desarrollar una infección por hongos aumenta con la edad y es especialmente alto después de los 60 años.
Cualquier microtraumatismo de las mucosas, piel. Cualquier herida es puerta de entrada para infecciones, incluidas las de carácter micótico. En este caso, el sitio de la lesión dependerá del sitio de la lesión, por ejemplo, la lesión en la oreja con un hisopo de algodón a menudo conduce a la otomicosis, la lesión en la uña con accesorios de manicura a la onicomicosis.
La presencia de cualquier fuente adicional de infección no tratada en el cuerpo. Pueden ser dientes cariados amigdalitis crónica, enfermedades del tracto digestivo, hígado, sangre, riñones, pulmones, etc. Cualquier enfermedad tiene un impacto negativo en el estado del sistema inmunológico y conduce a un mayor riesgo de infección por hongos.
Influencia negativa de los factores. ambiente. Estos incluyen la contaminación excesiva del aire por polvo y gas, riesgos industriales (por ejemplo, los trabajadores en saunas y baños tienen más riesgo de onicomicosis y dermatofitosis de los pies, y los adoquines y reparadores de asfalto - faringomicosis), la adherencia a malos hábitos vivir en zonas climáticas con temperatura elevada y humedad
La presencia en la familia de una persona con una infección fúngica aumenta significativamente el riesgo de infección intrafamiliar.
Micosis de la piel de los pies
La micosis de la piel de los pies es una de las enfermedades más frecuentes de etiología fúngica. Se encuentra en todas partes. Los datos proporcionados por varios científicos dan testimonio de que hasta el 70% de la población mundial está familiarizada con esta patología. Hablando de micosis de los pies, debe entenderse que este término en la mayoría de los casos indica la derrota de la suela por hongos dermatomicetos. miembro inferior y sus espacios interdigitales, aunque la enfermedad puede ser desencadenada por mohos y hongos tipo levadura.
Es costumbre distinguir varias formas de micosis de la piel de los pies, entre ellas:
intertriginoso(con una lesión primaria de los pliegues interdigitales), que se acompaña de ardor y prurito, así como grietas y eritema envuelto en proceso patológico parcelas;
Hiperqueratósica escamosa(con el desarrollo de eritema en la planta del pie), que se acompaña de descamación, hasta la aparición de grietas profundas en el contexto de una picazón leve;
dishidrótico en el que las erupciones son dolorosas, con picazón, propensas a fusionarse y ampollarse, seguidas de la formación de erosiones;
Borrado, en el que las manifestaciones clínicas de la enfermedad son mínimas.
Las lesiones micóticas de las uñas de las piernas y de las manos afectan al 30% de las personas mayores de 40 años. Además, cuanto mayor es una persona, mayor es el riesgo de desarrollar una infección, y después de 70 años, el 50% de las personas mayores padecen onicomicosis.
Hay tres principales signos clínicos indicando el desarrollo de la enfermedad:
Cambiar el color de la placa de la uña;
Engrosamiento de la superficie de la uña;
Desmoronamiento y destrucción completa de la uña.
Muy a menudo, los dermatólogos domésticos en su práctica utilizan cuatro formas que caracterizan el desarrollo de la enfermedad: forma distal-lateral, blanca superficial, subungueal proximal y distrófica total de la lesión de la placa ungueal.
Diagnóstico de micosis
El diagnóstico y tratamiento de las infecciones fúngicas es responsabilidad de los dermatólogos y micólogos. Para hacer un diagnóstico, se requerirán pruebas de laboratorio, cuyo material son varios sustratos. Pueden ser escamas de piel, sangre, heces, esputo, uñas, cabello. El material resultante se procesa con reactivos especiales y se estudia bajo un microscopio.
Para determinar el tipo de patógeno de la infección micótica se utilizan métodos de cultivo, para lo cual los materiales inseminados se colocan en diversos medios nutritivos.
Para determinar algunos tipos de dermatomicosis, se utilizan dispositivos especiales, por ejemplo, una lámpara de Wood.
Paralelamente, el médico descubre la causa que provocó la infección: se extrae sangre para el VIH, para el azúcar, para la detección de enfermedades de transmisión sexual, etc.
¿Encontraste un error en el texto? Selecciónelo y algunas palabras más, presione Ctrl + EnterTratamiento de micosis
La medicina moderna tiene una gama completa de remedios efectivos que pueden salvar a una persona de la micosis. Estos son preparativos de acción local y general. El curso del tratamiento debe ser seleccionado exclusivamente por un médico, basado en caracteristicas individuales enfermo, de manifestaciones clínicas patología, del área afectada - tejidos, órganos, membranas mucosas, etc.
Es importante considerar los siguientes criterios:
El tamaño del área del área afectada;
La duración de la enfermedad en el tiempo;
La naturaleza de los cambios patológicos causados por la enfermedad;
La presencia de comorbilidades.
Los medicamentos modernos no solo pueden detener de manera efectiva y rápida la progresión de la enfermedad, sino también destruir el propio microorganismo micótico. Las drogas tienden a acumularse y persistir en los tejidos durante mucho tiempo. Esto reduce significativamente el curso terapéutico.
Además, la terapia de pulso es popular cuando se produce una recuperación completa en 4 meses (esto se aplica a los hongos en las uñas). Sin embargo, el tratamiento debe ser complejo con el uso de preparaciones locales y tomar tabletas orales.
Es importante tener en cuenta que tanto los antimicóticos sistémicos como los locales no son fármacos inocuos. Tienen muchas contraindicaciones y efectos secundarios. Para minimizar el riesgo de que ocurran, es necesario controlar el efecto de la terapia y tomarla de acuerdo con un esquema determinado. El autodiagnóstico de la enfermedad y la autoadministración de medicamentos a menudo conduce al desarrollo de resistencia a los agentes fúngicos y la falta de efecto de la terapia. Por lo tanto, para evitar la progresión de la enfermedad, debe buscar ayuda profesional.
Tratamiento de micosis con láser.
Puede deshacerse de la micosis de las uñas con la ayuda de la terapia con láser. La esencia del procedimiento es que radiación infrarroja El láser penetra profundamente en la superficie de la uña y calienta las esporas de hongos. La profundidad de penetración del haz es de 7 mm, es a esta distancia donde se encuentran las esporas micóticas.
En cuanto a la duración de la exposición, depende del número de láminas ungueales afectadas y del tipo de aparato utilizado para el tratamiento. El descanso entre los procedimientos debe ser de una semana a 30 días, la cantidad de tratamientos puede variar de 3 a 10. Como regla general, el efecto de dicha terapia se puede ver desde la primera vez, sin embargo, el tratamiento debe continuar hasta que la uña enferma La placa desaparece por completo.
Este procedimiento corto e indoloro contribuye a la destrucción de hongos en las uñas y bacteria patogénica. No hay necesidad de un período de rehabilitación, y el procedimiento de tratamiento con láser no produce efectos secundarios. Sin embargo, no se excluye el riesgo de recurrencia de la enfermedad, por lo que es recomendable combinar el uso de la terapia con láser y medicamentos tratamiento. Cómo método independiente el tratamiento con láser se prescribe solo si existen contraindicaciones graves para la terapia sistémica o local.
Esmalte de uñas antifúngico
Cuando la lesión micótica fue diagnosticada a tiempo y no causó complicaciones graves o deformidades, se puede utilizar terapia local. En este caso, el médico puede recomendar aplicar un barniz o una solución que tenga actividad antifúngica en la uña.
Podría ser:
Suero para uñas Mikozan en el set con el que hay limas de uñas para eliminar las uñas dañadas. El precio de dicho medicamento varía de 530 a 600 rublos.
Barniz Batrafen, que puede costar hasta 1600 rublos. Este barniz debe aplicarse de acuerdo con el esquema correcto: los primeros 30 días, después de 1 día, los siguientes 30 días, 2 veces en 7 días, los terceros 30 días, 1 vez en 7 días. Batrafen se aplica una vez a la semana hasta que la uña enferma desaparezca por completo.
Barniz Lotseril, que contribuye a la destrucción de la membrana celular del microorganismo micótico. El curso de la terapia puede variar de seis meses a un año. En este caso, el remedio debe aplicarse a la uña enferma al menos 2 veces en 7 días. El precio de Loceryl puede llegar a 2200 rublos.
Lac Oflomil, cuyo costo es de 800 rublos.
Barniz ciclopiroxolamina a un precio de hasta 1400 rublos.
La terapia con el uso de barnices no puede ser a corto plazo y no permite una interrupción en el tratamiento. Para mejorar la estética apariencia uñas, encima del barniz antimicótico, se puede aplicar barniz de manicura.
Medios para eliminar la uña afectada por micosis.
A la venta, hay herramientas que le permiten deshacerse sin dolor de la placa ungueal afectada por microorganismos fúngicos. Por ejemplo, la droga Nogtevit. Se puede utilizar para evitar extirpación quirúrgica uña. El precio de Nogtevit es bajo y tiene un promedio de 120 rublos.
Como parte del producto, puedes encontrar propilenglicol, ácido esteárico, trietanolamina, urea y aceite de árbol de té. Gracias a estos componentes, es posible eliminar la uña dañada, prevenir infecciones y hacer crecer una placa ungueal saludable.
Antes de aplicar Nail Vit, las uñas deben vaporizarse a fondo en agua con soda. Para 1 litro de líquido, una cucharadita de soda es suficiente y jabón líquido. Después de eso, las piernas se secan y el lugar alrededor de la uña se fija con cinta adhesiva. Nogtevit se aplica a la placa de la uña en sí, aunque es importante asegurarse de que no se capture tejido sano. Después de aplicar el yeso, se cierran tanto la uña como la falange del dedo. Después de 4 días, se retira el parche, la uña se vaporiza nuevamente y se retira con accesorios de pedicura. Si no fue posible raspar completamente el estrato córneo, entonces el procedimiento debe realizarse nuevamente.
También puede usar el medicamento Nogtizimin, que es similar en efectividad. Su precio promedio es de 120 rublos.
Tabletas antimicóticas
Cuando el curso de la enfermedad es rápido, así como en la forma avanzada de la enfermedad, se debe realizar una terapia con fármacos antimicóticos sistémicos. La elección de tabletas es bastante amplia, elija la óptima medicamento sólo un médico puede.
Los fármacos antimicóticos más populares para administración oral son:
Substancia activa
El remedio oral más popular
análogos
fluconazol
Fluconazol (hasta 40 rublos)
Diflucan (desde 450 rublos);
Flucostat (desde 170 rublos);
Mikosist (desde 300 rublos);
micomax;
itraconazol
Orungal, cuyo precio mínimo es de 2500 rublos.
Canditral (desde 500 rublos);
Rumikoz (desde 700 rublos);
Irunin (desde 300 rublos);
Itrazol (desde 400 rublos).
ketoconazol
Nizoral y Fungavis a un precio de 450 y 140 rublos, respectivamente.
terbinafina
Lamisil a un precio mínimo de 1700 rublos.
Terbinafina (desde 350 rublos);
Terbizil (desde 1100 rublos);
Exifin (desde 640 rublos);
Fungoterbina.
Tratamiento tópico con crema, spray, ungüento
Substancia activa
Crema/ungüento
Rociar
Solución
Naftifin
Exoderil (desde 350 rublos)
sertoconazol
Zalain (desde 310 rublos)
Oxyconazol
Mifungar (desde 210)
ketoconazol
Nizoral y Mycozoral (desde 300 y desde 130 rublos, respectivamente)
fundizol
Fundizol (desde 100 rublos)
clornitrofenol
Nitrofungina (desde 250 rublos)
ciclopiroxolamina
Batrafen y ciclopiroxolamina (ambos desde 250 rublos)
terbinafina
Lamisil (desde 300 rublos);
Terbinafina (de 60 rublos por ungüento y de 115 rublos por una crema);
Atifin (desde 100 rublos);
Terbizil (desde 240 rublos);
Exifin (desde 160 rublos);
Fungoterbin (desde 220 rublos);
Thermikon (desde 160 rublos);
miconorma;
Thurbized-Agio.
Lamisil (hasta 600 rublos);
Fungoterbin (desde 240 rublos);
Thermikon (desde 230 rublos);
lamitel;
Terbiks por 140 rublos.
bifonazol
Bifosin y Mykospor (por 30 y 330 rublos, respectivamente).
El criterio para un tratamiento efectivo es el reemplazo completo de la uña enferma por una sana y la desaparición de todos los síntomas de la enfermedad. Sin embargo, para verificar finalmente los resultados de la terapia, es necesario realizar investigación de laboratorio. El material se somete a análisis a los 14 y 30 días de finalizado el curso.
Otros fondos
Fundizol. La crema está destinada al tratamiento de hongos en las uñas y piel de los pies. Utilizar la crema dos veces al día, aplicándola sobre la uña y fijándola con cinta adhesiva y comprimir papel. El precio de la droga varía dentro de 100 rublos. Contiene óxido de zinc, ácido salicílico, extractos de celidonia y corteza de roble, yoduro de potasio y otros componentes.
criollo. Un medicamento que se puede comprar en una tienda veterinaria. Ayuda a eliminar bacterias y hongos de la uña, tiene efecto desinfectante. Durante el uso, asegúrese de que el producto no entre en contacto con la piel. Para esto, se le aplica un emplasto adhesivo. La placa afectada se trata 1 vez al día hasta que vuelva a crecer. uña sana. El precio de la droga no supera los 30 rublos.
Fukortsin , o "Líquido Castellani". También es un remedio eficaz para el tratamiento de hongos, sin embargo, se debe tener cuidado al aplicarlo. Puede causar quemaduras en contacto con la piel.
Líquido Berezhnov. Esta solución se hace por encargo en una farmacia. La receta ha sido conocida por los farmacéuticos desde la antigüedad.
Baños de pies con Listerine. Para deshacerse de los hongos en las uñas, puede usar baños con enjuague bucal Listerine, jugo de limón y vinagre de sidra de manzana.
Hongos de pies y uñas (onicomicosis): causas, síntomas y signos, diagnóstico, tratamiento.
Los hongos de los pies y las uñas (micosis) son enfermedades comunes de la piel y sus apéndices (uñas y cabello), cuyos agentes causantes son algunos tipos de hongos. Los hongos en los pies (micosis de los pies) es una enfermedad de la piel de los pies, que se manifiesta por sequedad, descamación y agrietamiento de la piel de los pies, enrojecimiento de la zona afectada y, en ocasiones, picazón en la piel.
Hongos en las uñas (onicomicosis): por regla general, acompaña a los hongos en los pies y se manifiesta por engrosamiento y desmoronamiento o, por el contrario, adelgazamiento de la superficie de la uña. La infección fúngica de los pies y las uñas, por regla general, se desarrolla en personas con inmunidad reducida, con ciertas enfermedades de los vasos de las piernas, así como en el caso del uso prolongado de zapatos ajustados de baja calidad.
El diagnóstico de los hongos en las uñas y los pies se basa en el examen microscópico de la piel de los pies o de las piezas de la uña, así como en el método cultural de investigación (inoculación del hongo en un medio nutritivo y su posterior estudio). El tratamiento de los hongos en las uñas y los pies se basa en varios principios: la eliminación de los factores que contribuyen a la aparición del hongo, el uso de ungüentos antiinflamatorios, así como medicamentos antimicóticos de acción local y sistémica.
¿Qué sabemos sobre los agentes causales de los hongos en las uñas y los pies?
Los hongos en los pies pueden causar varios tipos de hongos, entre los cuales los más comunes son:
- Trichophyton rubrum: causa la llamada rubrofitosis de los pies.
- Trichophyton mentagrophytes - causa epidermofitosis de los pies.
- Trichophyton interdigitale es un hongo que afecta principalmente a los pliegues interdigitales de las piernas y posteriormente se extiende a todo el pie.
- Candida albicans es más común en mujeres.
Quién tiene aumento del riesgo tienes hongos en los pies?
hongos en los pies- una enfermedad muy común que se transmite de persona a persona al compartir zapatos (por ejemplo, en la familia), en piscinas, baños públicos, salones de pedicura, etc. Muy a menudo, los hongos en los pies ocurren en el ejército, lo que se asocia con el uso prolongado de zapatos ajustados y abrigados y con una higiene insuficiente. En la mayoría de las personas, el sistema inmunitario es capaz de hacer frente a los hongos en los pies y no desarrollan la enfermedad. Sin embargo, existen factores que contribuyen a la aparición de hongos en los pies:
- Uso prolongado de zapatos incómodos y de baja calidad hechos de materiales sintéticos.
- Estancia prolongada de la piel de los pies en un ambiente cálido húmedo (con aumento de la sudoración de la piel de los pies, zapatos mojados, etc.)
- Algunas enfermedades que reducen el flujo sanguíneo a los pies: diabetes mellitus. enfermedad de Raynaud (contracción prolongada de los vasos de las extremidades, que conduce a una disminución del suministro de sangre a estas áreas), endarteritis obliterante, venas varicosas vena, etc
- lesiones en los pies
- edad avanzada
- Estados de inmunodeficiencia: uso a largo plazo corticosteroides, personas infectadas por el VIH
Síntomas y signos de hongos en los pies.
A pesar de la variedad de hongos que pueden causar daños en la piel de los pies, los síntomas de los hongos en los pies suelen ser los mismos. A menudo, una infección fúngica del pie comienza con pliegues interdigitales y al principio no causa ningún malestar. En el futuro, el hongo de las piernas se propaga y afecta las superficies laterales de los pies y las áreas del pie que representan carga más alta. Los principales síntomas y signos de hongos en los pies son:
- Una o más grietas en los pliegues interdigitales
- Sequedad, agrietamiento y descamación de la piel, primero en los pliegues interdigitales (generalmente entre los dedos 3 y 4, pero no se excluye otra localización), luego en otras partes del pie
- La piel está engrosada, brillante.
- La aparición de escamas en lugares de engrosamiento de la piel.
- enrojecimiento de la piel
- picazón en la piel
- Burbujas con un líquido transparente que al reventar provocan humectación (humectación y ablandamiento de zonas de la piel)
- Sensación de ardor, dolor en los pies.
- Infección fúngica de las uñas (onicomicosis), que se manifiesta por opacidad, engrosamiento de las uñas
Las manifestaciones de hongos en los pies dependen de muchos factores y no siempre incluyen todos los síntomas anteriores. Existe la llamada forma borrada de hongos en los pies, cuando el síntoma principal es solo picazón y descamación en los pliegues interdigitales. La forma borrada del hongo del pie es la etapa inicial de la enfermedad y, por regla general, luego pasa a una forma más activa, cuyos síntomas ya se han descrito anteriormente.
El hongo que afecta la piel del pie es un organismo extraño y, por lo tanto, a menudo provoca una mayor respuesta del sistema inmunitario humano: reacción alérgica. En el caso del desarrollo de una respuesta aumentada del sistema inmunitario, el hongo del pie avanza con mayor severidad: con numerosas ampollas, erosiones y ulceraciones de la piel de los pies. A menudo, una reacción alérgica afecta no solo la piel de los pies sino también la piel de las palmas de las manos.
Si aparecen síntomas de hongos en los pies, se recomienda consultar a un dermatólogo, quien, después de realizar los estudios necesarios, establecerá un diagnóstico y prescribirá un tratamiento. El diagnóstico del hongo del pie, por regla general, se establece sobre la base de los síntomas, así como de los métodos de examen microscópicos y culturales (sembrando una colonia del hongo en un medio nutritivo especial, seguido de un estudio).
Hongos en las uñas (u onicomicosis)- por regla general, acompaña a los hongos de los pies y es causado por los mismos tipos de hongos que los hongos de los pies. Los factores que contribuyen a la enfermedad de los hongos en las uñas son los mismos que para los hongos en los pies (edad, zapatos ajustados, inmunidad disminuida, ciertas enfermedades, etc.)
Hay varias formas de hongos en las uñas:
- La forma normotrófica de hongos en las uñas es un cambio en el color de la uña: la aparición de rayas y manchas de color blanco o color amarillo, mientras que la uña brilla y su grosor no cambia.
- Forma hipertrófica de hongos en las uñas: la uña se engrosa, se deforma, se desmenuza, provocando a menudo dolor al caminar.
- forma atrófica hongo de uñas: la placa de la uña se vuelve más delgada, se vuelve opaca y se cubre con manchas y rayas blancas.
Como regla general, los hongos en las uñas comienzan desde el borde libre de la uña y, al capturar gradualmente toda la superficie de la uña, afectan su raíz. Sin embargo, en algunos casos, si el hongo de la uña se ha desarrollado como resultado de una lesión en el pliegue periungueal, la enfermedad comienza desde la raíz y luego se extiende hasta el borde de la uña. En cualquier caso, un hongo del pie a largo plazo conduce a la destrucción completa de la uña.
Tratamiento de hongos en los pies y hongos en las uñas.
Dado que los hongos en los pies y los hongos en las uñas son causados por los mismos tipos de hongos, su tratamiento suele ser el mismo. Los principios fundamentales del tratamiento de los hongos en las uñas y los pies son: la eliminación de la inflamación, el efecto directo sobre el hongo (agentes antifúngicos), así como la mejora del suministro de sangre a las áreas afectadas para prevenir la recurrencia de la enfermedad. Los agentes antifúngicos utilizados en el tratamiento de hongos en pies y uñas están disponibles en forma de preparaciones locales (ungüentos, cremas, geles, etc.) y sistémicas (tabletas, soluciones para administración intravenosa y inyección intramuscular etc.)
Con hongos severos en los pies con numerosas grietas, erosiones y úlceras en la piel de los pies, se recomienda hacer baños tibios para los pies en una solución débil de permanganato de potasio. Mientras se baña, las escamas grandes deben separarse cuidadosamente de la piel de los pies. Después del baño, se aplica la crema Triderm sobre la piel seca (también se pueden usar otras cremas: Diprogent, Celestoderm B con gentamicina). Estas cremas contienen corticosteroides para reducir la inflamación y antibióticos para matar las bacterias.
Con un engrosamiento pronunciado de la piel (aumento de la queratinización), se recomienda eliminar primero todas las escamas, para que el local productos medicinales podría afectar directamente a la piel. La eliminación de una capa de piel excesivamente queratinizada se suele realizar con la ayuda de vaselina salicílica al 5-15% aplicada 2 veces al día (mañana y noche). Las escamas de piel exfoliada se eliminan cuidadosamente con una piedra pómez.
En caso de curación de erosiones y úlceras, la ausencia de llanto de los pies (humectación y ablandamiento de la piel de los pies), puede continuar con el tratamiento principal: el uso de agentes antifúngicos. Actualmente, existe una variedad bastante amplia de medicamentos antimicóticos, tanto tópicos como sistémicos.
Preparados locales (ungüentos, cremas, sprays) utilizados para tratar hongos en los pies y las uñas.
- Lamisil Dermgel, Lamisil crema, Lamisil spray: contienen una sustancia que mata la mayoría de los tipos de hongos que dañan los pies y las uñas. Lamisil Dermgel (o Lamisil crema) se aplica sobre la piel y las uñas lavadas y secas, frotando suavemente una vez al día durante una semana.
- Nizoral (crema tópica): causa la muerte o detiene la reproducción de la mayoría de los hongos que causan daños en la piel de los pies y las uñas. La crema Nizoral se aplica sobre la piel de los pies y las uñas, frotando ligeramente, 1-2 veces al día.
Fármacos sistémicos utilizados en el tratamiento de más casos dificiles hongos en las uñas y los pies:
- Lamisil - disponible en tabletas de 250 mg. Provoca la muerte de los hongos que afectan a los pies y las uñas. Lamisil se toma una tableta (250 mg) por día. La duración del tratamiento es de 2 a 6 semanas y la determina el médico tratante.
- El itraconazol (Orungal) está disponible en cápsulas de 100 mg. Activo contra la mayoría de los hongos que dañan la piel de los pies y las uñas. Orungal se toma 2 cápsulas una vez al día durante 3 meses o cursos: 2 cápsulas (200 mg por dosis) 2 veces al día - 7 días, luego un descanso de 3 semanas (cuando no se toma el medicamento) y un segundo curso de 2 cápsulas 2 veces al día. Para el tratamiento de hongos en las uñas en las manos, se requieren 2 cursos, en las piernas: 3-4 cursos.
Debe recordarse que los hongos en las uñas y los pies son causados por diferentes tipos de hongos y, por lo tanto, antes de comenzar el tratamiento, es necesario averiguar el tipo de hongo y su sensibilidad a varios medicamentos antimicóticos.
Tratamiento alternativo de hongos en pies y uñas
Las recetas también se utilizan en el tratamiento de hongos en las uñas y los pies. medicina tradicional. A continuación se muestran los más efectivos. métodos populares tratamiento de hongos de la piel de los pies y uñas.
Veronica grass es un remedio popular contra los hongos en los pies y las uñas. En un litro de agua, hierva 2 tallos de hierba Veronica durante 5 minutos. Después de hervir, se recomienda esperar hasta que el caldo se caliente y hacer un baño de pies con el caldo durante 10-15 minutos. En total, se toman 10-15 baños.
El ajo combinado con mantequilla ayudará a eliminar los hongos en las uñas y los pies. Los ajos se frotan (o machacan) y se mezclan uno a uno con mantequilla. La mezcla resultante lubrica las áreas afectadas de la piel y las uñas.
Los baños de sal marina ayudarán a hacer frente a los hongos en los pies y las uñas: se debe disolver una cucharadita de sal marina en un litro de agua y enjuagar con una solución todas las noches durante 10 días.
La causa más común de hongos en los pies es el uso regular de zapatos cerrados de baja calidad hechos de materiales densos. No dejan pasar el aire, contribuyendo así al desarrollo de la microflora patógena. Averigüemos cómo se realiza el tratamiento de los hongos en los pies, incluso en el hogar. Para deshacerse de una enfermedad lo antes posible, que causa no solo una sensación de incomodidad, sino que también reduce la confianza de una persona debido al hecho de que tiene una apariencia antiestética.
Formas de micosis de los pies y sus síntomas.
Los científicos saben cientos varios tipos hongos que pueden provocar lesiones en la piel de los pies. Sin embargo, parecen casi iguales. En la gran mayoría de los casos, el hongo afecta los pliegues interdigitales del pie. Pero no causa ninguna molestia y la persona no nota los síntomas del desarrollo de la enfermedad. Después de un tiempo, el hongo se extiende por la superficie del pie, afectando principalmente las áreas de la piel que causan carga máxima mientras camina. ¿Cuáles son los síntomas de una infección por hongos?
- Formación de pequeñas grietas entre los dedos.
- Prurito constante.
- Sequedad excesiva y descamación de la piel entre los dedos (con el tiempo se extiende a toda la superficie del pie).
- Engrosamiento de algunas zonas de la piel.
- Enrojecimiento de las zonas afectadas por el hongo.
- Sensación de ardor constante.
- La aparición de pequeñas burbujas llenas de líquido.
La infección de las placas ungueales de los pies ocurre, por regla general, en baños públicos, saunas, piscinas. Por lo tanto, para evitar visitar esos lugares, es importante usar zapatos intercambiables. ¿Cómo se produce la infección? Las partículas muertas de piel infectada con un hongo patógeno caen al suelo. En condiciones de alta humedad, el hongo no solo puede persistir durante mucho tiempo, sino también multiplicarse.

La aparición de micosis de los pies se ve facilitada por lesiones en las uñas, especialmente múltiples (en atletas), alteración del suministro de sangre a las extremidades, lesiones graves enfermedades acompañantes(diabetes mellitus, inmunodeficiencia, enfermedades de la sangre). El hongo a menudo se propaga dentro de la familia cuando se usan zapatos compartidos, toallas, paños, tratamiento insuficiente del baño después del lavado. Al peinar los focos de reproducción del hongo del pie, puede extenderse a las uñas de las manos.
Forma escamosa o borrada
Los especialistas distinguen varias formas de hongos en los pies. Con una forma de micosis borrada (escamosa), la piel entre los dedos, en las superficies laterales de los pies y en el talón, se despega. La forma escamosa de las lesiones cutáneas es la inicial, en ausencia de tratamiento oportuno progresa gradualmente, convirtiéndose en más graves: hiperqueratósica, intertriginosa y dishidrótica.
En pacientes con la forma de micosis hiperqueratósica, el patrón de la piel se vuelve más pronunciado, la capa de la epidermis se espesa, se observa una ligera descamación en pequeños pliegues de la piel. Hay áreas queratinizadas cubiertas de grietas. Picazón, aparece sequedad, se producen molestias (en una pequeña parte de los pacientes también hay dolor).
intertriginoso
La forma intertriginosa de micosis de los pies se diagnostica en aproximadamente el 10% de los casos. Se caracteriza por lesiones profundas de los pliegues cutáneos. En el área entre los dedos de los pies, aparece enrojecimiento, aparecen grietas que acompañan a la descamación de la capa superior de la piel. Periódicamente, se produce un dolor desagradable, especialmente cuando se usan zapatos cerrados incómodos.
dishidrótico
La forma dishidrótica de una infección fúngica del pie se caracteriza por la aparición en la piel de pequeñas burbujas llenas de un líquido transparente. Con una inflamación severa, se abren y forman una superficie erosionada. Observado descamación severa y exfoliación de las capas de la epidermis. Los síntomas de la forma dishidrótica son picazón severa, que se convierte en ardor, hinchazón e incluso fiebre.
Cómo curar la onicomicosis de los pies con productos farmacéuticos
Tratamiento médico hongos en los pies implica el uso de medicamentos locales o sistémicos. Los locales incluyen geles, barnices, cremas, ungüentos y aerosoles, sistémicos: tabletas o cápsulas por vía oral. Antes de asignar un determinado fármaco antimicótico es necesario determinar la sensibilidad del patógeno al componente activo del agente. Para hacer esto, el paciente pasa un análisis especial (raspado de la placa de la uña), que permite a los especialistas averiguar qué tipo de hongo causó la enfermedad.
Tratamiento médico
Los medicamentos para el tratamiento del pie de atleta están disponibles en forma de tabletas o cápsulas y se prescriben para uso a largo plazo (alrededor de 4 a 6 meses). La selección de un agente en particular puede llevarse a cabo solo después de determinar el tipo de hongo y la exclusión. posibles contraindicaciones para su uso (por ejemplo, durante el embarazo). Se toman de acuerdo con el principio de la llamada terapia de pulso (cursos cortos con descansos largos y dosis altas).
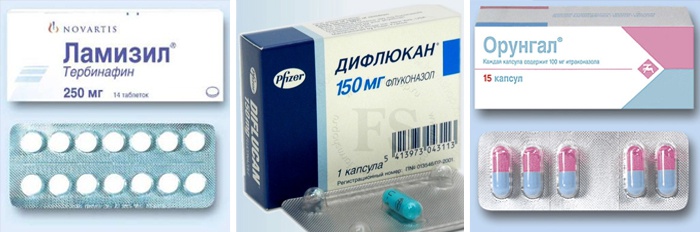
Para el tratamiento de la onicomicosis se pueden utilizar agentes antifúngicos sistémicos con principios activos como terbinafina, itraconazol, fluconazol, griseofulvina y ketoconazol. Algunas preparaciones también contienen probióticos de esporas eficaces. En la mayoría de los casos, los especialistas prescriben Diflucan, Lamisil u Orgunal. Estos medicamentos eliminan eficazmente los hongos en los pies. Enumeramos las principales contraindicaciones para el nombramiento de medicamentos antimicóticos sistémicos:
- enfermedades crónicas hígado y riñones.
- Embarazo, lactancia.
- Deficiencia de lactasa o intolerancia individual.
- Tomar ciertos otros medicamentos.
- Hipersensibilidad al ingrediente activo de la droga.
La selección es de gran importancia. zapatos comodos tanto durante el tratamiento de la micosis del pie, como después de su finalización. La compresión de los tejidos provocada por el calzado puede provocar la exacerbación o la aparición de onicomicosis subungueal. Los exámenes de control en el especialista tratante deben realizarse por primera vez en dos semanas, luego cada mes. La microscopía se realiza 6 meses después de finalizar el tratamiento.
Remedios tópicos: cremas, sprays y ungüentos
fondos locales se usan en las etapas iniciales de los hongos en los pies y tienen menos efectos sistémicos en el cuerpo que los medicamentos. Son más efectivos cuando se usan como parte de terapia compleja. Las cremas, geles o pomadas se aplican después de limpiar la piel de los pies con ligeros movimientos de frotamiento. El procedimiento debe realizarse dentro de 7-10 días. La herramienta se aplica no solo a la uña afectada, sino también al área de la piel que la rodea.
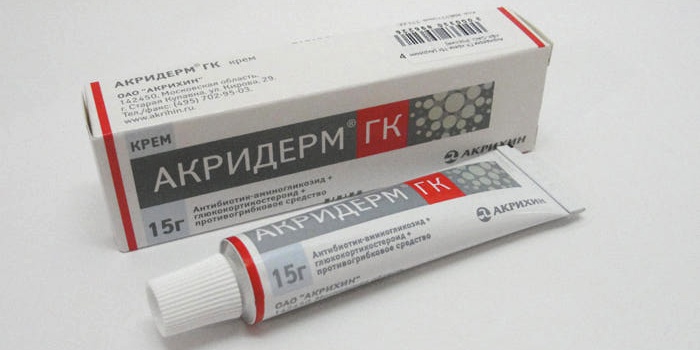
Una buena alternativa a lo anterior. formas de dosificación son esmaltes de uñas medicados. Cuando se aplican por primera vez con una lima de uñas desechable, se eliminan las áreas de la superficie de la uña dañadas por el hongo y luego se desengrasa la uña con alcohol. El barniz antimicótico se seca rápidamente, durante 3-5 minutos. Enumeramos las principales ventajas de tales medicamentos:
- La composición de los barnices incluye sustancias con efecto secante.
- El agente líquido puede penetrar profundamente en la placa de la uña.
- Una vez que el barniz se ha endurecido, no entra aire en la uña. Esto detiene la reproducción del hongo y conduce a su muerte.
- La película protectora que se forma en la superficie de la uña evita la reinfección con el hongo.
Métodos para el tratamiento de la micosis de los remedios populares de los pies.
La eficacia del tratamiento de la micosis de los pies con preparaciones medicas- muy alto. Sin embargo, muchas personas prefieren los métodos tradicionales al uso de drogas. Para el tratamiento de la micosis de los pies, se utilizan peróxido de hidrógeno, ajo, celidonia, formalina, verde brillante, café, permanganato de potasio, glicerina y otras sustancias. Descubramos lo más medios eficaces para combatir el hongo, que se puede preparar en casa.
Recetas caseras con vinagre
- Mezcla vinagre con agua en una proporción de 1:6. Vaporiza bien tus pies antes de aplicar la solución. Retire la piel áspera de los pies, corte la parte de las uñas afectada por el hongo (en la medida de lo posible). Remoje sus pies en la solución de vinagre durante 2-3 minutos. Frote bien las uñas y la piel entre los dedos de los pies. Realice este procedimiento cada dos días durante dos semanas.

- Mezcle en un recipiente pequeño 1 cucharadita de vinagre al 70%, aceite vegetal, ftalato de dimetilo y una yema de huevo. Mezcle bien la solución, aplíquela sobre las uñas afectadas. Póngase medias o calcetines, después de envolver sus piernas con una envoltura de plástico. Enjuague sus pies con agua tibia después de 3-4 horas. Repita el procedimiento 3-4 veces. Guarde la composición preparada en el refrigerador.
Tratamiento con yodo
La mayoría remedio disponible para el tratamiento de las uñas afectadas: una solución alcohólica de yodo. Destruye el hongo actuando directamente sobre él. Es importante saber que la solución de yodo puede causar una reacción alérgica. Por ello, un día antes de su uso, aplicar una gota de yodo en la piel del contorno del codo. Si no hay irritación, picazón o enrojecimiento de la piel, puede continuar con el tratamiento de manera segura.

Aplique una solución de alcohol al cinco por ciento de yodo una gota en cada uña dos veces al día. Para ello, es conveniente utilizar un bastoncillo de algodón empapado en el producto. Recuerda que el yodo tiñe las uñas de color amarillento. Si esto le confunde, planifique el tratamiento de la micosis del pie para el período de vacaciones. Someter a tratamiento profiláctico las uñas adyacentes a los dedos afectados por el hongo, aplicándoles 1 gota de yodo cada 2 días. Trate de no tocar la piel al lado de las uñas.
Aproximadamente una semana después de comenzar el tratamiento, comenzará a sentir picazón y ardor en las áreas tratadas. Si las sensaciones son demasiado fuertes, aplique el remedio en las uñas cada dos días, ¡pero no aumente la cantidad de yodo! Se cree que la aparición de tales síntomas es un signo del comienzo de la destrucción del hongo. El tratamiento de la micosis con yodo se realiza durante 3-4 semanas.
Detergente de ropa
Otro metodo efectivo la lucha contra el hongo implica el uso de jabón para lavar ropa y alquitrán de abedul. Remoja tus pies en agua tibia y frótalos con una toallita con jabón durante 15 a 20 minutos. Recorte las partes de las uñas afectadas por el hongo, seque los pies y aplique crema nutritiva. Lávese los pies por la mañana con agua fría, aplique alquitrán de abedul en las uñas y en las grietas entre los dedos de los pies. Espere 2 horas, seque sus pies, póngase calcetines de algodón. No te los quites durante 2 días. Lávese los pies después de este tiempo detergente de ropa y untar con alquitrán de abedul. Repetir en una semana.
![]()
Bicarbonato de sodio
Aplique una pasta de bicarbonato de sodio y agua en las áreas afectadas del pie durante 15 a 20 minutos, luego enjuague con agua fría y espolvoréelas con talco para bebés. También se recomienda usar refrescos con sal de mesa para baños de pies fríos. Disolver 1 cucharada de estos ingredientes en 2 litros de agua. El baño se realiza antes de acostarse, tras lo cual se lavan los pies con agua tibia.
Ácido bórico
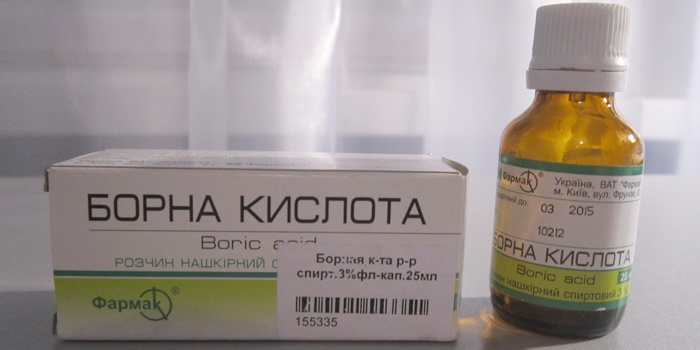
Ácido bórico en el tratamiento de la micosis de los pies, se utiliza en forma de polvo, pomada o solución de alcohol:
- Disolver 2 cucharadas de polvo de ácido bórico en 3-4 litros agua caliente(con una temperatura de al menos 55 grados). Remoje sus pies en el baño de pies durante 15-20 minutos. No es necesario enjuagar los pies después del procedimiento, solo séquelos con una toalla limpia. Se recomienda usar tales baños de 3 a 6 veces por semana (dependiendo de la etapa de la micosis).
- Se aplica ácido bórico en forma de polvo o de solución alcohólica sobre los placas de uñas 2 veces al día (mañana y tarde). Después de que el medicamento se haya absorbido, es recomendable ponerse calcetines limpios y secos.
Foto: cómo se ve un hongo en el pie.
Siga las reglas para la prevención de la micosis y controle regularmente la piel de los pies, porque si se ve afectado un hongo, lo más importante es comenzar el tratamiento de manera oportuna. Esto se deshará de síntomas desagradables en tiempo más corto. Tratamiento de hongos en los pies forma de correr dura más y es menos eficaz. En las siguientes fotos puedes ver cómo son los pies de las personas con micosis.
El hongo del pie es una enfermedad muy común. Según las estadísticas, aproximadamente la mitad de la humanidad sufre de esta enfermedad de una forma u otra, porque en primeras etapas la enfermedad apenas se manifiesta.
Es fácil de contraer, basta con un solo contacto con la fuente de infección. Puede contraer hongos en los pies en el baño, el baño, el vestuario de otra persona o al usar las pantuflas de otra persona.
El problema debe abordarse cuando se detectan los primeros síntomas. Para el tratamiento, barato, pero medicamentos efectivos, son capaces de superar los hongos en los pies en poco tiempo.
Causas
Solo puede infectarse con el hongo a través del contacto directo con él.
La mayoría de las veces esto sucede en lugares públicos: piscinas, baños, saunas, vestuarios, especialmente cuando se usan los zapatos de otra persona o se camina descalzo. Es posible que el hongo se transmita a través del uso de herramientas de pedicura mal higienizadas.
La mayoría de las personas tienen un sistema inmunológico fuerte para hacer frente a la enfermedad. Pero hay ciertos factores que contribuir al crecimiento de hongos:
- Edad avanzada. Las personas mayores deben tener mucho más cuidado debido a la reducción de la inmunidad.
- Lesiones en la piel de los pies. Mediante heridas abiertas es mucho más fácil para el hongo penetrar en el cuerpo humano y comenzar a multiplicarse activamente. Es necesario monitorear cuidadosamente el estado de sus pies para detectar la presencia de cualquier tipo de daño en ellos. En caso de detección, es necesario procesar cuidadosamente el área afectada.
- Uso de calzado fabricado con materiales sintéticos. En zapatos cerrados que se sientan muy apretados en el pie, los pies sudan más activamente. Esto conduce a la creación de excelentes condiciones para la reproducción del agente causal del hongo.
- La presencia de inmunodeficiencia. Se observa en quienes toman corticosteroides durante mucho tiempo, en.
- Exposición frecuente y prolongada de los pies a un ambiente húmedo y relativamente cálido (aumento de la sudoración, zapatos mojados, etc.). Mantenga sus pies calientes y secos.
- Caminar descalzo (o con zapatos de otra persona) en clubes deportivos, piscinas, saunas. El hongo es muy tenaz; puede pasar del piso o de los zapatos de otra persona a la piel de su pie.
Muy a menudo, el hongo comienza en el espacio entre los dedos de los pies y luego se propaga a las partes inferior y lateral del pie.
Signos de infección
La lista de los primeros síntomas de un hongo en los pies que ha surgido consta de:
- el comienzo de la descamación de la piel;
- la aparición de escamas y engrosamiento de la piel;
- la aparición de enrojecimiento;
- la aparición de pequeñas vesículas con icor;
- la aparición de varias grietas en la piel entre todos los dedos;
- la aparición de ardor leve y picazón.
Vale la pena recordar que cada síntoma se manifiesta individualmente, alguien tiene todos a la vez y alguien tiene solo uno.

Síntomas de hongos en los pies
Cuando apareció un hongo en los pies, los síntomas que se manifiestan son picazón e inflamación de la piel de los pies. La piel afectada se descama y se agrieta con el tiempo. En este caso, los síntomas dependen directamente del tipo de hongo del pie que se presente.
- Con una forma borrada de la enfermedad, los pacientes prácticamente no tienen quejas: la picazón casi no les molesta. Son estos pacientes los que a menudo son la fuente de infección para otros.
- forma intertriginosa el hongo comienza con llanto, enrojecimiento e hinchazón. Con el tiempo, aparecen erosiones en la piel, grietas profundas, cubiertas de escamas a lo largo de los bordes. Los pacientes están preocupados por la picazón severa, el dolor y el olor desagradable.
- Forma hiperqueratósica- representa engrosamientos cutáneos infiltrados con una descamación harinosa claramente expresada que se observa en los pliegues cutáneos. Se acompaña de queratinización, con grietas, parches, picazón y sequedad, molestias correspondientes. En casos raros, dolor.
- dishidrótico- acompañado de la formación de pequeñas vesículas llenas de un líquido claro, que, en caso de inflamación severa, pueden abrirse, formando una superficie erosionada. Con una enfermedad de esta forma, descamación y descamación de la piel con picazón severa, transformándose en ardor, hinchazón e incluso fiebre.
Etapas de la enfermedad
Antes de recetar medicamentos, debe decidir en qué etapa se encuentra el hongo del pie.
- Periodo de incubación. La duración de esta etapa puede variar en un rango bastante amplio, de 3 a 14 días.
- Etapa de manifestaciones iniciales. Durante este período, aparece picazón en los pies, la piel se enrojece y se hincha ligeramente, se notan pequeñas grietas.
- Etapa intermedia. Sobre el piel hay manchas que poco a poco crecen, se pelan y pican.
- Infección fúngica extensa. El proceso afecta a la uña del pie, que pierde su brillo, se desvanece, se desmorona y se deforma. La piel de los pies se exfolia, aparecen profundas grietas dolorosas.
Si es oportuno y tratamiento efectivo la micosis del pie no se lleva a cabo, luego del inicio de una mejora a corto plazo, se puede observar una recaída de la enfermedad y una transición a una forma crónica.
¿Cómo se ven los hongos en los pies?: foto
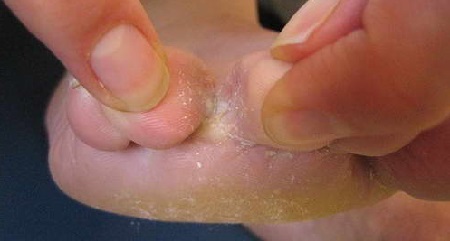
¿Cómo deshacerse?
El tratamiento de las infecciones por hongos debe comenzar con un diagnóstico, ya que varios tipos de hongos pueden afectar la piel. pueden unirse infección bacteriana lo que complica la terapia.
El médico realiza un examen examinando la piel bajo una lámpara especial y tomando raspados. Después de eso, le dirá exactamente qué medicamentos económicos pero efectivos debe tomar para el tratamiento, y también le dirá cuánto tiempo llevará deshacerse del hongo para siempre.
Tratamiento de hongos en los pies: ungüentos, cremas, tabletas.
¿Qué medicamentos económicos, pero al mismo tiempo efectivos, hay en el mercado? Consideremos con más detalle. Así que entre los reales drogas activas que se presentan en la farmacia se pueden distinguir:
- tanactina (tolnaftat);
- miconazol (micatina).
- lamisil (terbinafina);
- clotrimazol (lotrimina);
Se aplican externamente y se aplican solo en el área afectada. Medicamentos más fuertes, si lo anterior no dio el resultado deseado:
- tabletas de terbinafina o lamisil;
- tabletas de diflucan (fluconazol);
- tabletas de esporanox (itraconazol);
- ungüento de butenafina (mentax);
- ungüento de naftifina (naftina).
En el caso de una forma grave de hongos en los pies, es necesario tratamiento sistémico, que será prescrito únicamente por un dermatólogo, posiblemente en combinación con remedios caseros.
Cómo tratar los hongos en los pies en casa
En combinación con medicamentos para el tratamiento del uso de hongos probado por el tiempo recetas populares Son fáciles de usar en casa.
- Un litro de agua hirviendo vierta cuatro cucharadas de celidonia y hierva el caldo durante 3 minutos. Necesitas remojar tus pies en este baño durante media hora. Necesitas tomar este baño durante 3 semanas, sin faltar un solo día.
- Tome el ajo y frótelo en un rallador o tritúrelo en una prensa de ajo. Mezcle la masa de ajo con una cantidad igual de mantequilla. La masa resultante se utiliza para lubricar las zonas afectadas de la piel dos veces al día hasta su completa recuperación.
- En la etapa inicial de la enfermedad, espolvorear café instantáneo grietas entre los dedos y así caminar. Según las revisiones, el hongo pasa muy rápido.
- La menta frotada con sal a menudo se aplica a las áreas afectadas.
- alquitrán de abedul. Vaporiza tus pies con agua jabonosa, limpia con piedra pómez y engrasa con alquitrán. Después de 1,5 horas, limpie el alquitrán, no se lave los pies. Repita el procedimiento después de 2 días. Para cura completa 3-4 procedimientos son suficientes.
- El aceite de árbol de té da buenos resultados. Siempre que el grado de daño a la piel de las piernas no sea fuerte. Por lo general, el curso del tratamiento dura 3 meses.
Al mismo tiempo, debe hacer sistema inmunitario. Ella siempre debe estar arriba. Si el médico lo considera necesario, se prescriben procedimientos especiales de fisioterapia y terapia antimicótica en forma de tabletas.
Para curar los hongos en los pies más rápido, preste atención a las siguientes recomendaciones:
- Aumento de la inmunidad: tomar vitaminas, inmunoestimulantes.
- Tratamiento de la enfermedad subyacente, que debilita el cuerpo y crea un terreno fértil para la aparición de una infección por hongos. Estas patologías suelen ser infecciones crónicas, varias enfermedades piel.
- El uso de antibióticos cuando se adjunta a una infección bacteriana fúngica.
Como regla general, las infecciones fúngicas de los pies no representan un gran peligro para la salud y la vida humana. Pero tienen un curso crónico, son un foco de inflamación, reducen la inmunidad y también conducen a la aparición de reacciones alérgicas.
Artículos similares
-
Inglés - reloj, tiempo
Todos los que están interesados en aprender inglés han tenido que lidiar con designaciones extrañas p. metro. y un m , y en general, dondequiera que se mencione la hora, por alguna razón solo se usa el formato de 12 horas. Probablemente para nosotros viviendo...
-
"Alquimia en papel": recetas
Doodle Alchemy o Alchemy on paper para Android es un interesante juego de rompecabezas con hermosos gráficos y efectos. Aprende a jugar este increíble juego y encuentra combinaciones de elementos para completar Alchemy on Paper. El juego...
-
¿El juego falla en Batman: Arkham City?
Si se enfrenta al hecho de que Batman: Arkham City se ralentiza, se bloquea, Batman: Arkham City no se inicia, Batman: Arkham City no se instala, no hay controles en Batman: Arkham City, no hay sonido, aparecen errores arriba, en Batman:...
-
Cómo destetar a una persona de las máquinas tragamonedas Cómo destetar a una persona de los juegos de azar
Junto con un psicoterapeuta en la clínica Rehab Family en Moscú y un especialista en el tratamiento de la adicción al juego, Roman Gerasimov, Rating Bookmakers trazó el camino de un jugador en las apuestas deportivas, desde la formación de la adicción hasta la visita a un médico,...
-
Rebuses Entretenido rompecabezas rompecabezas adivinanzas
El juego "Acertijos Charadas Rebuses": la respuesta a la sección "Acertijos" Nivel 1 y 2 ● Ni un ratón, ni un pájaro: retoza en el bosque, vive en los árboles y roe nueces. ● Tres ojos - tres órdenes, rojo - el más peligroso. Nivel 3 y 4 ● Dos antenas por...
-
Condiciones de recepción de fondos por veneno.
CUÁNTO DINERO VA A LA CUENTA DE LA TARJETA SBERBANK Los parámetros importantes de las transacciones de pago son los términos y tasas para acreditar fondos. Estos criterios dependen principalmente del método de traducción elegido. ¿Cuáles son las condiciones para transferir dinero entre cuentas?


