วิธีการผ่าตัดหลอดเลือดบริเวณขา การผ่าตัดบายพาสหลอดเลือดบริเวณแขนขาส่วนล่าง การทำศัลยกรรมพลาสติกแบบจุลศัลยกรรม
การผ่าตัดบายพาสเป็นการแทรกแซงการผ่าตัดซึ่งมีการสร้างทางเบี่ยง (anastomoses) เทียมขึ้น โดยเลี่ยงหลอดเลือดที่ได้รับผลกระทบ เพื่อคืนปริมาณเลือดไปยังอวัยวะและเนื้อเยื่อ เพื่อจุดประสงค์นี้ shunts ถูกนำมาใช้ (ภาษาอังกฤษ shunt - สาขา) ซึ่งเป็น autograft ของหลอดเลือดที่นำมาจากผู้ป่วยก่อนการผ่าตัด ในความทันสมัย การปฏิบัติทางการแพทย์ส่วนที่ใช้กันมากที่สุดของหลอดเลือดแดงเต้านมภายใน ขนาดใหญ่ หลอดเลือดดำซาฟีนัสขา หลอดเลือดแดงเรเดียล พื้นผิวด้านในปลายแขน
กรณีร้ายแรงได้รับการรักษาโดยผู้เชี่ยวชาญ คนที่เป็นผู้นำ การกินเพื่อสุขภาพอยู่ในน้ำหนักที่เหมาะสมของเขาและการเล่นกีฬาจะไม่มีเส้นเลือดขอด มันเป็นเพียงปัญหาด้านสุนทรียภาพ นอกจากนี้ยังไม่สะดวก คุณควรปรึกษาแพทย์เมื่อเส้นเลือดขอดมีขนาดใหญ่อยู่แล้ว เท็จ. ไม่ว่าพวกเขาจะแสดงอาการลักษณะเฉพาะหรือไม่แสดงอาการ แนะนำให้รักษาตั้งแต่เนิ่นๆ เพื่อหลีกเลี่ยงภาวะแทรกซ้อนที่อาจเกิดขึ้นในอนาคต
ปรากฏเฉพาะในน่องเท่านั้น นอกจากนี้ยังสามารถติดกับต้นขาหรือส่วนโค้งของเท้าได้อีกด้วย วิธีเดียวที่จะกำจัดพวกมันได้คืออยู่ในห้องผ่าตัด ไม่ โชคดีนะ Safenectomy หรือการปอกเป็นการรักษาที่ก้าวร้าวมาก และระยะเวลาหลังผ่าตัดจะยาวนานและยุ่งยากสำหรับคนไข้ แต่มีวิธีการบุกรุกน้อยที่สุดที่ให้ผลลัพธ์คล้ายกัน Arroyo กล่าว ดร. Rosanna Negre Dalmau จากสถาบัน Benito ซึ่งเชี่ยวชาญด้านเส้นโลหิตตีบ การแข็งตัวของความเย็น ไมโครโฟโตนิกส์ และเลเซอร์หลอดเลือด ชอบที่จะ “รักษา” เส้นเลือดขอดหลอดเลือดดำโดยใช้โฟม โดยไม่คำนึงถึงขนาดและตำแหน่ง โดยมีเงื่อนไขว่าหลอดเลือดนั้นอยู่ตื้น ๆ หรือเข้าถึงได้ง่าย "
การผ่าตัดกำหนดไว้สำหรับผู้ป่วยที่เป็นโรคหลอดเลือดที่เกี่ยวข้องกับรอยโรคหลอดเลือดตีบตัน และโป่งพอง การแทรกแซงการผ่าตัดเพื่อบายพาสหลอดเลือดช่วยปรับปรุงคุณภาพชีวิตของผู้ป่วยอย่างมีนัยสำคัญและป้องกันการเกิดภาวะแทรกซ้อนร้ายแรงเช่นกล้ามเนื้อหัวใจตาย, โรคหลอดเลือดสมอง, โรคเนื้อตายเน่า แขนขาตอนล่าง.
การผ่าตัดบายพาสหลอดเลือดคืออะไร?
อย่างไรก็ตาม Javier Moreno ผู้อำนวยการสถาบัน Medical Laser Institute เลือกเลเซอร์จากภายในร่างกาย “เหมาะสำหรับผู้ที่มีเส้นเลือดขอดรุนแรงเด่นชัดด้วย ความไม่เพียงพอของหลอดเลือดดำ- ข้อดีของทั้งสองวิธีคือฝึกฝนแบบผู้ป่วยนอกและช่วยให้ผู้ป่วยกลับมาทำกิจกรรมทางสังคมและการทำงานได้โดยไม่มีปัญหาใดๆ
ใช่ แต่ควรหลีกเลี่ยงฤดูร้อนจะดีกว่า ประการแรก เนื่องจากนี่คือประเทศสเปน และความร้อนในฤดูร้อนก็สามารถลุกลามได้ “แม้ว่าเราจะหลีกเลี่ยงการผ่าตัด แต่เรายังคงพันผ้าพันแผลขนาดใหญ่ของกระบวนการผ่าตัดไว้ เราต้องสวมถุงน่องต่อไปตลอดทั้งวัน แม้กระทั่งตอนนอน” นพ. บันดาเล่า
การผ่าตัดหัวใจ
การปลูกถ่ายบายพาสหลอดเลือดหัวใจ (CABG) จะดำเนินการเมื่อใด มีความเสี่ยงสูงการพัฒนาของกล้ามเนื้อหัวใจตายและประสิทธิผลของการรักษาด้วยยาไม่เพียงพอ
เป้าหมายหลัก การแทรกแซงการผ่าตัดคือการฟื้นฟูการไหลเวียนของเลือดเต็มที่ผ่านหลอดเลือดหัวใจที่ไปเลี้ยงกล้ามเนื้อหัวใจ เป็นผลให้การขนส่งออกซิเจนและสารอาหารเข้าสู่กล้ามเนื้อหัวใจเป็นปกติซึ่งช่วยเพิ่มความสามารถในการทำงานและทำให้สภาพทั่วไปของผู้ป่วยเป็นปกติ
นี้ ผลข้างเคียงโดยไม่มีผลกระทบ แต่ถ้าดวงอาทิตย์ให้พวกมันก็อาจเป็นจุดได้ เมื่อใช้วิธีการใหม่ๆ เส้นเลือดขอดจะไม่ปรากฏอีก เกือบจะถูกต้อง การผ่าตัดสิ่งที่ผู้เชี่ยวชาญเรียกว่าการกลับเป็นซ้ำคิดเป็น 60% ของกรณีทั้งหมด เมื่อใช้ไมโครเพลนหรือเลเซอร์จะไม่ถึง 5%
มีเส้นเลือดขอดมากกว่าที่มองเห็นได้ มีการติดตั้งพันธุ์ในหลอดเลือดดำผิวเผินเท่านั้น หลังจากเอาเส้นเลือดที่เสียหายออก คุณจะมีช่วงเวลาที่ไม่ดี หลอดเลือดดำผิวเผินมีเพียง 5% ของเลือดทั้งหมดในแขนขาส่วนล่าง ส่วนที่เหลืออีก 95% ถูกขนส่งผ่านทางลึก ระบบหลอดเลือดดำ.
บ่งชี้ในการผ่าตัด ได้แก่ :
- โรคหลอดเลือดหัวใจตีบในระดับการทำงานสูง (การโจมตีบ่อยครั้ง, ความทนทานต่อการออกกำลังกายต่ำ);
- การรบกวนจังหวะอย่างรุนแรงที่เกี่ยวข้องกับ โรคหลอดเลือดหัวใจหัวใจ ( ภาวะหัวใจห้องบน, กลุ่มนอกระบบ, กระเป๋าหน้าท้อง fibrillation);
- กระบวนการทางพยาธิวิทยาของหลอดเลือดหัวใจสามเส้นขึ้นไป
- โป่งพองของกล้ามเนื้อหัวใจกับพื้นหลังของหลอดเลือดของหลอดเลือดหัวใจ
การปลูกถ่ายบายพาสหลอดเลือดหัวใจสามารถทำได้ทั้งกับหัวใจที่กำลังเต้นหรือใช้ระบบบายพาสหัวใจและปอด ทันสมัย การผ่าตัดหลอดเลือดใช้ทั้งสองวิธีในการผ่าตัด อย่างไรก็ตาม มีความเห็นว่าการผ่าตัดหัวใจที่เต้นอยู่มีผลระยะยาวน้อยกว่า (อายุของการแบ่งลดลง) และการ "ปิด" หัวใจจากการไหลเวียนมักทำให้เกิดภาวะแทรกซ้อนหลังการผ่าตัดในระยะเริ่มแรก
ด้วยการยกเว้นเส้นเลือดขอด การไหลเวียนที่ผ่าน “เส้นเลือดที่ป่วย” เหล่านี้จึงเป็นที่ยอมรับโดยไม่มีปัญหาใดๆ ในส่วนที่เหลือ หลอดเลือดดำที่แข็งแรงทั้งแบบผิวเผินและแบบลึก เมื่อจิลล์อายุ 15 ปี เธอเริ่มมีอาการหายใจลำบากเป็นช่วงๆ พ่อแม่ของเธอพาเธอไปหาหมอ โดยรับฟังเสียงหัวใจของเธอและบอกกับจิลว่าเธอน่าจะมีภาวะหัวใจเต้นผิดจังหวะหรือหัวใจเต้นผิดปกติ แพทย์ได้ส่งจิลและพ่อแม่ของเธอไปหาแพทย์โรคหัวใจ ซึ่งเป็นแพทย์ที่เชี่ยวชาญด้านโรคหัวใจ แพทย์โรคหัวใจได้ให้การวิจัยแก่ Gill และพาเธอเข้ารับการรักษาตามขั้นตอนที่เรียกว่าการใส่สายสวนหัวใจ
การปลูกถ่ายบายพาสหลอดเลือดหัวใจจะดำเนินการภายใต้ การดมยาสลบในขณะที่การปลูกถ่ายอวัยวะถูกเย็บด้านบนและด้านล่างส่วนที่ได้รับผลกระทบของหลอดเลือดหัวใจ ซึ่งจะกลับมาไหลเวียนของเลือดเต็มที่ไปยังบริเวณกล้ามเนื้อหัวใจ ก่อนการผ่าตัด ผู้ป่วยจะได้รับการตรวจวินิจฉัยซึ่งรวมถึง:
- คลื่นไฟฟ้าหัวใจ (ECG);
- การตรวจคลื่นไฟฟ้าหัวใจ (EchoCG);
- เอ็กซ์เรย์หน้าอก;
- การตรวจหลอดเลือดหัวใจ;
- การตรวจอัลตราซาวนด์(อัลตราซาวนด์) ของหลอดเลือดสมอง, อวัยวะในช่องท้อง;
- fibrogastroduodenoscopy (FGDS) เพื่อตรวจหลอดอาหาร กระเพาะอาหาร ลำไส้เล็กส่วนต้น;
- การตรวจเลือดทั่วไป, การตรวจปัสสาวะ, coagulogram
จำเป็นต้องมีการวินิจฉัยเพื่อชี้แจงลักษณะการไหลเวียนของเลือดในผู้ป่วยที่ได้รับผลกระทบ หลอดเลือดหัวใจ, ความสามารถในการทำงานของหัวใจ, การแข็งตัวของเลือด, การแพร่กระจายของกระบวนการหลอดเลือดแดงไปยังหลอดเลือดแดงอื่น หลังการผ่าตัด โอกาสที่จะเกิดภาวะกล้ามเนื้อหัวใจตายลดลงอย่างมีนัยสำคัญ กิจกรรมการเต้นของหัวใจจะเป็นปกติ และความต้านทานต่อความเครียดทางร่างกายเพิ่มขึ้น
การสวนหัวใจคืออะไร?
ในระหว่างการสวนหัวใจ แพทย์จะใส่ท่อยาวบางที่เรียกว่าสายสวนผ่านผิวหนังเข้าไปในหลอดเลือด เมื่อใส่สายสวนแล้ว แพทย์จะใช้เพื่อตรวจหัวใจหรือรักษาปัญหาเกี่ยวกับหัวใจบางอย่าง
การสวนหัวใจจะดำเนินการผ่านแผลเล็ก ๆ ที่ผิวหนัง จึงไม่ถือเป็นการผ่าตัด ในความเป็นจริง การใส่สายสวนหัวใจมักทำให้ไม่จำเป็นต้องผ่าตัดหัวใจแบบเปิด แพทย์เรียกขั้นตอนนี้ว่าเป็นขั้นตอนการบุกรุกน้อยที่สุด ในกรณีส่วนใหญ่ บุคคลนั้นจะมีรอยบุบเล็กๆ ตรงจุดที่ใส่สายสวนเท่านั้น
แผนการผ่าตัดบายพาสหลอดเลือดหัวใจ
การผ่าตัดสมอง
การผ่าตัดบายพาสหลอดเลือดสมอง ในกรณีการไหลเวียนของเลือดในสมองไม่เพียงพอ ซึ่งเกิดขึ้นเมื่อกระดูกสันหลังด้านซ้ายหรือด้านขวาอุดตัน และ หลอดเลือดแดงคาโรติด- เนื่องจากการอุดตันหรือการตีบของหลอดเลือดเหล่านี้ ทำให้ออกซิเจนและสารอาหารไม่เพียงพอเข้าสู่เนื้อเยื่อสมอง สิ่งนี้ทำให้เซลล์ประสาทขาดออกซิเจนและนำไปสู่ความตาย กระบวนการทางพยาธิวิทยาทำให้เกิดเงื่อนไขต่อไปนี้:
ทำไมแพทย์ถึงทำสวนหัวใจ?
แพทย์มักจะใส่สายสวนบริเวณขาหนีบ บางครั้งก็วางไว้บนแขนหรือคอ การใส่สายสวนหัวใจแทบจะไม่เคยทำให้เกิดอาการปวดเลย และความเสี่ยงของภาวะแทรกซ้อนก็ต่ำ แพทย์ต้องอาศัยการใส่สายสวนหัวใจด้วยเหตุผลสองประการ ประการแรก ช่วยให้พวกเขารวบรวมข้อมูลการวินิจฉัยเกี่ยวกับหัวใจและหลอดเลือด ประการที่สอง ช่วยให้คุณสามารถรักษาสภาวะการรักษาโรคหัวใจบางประเภทได้
การใช้สายสวนหัวใจเพื่อการวินิจฉัยช่วยให้แพทย์มีคุณสมบัติดังต่อไปนี้ เก็บตัวอย่างเนื้อเยื่อหัวใจและประเมินผล ข้อบกพร่องที่เกิดมาตรการพัฒนาหัวใจ ความดันโลหิตภายในหัวใจ วัดปริมาณออกซิเจนในหัวใจ ตรวจปัญหาเกี่ยวกับลิ้นหัวใจ มองหาลิ้นหัวใจตีบหรืออุดตัน หลอดเลือดกำหนดความจำเป็นในการรักษาหรือการผ่าตัดเพิ่มเติม นอกจากนี้ ภาวะหัวใจบางอย่างสามารถทำได้ด้วยการใส่สายสวนหัวใจ ขั้นตอนเหล่านี้มีดังต่อไปนี้
- – การละเมิดชั่วคราว การไหลเวียนในสมองพร้อมด้วยอาการทางระบบประสาทชั่วคราว (การมองเห็นบกพร่อง, การพูด, การเคลื่อนไหวของแขนขา);
- โรคหลอดเลือดสมองตีบ - การอุดตันของหลอดเลือดแดงที่ส่งเลือดไปยังบริเวณสมองอย่างต่อเนื่องอย่างต่อเนื่องซึ่งทำให้เกิดการปรากฏตัวของเนื้อเยื่อสมอง (ตาย) และเพิ่มขึ้น อาการทางระบบประสาท(อัมพาต อัมพฤกษ์ การพูดบกพร่อง และการทำงานของจิตใจ)
ผลที่ตามมาของโรคหลอดเลือดสมองนำไปสู่ความพิการ การปรับตัวทางสังคมของผู้ป่วยลดลง และคุณภาพชีวิตลดลง เพื่อป้องกันการเกิดภาวะแทรกซ้อนที่รุนแรง การผ่าตัดบายพาสจะดำเนินการในหลอดเลือดแดงที่เกี่ยวข้องกับการส่งเลือดไปเลี้ยงสมอง บ่งชี้ในการแทรกแซงการผ่าตัดคือ:
จะเกิดอะไรขึ้นก่อนการใส่สายสวนหัวใจ?
ปิดรูเล็กๆ ภายในหัวใจ ซ่อมแซมลิ้นหัวใจที่แคบหรือรั่ว รักษาภาวะหัวใจเต้นผิดจังหวะโดยการทำลายเนื้อเยื่อหัวใจที่ผิดปกติซึ่งทำให้เกิดการกักเก็บลิ่มเลือดที่ไม่เหมาะสม การทำ angioplasty หรือบอลลูน valvuloplasty บอลลูนขนาดเล็กในหลอดเลือดหรือลิ้นหัวใจเพื่อเพิ่มการไหลเวียนของเลือดใน วางอุปกรณ์นำไฟฟ้าที่เรียกว่าขดลวดเข้าไปในหลอดเลือดที่แคบลงเพื่อช่วยให้หลอดเลือดขยายใหญ่ขึ้น ก่อนที่จะแนะนำการใส่สายสวน แพทย์ของคุณมักจะทำการทดสอบบางอย่าง เช่น การตรวจคลื่นไฟฟ้าหัวใจ ซึ่งจะบันทึกกิจกรรมทางไฟฟ้าของหัวใจ
- การโจมตีชั่วคราวบ่อยครั้งที่ไม่สอดคล้องกับการบำบัดด้วยยา
- อาการถาวรและมีแนวโน้มที่จะก้าวหน้า
- หลอดเลือดที่ไม่เสถียรของหลอดเลือดแดงภายในและหลอดเลือดแดงกระดูกสันหลัง
- โป่งพองในสมองและเนื้องอกของฐานกะโหลกศีรษะที่ไม่คล้อยตามวิธีการรักษาอื่น ๆ
- ภาวะน้ำคร่ำ
ก่อนการผ่าตัดผู้ป่วยจะต้องได้รับการตรวจปริมาณและเทคนิคการผ่าตัด รวมถึงป้องกันความเสี่ยงที่อาจเกิดขึ้นระหว่างและหลังการผ่าตัด การวินิจฉัยที่จำเป็น ได้แก่ :
แพทย์อาจทำการตรวจคลื่นไฟฟ้าหัวใจด้วย ในการศึกษานี้คลื่นเสียงถูกนำมาใช้เพื่อสร้างภาพของหัวใจ ในบางกรณีที่พบไม่บ่อยนัก แพทย์อาจสั่งการตรวจ MRI หรือ เอกซเรย์คอมพิวเตอร์หัวใจ หากแพทย์ตัดสินใจสั่งสวนหัวใจ คุณจะต้องแจ้งแพทย์หากคุณมีอาการแพ้ใดๆ สิ่งนี้สำคัญมากหากคุณรู้ว่าคุณแพ้สิ่งต่อไปนี้
บ่งชี้และข้อห้าม
น้ำยางซีฟู้ดวัสดุตัดกันไอโอดีน - หากคุณกำลังใช้ยาคุณควรแจ้งให้แพทย์ทราบด้วย แพทย์ของคุณอาจต้องการให้คุณหยุดรับประทานยาบางชนิดหรือปรับขนาดยาในวันก่อนการใส่สายสวน นำรายชื่อยาไปที่โรงพยาบาลและแจ้งแพทย์ถึงขนาดยาและความถี่ในการรับประทานยา
- การตรวจอัลตราซาวนด์ดูเพล็กซ์ - ช่วยให้คุณกำหนดลักษณะและความเร็วของการไหลเวียนของเลือดหลักของสมองและการละเมิดตรวจสอบ ความสามารถในการทำงานเรือที่จะมีส่วนร่วมในการปฏิบัติการ
- ด้วยคลื่นสนามแม่เหล็ก, เอกซเรย์, angiography ภายในหลอดเลือดแดงของหลอดเลือดสมอง - ช่วยในการเลือกประเภทของการแทรกแซงการผ่าตัดที่เหมาะสม;
- การทดสอบบอลลูน - การทดสอบชั่วคราวที่จะมีส่วนร่วมในการผ่าตัดเพื่อตรวจสอบการตอบสนองของสมองต่อการหยุดไหลเวียนของเลือดในระหว่างหัตถการ
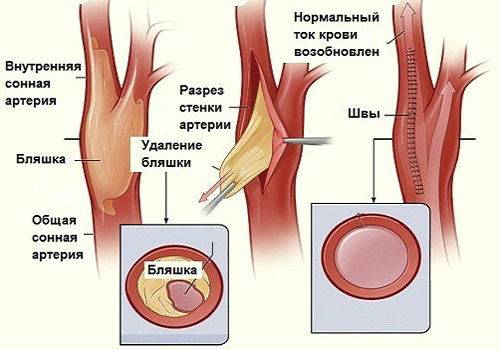
แผนการผ่าตัดเพื่อเอาคราบจุลินทรีย์ออกจากหลอดเลือดแดงคาโรติด
บายพาสหลอดเลือดแดง peroneal
แพทย์ของคุณอาจแนะนำให้คุณไม่ดื่มหรือรับประทานอาหารเป็นเวลาประมาณ 8 ถึง 12 ชั่วโมงก่อนการใส่สายสวน การมีอะไรอยู่ในท้องอาจเพิ่มความเสี่ยงต่อภาวะแทรกซ้อนจากการดมยาสลบ คุณสามารถกินและดื่มได้หลังการทดสอบ เมื่อถึงเวลาไปโรงพยาบาลควรสวมเสื้อผ้าที่สบาย ใส่ ถอด เครื่องประดับได้ง่าย โดยเฉพาะสร้อยคอ ที่อาจรบกวนภาพที่จะพรากจากใจได้ หากคุณมีแนวโน้มที่จะอยู่ในโรงพยาบาลหลังการใส่สายสวน ให้นำอุปกรณ์อาบน้ำและสิ่งของอื่น ๆ ที่อาจทำให้คุณรู้สึกสบายตัวมากขึ้นมาด้วย
การผ่าตัดบายพาสมีวัตถุประสงค์เพื่อฟื้นฟูการไหลเวียนของเลือดตามปกติในบริเวณเนื้อเยื่อสมองขาดเลือดและดำเนินการได้หลายวิธี ตัวเลือกแรกใช้ในกรณีที่เกิดความเสียหายต่อหลอดเลือดที่มีเส้นผ่านศูนย์กลางขนาดใหญ่ซึ่งมีอัตราการไหลเวียนของเลือดสูง ในกรณีนี้ จะใช้การแบ่งจากหลอดเลือดแดงอัลนาร์หรือหลอดเลือดดำเกรทซาฟีนัสของขา ขอบด้านหนึ่งของการปลูกถ่ายอัตโนมัติจะถูกเย็บไว้ใต้บริเวณที่มีการอุดตันและอีกด้านอยู่ด้านบนผ่านรูเจาะเข้าไปใน กระดูกขมับจึงสร้างเส้นทางบายพาสเพื่อส่งเลือดไปยังบริเวณสมอง ตัวเลือกที่สองกำหนดไว้สำหรับเส้นผ่านศูนย์กลางเล็กและความเร็วการไหลเวียนของเลือดของหลอดเลือดแดงที่ได้รับผลกระทบโดยใช้เทคนิคที่คล้ายกันโดยใช้หลอดเลือดขนาดเล็กจากผิวหนังของหนังศีรษะ
จะเกิดอะไรขึ้นระหว่างการสวนหัวใจ?
การใส่สายสวนหัวใจจะดำเนินการโดยแพทย์โรคหัวใจที่ได้รับการฝึกอบรมเฉพาะทาง และจะดำเนินการในห้องปฏิบัติการใส่สายสวนหัวใจ ห้องปฏิบัติการมีเครื่องถ่ายภาพวินิจฉัยและเอ็กซเรย์ซึ่งไม่พบในห้องผ่าตัดทั่วไป
การเกิดลิ่มเลือดในหลอดเลือดดำ: ข้อมูลทั่วไป
ขั้นแรก พยาบาลจะจับมือคุณเพื่อให้ยาและของเหลวแก่คุณในระหว่างขั้นตอน คุณจะนอนบนเปลขนาดเล็กที่รายล้อมไปด้วยเครื่องวัดหัวใจและอุปกรณ์อื่นๆ ทีมแพทย์และพยาบาลจะรับรองว่าคุณจะรู้สึกสบายตัวและขั้นตอนจะดำเนินไปอย่างราบรื่นไร้ความไม่สะดวก ห้องปฏิบัติการการสวนสายสวนมักมีตู้เย็นเพื่อปกป้องอุปกรณ์ที่มีความละเอียดอ่อน เพื่อให้ทีมแพทย์ได้จัดส่งผ้าห่มให้ความอบอุ่นแก่คุณ
การผ่าตัดหลอดเลือดเอออร์ตาในช่องท้อง
การผ่าตัดบายพาสเอออร์โธเฟอรัลใช้สำหรับการอุดตันของส่วนล่างของเอออร์ตาในบริเวณที่มีการแยกไปสองทาง (การแยกไปสองทาง) หรือรอยโรคหลอดเลือดแข็งตัวของหลอดเลือดแดงอุ้งเชิงกราน ส่วนใหญ่แล้วการผ่าตัดจะดำเนินการสำหรับกลุ่มอาการ Leriche ซึ่งมีลักษณะเฉพาะคือการอุดตันของหลอดเลือดแดงเหล่านี้อย่างต่อเนื่องโดยมีการพัฒนาของการไหลเวียนของเลือดบกพร่องผ่านหลอดเลือดที่ขาและการเกิดเนื้อตายเน่า ผู้ป่วยทุกรายที่ห้าที่มีกระบวนการทางพยาธิวิทยาจะต้องตัดแขนขาและสูญเสียความสามารถในการทำงาน
พยาบาลจะติดแผ่นแปะเล็กๆ บนหน้าอกของคุณ พวกเขาเชื่อมต่อกับเครื่องตรวจคลื่นไฟฟ้าหัวใจซึ่งจะตรวจสอบการเต้นของหัวใจในระหว่างขั้นตอน พยาบาลจะทำความสะอาดและอาจโกนบริเวณที่จะใส่สายสวนด้วย คุณจะได้รับการฉีดยาชา ในขณะนี้คุณสามารถรู้สึกได้ ความเจ็บปวดเฉียบพลัน- เมื่อบริเวณนั้นชาแล้ว จะมีการสอดปลอกพลาสติกเข้าที่ขาหนีบหรือแขน
แพทย์โรคหัวใจจะใช้รังสีเอกซ์เพื่อช่วยนำทางสายสวนขณะเคลื่อนผ่านหลอดเลือดไปยังหัวใจ เมื่อใส่สายสวนแล้ว แพทย์จะฉีดทิงเจอร์พิเศษจำนวนเล็กน้อยเข้าไปในหลอดเลือดและหัวใจ วัสดุตัดกันช่วยให้แพทย์มองเห็นหลอดเลือด ลิ้นหัวใจ และห้องหัวใจได้ชัดเจนยิ่งขึ้น
การผ่าตัดบายพาสหลอดเลือดหัวใจมีการกำหนดไว้ในกรณีต่อไปนี้:
- การอุดตันของหลอดเลือดแดงอุ้งเชิงกรานเมื่อไม่สามารถใช้วิธีการรักษาอื่นได้
- ความบกพร่องของหลอดเลือดแดงใหญ่ในช่องท้องทำให้หลอดเลือดแดงใหญ่ในช่องท้องไม่เพียงพอเรื้อรัง
- ในส่วนล่างของบริเวณช่องท้อง
การผ่าตัดประกอบด้วยการแยกส่วนของเอออร์ตาออกและเย็บส่วนที่แยกเหนือรอยโรคโดยใช้แผลด้านข้างในผนังช่องท้อง (แนวทาง Rob) วิธีการนี้เปรียบเทียบได้ดีกับการผ่าตัดเปิดหน้าท้อง (แผลผ่ากลางตามยาว) ผนังหน้าท้อง) เนื่องจากไม่ทำให้เกิดการตัดกันของเส้นประสาทส่วนเอวและการบาดเจ็บในลำไส้ซึ่งเอื้อต่อระยะเวลาการฟื้นฟูอย่างมาก ปลายที่สองของการปลูกถ่ายจะถูกเย็บเข้าไปในหลอดเลือดแดงต้นขาที่ต้นขาด้านบน
ความเสี่ยงของการใส่สายสวนหัวใจมีอะไรบ้าง?
ขณะที่สารตัดกันไหลผ่านหัวใจ ทีมแพทย์จะทำการเอ็กซเรย์ หากแพทย์ทำการสวนเพื่อแก้ปัญหาหรือตัดชิ้นเนื้อ แพทย์จะดำเนินการตามขั้นตอนเหล่านี้หลังการเอกซเรย์ โดยทั่วไปการใส่สายสวนหัวใจเป็นขั้นตอนที่ปลอดภัยมาก โดยเฉพาะเมื่อเทียบกับการผ่าตัดหัวใจแบบเปิด ภาวะแทรกซ้อนเกิดขึ้นได้ยาก
แต่ขั้นตอนใด ๆ ที่เกี่ยวข้องกับหลอดเลือดหรือหัวใจก็มีความเสี่ยงอยู่บ้าง ก่อนทำการสวนสายสวน แพทย์ของคุณจะหารือเกี่ยวกับความเสี่ยงเหล่านี้กับคุณและผู้ปกครอง ความเสี่ยงบางประการของการใส่สายสวนหัวใจ ได้แก่ เลือดออกเมื่อใส่สายสวนเข้าไปในผิวหนัง ปฏิกิริยาการแพ้กับยาหรือวัสดุตัดกันที่ใช้ในระหว่างขั้นตอน และหลอดเลือดแดงที่อุดตันที่ขาหนีบ ผู้ดูแลสามารถรักษาอาการแทรกซ้อนเหล่านี้ได้ทันที

ภาพประกอบแผนผังของทางเบี่ยงหลอดเลือดหัวใจตีบ
หากแขนขาข้างใดข้างหนึ่งได้รับผลกระทบ จะทำการผ่าตัดข้างเดียว อย่างไรก็ตามบ่อยครั้งที่ขาทั้งสองข้างมีส่วนร่วมในกระบวนการทางพยาธิวิทยาซึ่งจำเป็นต้องใช้เทคนิคบายพาสแยกไปสองทางซึ่งประกอบด้วยการแสดง anastomoses ไปทางขวาและซ้ายของหลอดเลือดแดงต้นขา อันเป็นผลมาจากการผ่าตัดบายพาสเอออร์ตา กระบวนการทางโภชนาการในเนื้อเยื่อของแขนขาส่วนล่างได้รับการปรับปรุง การไหลเวียนของเลือดเป็นปกติ และกิจกรรมของมอเตอร์และประสิทธิภาพของการฟื้นตัว ผู้ป่วยจัดการเพื่อหลีกเลี่ยงการตัดแขนขาและกลับมา ชีวิตธรรมดาโดยไม่มีข้อจำกัดทางสังคมและทางกายภาพที่สำคัญ
จะเกิดอะไรขึ้นหลังจากการสวนหัวใจ?
เมื่อการสวนหัวใจเสร็จสิ้น ทีมแพทย์จะทำการถอดสายสวนหัวใจออก พยาบาลจะพันผ้าบริเวณที่ใส่ท่อไว้ หลังจากนั้นพวกเขาจะพาคุณไปที่ห้องเพื่อพักฟื้นสักสองสามชั่วโมงพร้อมกับติดตามอาการของคุณ หากใส่สายสวนเข้าไปในขาหนีบ คุณจะได้รับคำแนะนำให้ยืดขาเป็นเวลาหลายชั่วโมงเพื่อลดความเสี่ยงที่จะมีเลือดออก
หากบ้านขับรถยาว ให้หยุดทุกชั่วโมงแล้วเดินประมาณ 5-10 นาที หากคุณเดินทางโดยเครื่องบิน ให้ลุกขึ้น เหยียดขา และเดินไปตามโถงทางเดินอย่างน้อยทุกชั่วโมง คุณสามารถถอดผ้าปิดแผลได้ในวันรุ่งขึ้นหลังจากการใส่สายสวน วิธีนี้จะง่ายกว่าถ้าคุณทำให้ผ้าพันแผลเปียกในห้องอาบน้ำแล้วถอดออก เมื่อบริเวณนั้นแห้งแล้ว ให้เปลี่ยนผ้าพันแผลด้วยผ้าพันแผลแบบมีกาวเล็กๆ เป็นเรื่องปกติที่บริเวณดังกล่าวจะเป็นสีดำสีน้ำเงิน แดง หรือบวมเล็กน้อยภายใน 2-3 วันหลังการรักษา
ก่อนการผ่าตัดจะมีการตรวจแบบเดียวกับการผ่าตัดบายพาสหลอดเลือดหัวใจ นอกจากนี้พวกเขายังตรวจสอบความสามารถและลักษณะการข้ามประเทศอีกด้วย กระบวนการทางพยาธิวิทยาหลอดเลือดเอออร์ตา อุ้งเชิงกราน และหลอดเลือดต้นขาโดยใช้การตรวจหลอดเลือดและการสแกนอัลตราซาวนด์สามมิติ หากตรวจพบรอยโรคหลอดเลือดในหลอดเลือดหัวใจและหลอดเลือดแดงในสมอง ปัญหาของการปรับปรุงการไหลเวียนของเลือดในเตียงหลอดเลือดเหล่านี้จะถูกตัดสินใจก่อนการผ่าตัด
ระยะเวลาการฟื้นฟูสมรรถภาพ
หลังการผ่าตัดบายพาส ผู้ป่วยจะต้องอยู่ในโรงพยาบาลศัลยกรรมเป็นเวลาหนึ่งสัปดาห์จนกระทั่งเย็บแผลออก ใน ระยะเวลาหลังการผ่าตัด เจ้าหน้าที่ทางการแพทย์ตรวจสอบสภาพของผู้ป่วยและ ภาวะแทรกซ้อนที่เป็นไปได้- ไม่กี่วันหลังจากขั้นตอนจะมีการตรวจอัลตราซาวนด์ของหลอดเลือดเพื่อตรวจสอบประสิทธิภาพของการผ่าตัดและฟื้นฟูการไหลเวียนของเลือดในอวัยวะและเนื้อเยื่อที่ได้รับผลกระทบ พวกเขาตรวจสอบตัวชี้วัดของกิจกรรมการเต้นของหัวใจ (ความดันโลหิต, ชีพจร, ECG), สมอง (อาการทางระบบประสาท, ปฏิกิริยาตอบสนอง, การตรวจสมอง), กิจกรรมการเคลื่อนไหวและสภาพของขา, การรักษาเนื้อเยื่อในบริเวณแผลหลังผ่าตัด
ควรจำไว้ว่าการผ่าตัดที่ทำขึ้นมีวัตถุประสงค์เพื่อกำจัด ภาวะขาดเลือดขาดเลือดที่สำคัญอวัยวะต่างๆ แต่ไม่ได้ยกเว้นสาเหตุของโรคที่นำไปสู่พยาธิสภาพของหลอดเลือด ดังนั้นในช่วงพักฟื้นและปีต่อๆ ไป ผู้ป่วยจึงต้องปฏิบัติตาม ภาพลักษณ์ที่ดีต่อสุขภาพชีวิตและยอมรับ ยาเพื่อป้องกันการลุกลามของหลอดเลือด
- หยุดสูบบุหรี่และดื่มแอลกอฮอล์ซึ่งส่งผลเสียต่อความดันโลหิตและมีส่วนช่วยในการศึกษา โล่หลอดเลือดในการแบ่งและหลอดเลือดแดงอื่น ๆ
- ติดไป โภชนาการที่มีเหตุผลสำหรับการลดน้ำหนักและทำให้การเผาผลาญคอเลสเตอรอลเป็นปกติ ลดการบริโภคผลิตภัณฑ์จากสัตว์และไขมันอิ่มตัว: เนื้อสัตว์ติดมัน เนย ชีส ครีม อาหารประกอบด้วยธัญพืช ผัก ผลไม้ สัตว์ปีก ปลา อาหารทะเล และน้ำมันพืช
- กิจกรรมพลศึกษาและการกีฬาโดยไม่เกินขีดจำกัดที่อนุญาต การออกกำลังกาย(เดิน ว่ายน้ำ วิ่งจ๊อกกิ้ง)
- ต่อสู้กับสถานการณ์ที่ตึงเครียด (การฝึกอัตโนมัติ การทำสมาธิ งานอดิเรก)
- การสังเกตแพทย์อย่างต่อเนื่องและการปฏิบัติตามคำแนะนำของเขา
ตามที่แพทย์กำหนดคุณควรทานยาเพื่อป้องกันหลอดเลือด - สแตตินซึ่งช่วยคืนการเผาผลาญคอเลสเตอรอลในร่างกาย (lescol, zocor, liprimar) บังคับ สารยาคือแอสไพรินซึ่งป้องกันการเกิดลิ่มเลือดในหลอดเลือดและหลอดเลือดอื่นๆ สำหรับผู้ป่วยหลังการผ่าตัด หลอดเลือดหัวใจแนะนำให้เข้า สารยับยั้ง ACE(enalopril) เพื่อทำให้เป็นมาตรฐาน ความดันโลหิตและยาต้านการเต้นของหัวใจ (nebilet) ซึ่งมีส่วนช่วยในการทำงาน "ประหยัด" ของกล้ามเนื้อหัวใจ
การผ่าตัดบายพาสหลอดเลือดแดงจะดำเนินการในกรณีของ แบบฟอร์มการวิ่งโรคหลอดเลือดเมื่อวิธีการรักษาอื่นไม่ได้ผลและมักเป็นโอกาสสุดท้ายที่จะฟื้นฟูสุขภาพของผู้ป่วย ราคาของการผ่าตัดในรัสเซียแตกต่างกันไประหว่าง 15,000-80,000 รูเบิล ค่าใช้จ่ายในการผ่าตัดในอิสราเอล เยอรมนี และประเทศอื่นๆ ในยุโรปนั้นสูงกว่าหลายเท่า การแพทย์ในประเทศและต่างประเทศมีความแตกต่างกันในด้านกลยุทธ์การจัดการผู้ป่วยและเทคนิคการผ่าตัด ระยะเวลาการฟื้นฟูก็แตกต่างกันไป อย่างไรก็ตามผลลัพธ์จะเหมือนเดิมเสมอ - การฟื้นฟูการแจ้งชัดของหลอดเลือดและการทำให้เลือดไปเลี้ยงอวัยวะเป็นปกติ
จำเป็นสำหรับผู้ป่วยส่วนใหญ่ ในบางกรณีหากมีความเสี่ยงต่อการเกิดลิ่มเลือดในบริเวณรอยประสานของหลอดเลือดโดยเฉพาะในผู้ป่วยสูงอายุจะมีการกำหนดยาต้านการแข็งตัวของเลือด - เฮปาริน 5,000 ยูนิตทุก 4-5 ชั่วโมง อนุญาตให้ใช้ยาต้านการแข็งตัวของเลือดได้ 12-20 ชั่วโมงหลังการผ่าตัด วางแขนขาของผู้ป่วยไว้ระหว่างหมอนหรือยึดด้วยเฝือกปูนและวางบนเตียงในแนวนอน
จำเป็นที่ผู้ป่วยหลังการผ่าตัดหลอดเลือดในวันแรกจะต้องอยู่ในหอผู้ป่วยหลังผ่าตัดพิเศษ ซึ่งจะต้องดำเนินมาตรการทั้งหมดในกรณีที่มีภาวะแทรกซ้อนที่เป็นอันตราย เจ้าหน้าที่ของหอผู้ป่วยเหล่านี้รวมทั้งผู้ป่วยควรได้รับการฝึกอบรมเกี่ยวกับเทคนิคการหยุดเลือดชั่วคราว (กดหลอดเลือดตามความยาวโดยใช้สายรัด) ควรมีสายรัดไว้ในห้องเหล่านี้ ในระหว่างการผ่าตัดที่แขนขา สายรัดที่หลวมจะถูกเสริมความแข็งแรงที่แขนขาใกล้เคียง
นอกจากนี้ เตรียมวัสดุและถุงมือยางปลอดเชื้อไว้ในภาชนะปลอดเชื้อในกรณีที่มีการกดหลอดเลือดที่มีเลือดออกที่แผล นอกจากนี้ หอผู้ป่วยยังมีอุปกรณ์ปลอดเชื้อสำหรับการถ่ายเลือด การเปลี่ยนเลือด และยารักษาโรคหัวใจ
หลังการผ่าตัดหลอดเลือด สามารถแนะนำให้อุ่นและลดน้ำหนักของแขนขาส่วนปลายพร้อมกับความเย็นของผิวหนังและอาชาเล็กน้อย แนะนำให้เริ่มเคลื่อนไหวเบาๆ ในวันที่ 2-3 หลังการผ่าตัด วันที่ 10-11 ขึ้นอยู่กับลักษณะของการผ่าตัด อายุของผู้ป่วย และระยะหลังผ่าตัด มักจะอนุญาตให้มีการเคลื่อนไหวรอบๆ หอผู้ป่วยได้ เย็บผิวหนังจะถูกลบออกตามเวลาปกติในวันที่ 7 ในช่วงเวลาทั้งหมดนี้ มีการใช้มาตรการด้านอาหารและยาที่เป็นที่ยอมรับโดยทั่วไป เช่นเดียวกับผู้ป่วยรายอื่นที่ได้รับการผ่าตัดที่ซับซ้อน
จาก ภาวะแทรกซ้อนหลังการผ่าตัดหลังการผ่าตัดหลอดเลือด ควรกล่าวถึงสิ่งต่อไปนี้:
- ความล้มเหลว การไหลเวียนของอุปกรณ์ต่อพ่วง(ปรากฏการณ์ขาดเลือด);
- มีเลือดออก;
- การติดเชื้อที่บาดแผล
ความล้มเหลวของระบบไหลเวียนโลหิตส่วนปลาย (ปรากฏการณ์ขาดเลือด) เป็นภาวะแทรกซ้อนที่พบบ่อยและเฉพาะเจาะจงที่สุดหลังการผ่าตัดหลอดเลือด เกี่ยวข้องกับการปิดหลอดเลือดแดงโดยการผูก ลิ่มเลือดอุดตัน หรือกล้ามเนื้อกระตุกของหลอดเลือด
การผูกมัดของหลอดเลือดใหญ่ในกรณีส่วนใหญ่ไม่ได้นำไปสู่ความผิดปกติของการขาดเลือดอย่างรุนแรงเนื่องจากการพัฒนาของการไหลเวียนของหลักประกัน ในกรณีนี้อายุของผู้ป่วยลักษณะของการเปลี่ยนแปลงบนเตียงหลอดเลือดการแตกแขนงของหลอดเลือดแดงวิธีการปิดหลอดเลือดและจุดอื่น ๆ มีความสำคัญอย่างยิ่ง อาการกระตุกของหลอดเลือดแดงและที่สำคัญที่สุดคือเครือข่ายหลักประกันที่กว้างขวางที่เกี่ยวข้องกับการบาดเจ็บต่อการเกิดภาวะหลอดเลือดแดงในระหว่างการบาดเจ็บหรือ ligation ส่งผลต่อการพัฒนาของภาวะขาดเลือดอย่างไม่ต้องสงสัย สถานการณ์นี้ทำให้สามารถเสนอวิธีการผ่าหลอดเลือดแดงระหว่างการมัดและการตัดหลอดเลือดแดงได้ ตามที่กล่าวไว้ข้างต้น การดำเนินการเหล่านี้มีจุดมุ่งหมายเพื่อป้องกันอาการกระตุกของหลอดเลือดและการเกิดภาวะขาดเลือด
การเกิดลิ่มเลือดอุดตันหรือเส้นเลือดอุดตันที่เกิดขึ้นอย่างรวดเร็วทำให้เกิดภาวะหลอดเลือดหดเกร็งมากขึ้น ซึ่งมักทำให้เกิดเนื้อตายเน่าของแขนขา การเกิดลิ่มเลือดอุดตันข้างขม่อมอย่างช้าๆเพิ่มขึ้นเรื่อย ๆ ทำให้เกิดอาการขาดเลือดขาดเลือดที่เห็นได้ชัดเจนน้อยลงเนื่องจากในกรณีนี้มีการสร้างเงื่อนไขสำหรับการขยายตัวของเตียงหลักประกันอย่างค่อยเป็นค่อยไป
ในกรณีที่ไม่รุนแรงของภาวะขาดเลือด จะมีการเปลี่ยนสีผิวของแขนขาส่วนปลายเป็นสีเขียวเล็กน้อย โดยมีจุดสีขาวและสีม่วงแยกออกจากกัน โดยส่วนใหญ่อยู่ที่เท้าหรือมือ อุณหภูมิผิวหนังลดลงเล็กน้อย ความเจ็บปวดและความไวต่อการสัมผัสลดลงเล็กน้อย และการเคลื่อนไหวของนิ้วจะยังคงอยู่
ด้วยความผิดปกติของการไหลเวียนโลหิตในระดับที่รุนแรงยิ่งขึ้นแขนขาจะซีดอย่างต่อเนื่องซึ่งผิวหนังจะมีลักษณะเป็นหินอ่อน เมื่อเล็บหรือผิวหนังถูกบีบอัด จะไม่มีการเล่นของเส้นเลือดฝอย อุณหภูมิผิวหนังบนแขนขานี้ลดลง 10-15° เมื่อเทียบกับด้านที่ดีต่อสุขภาพ ขาดความไวและการเคลื่อนไหวในแขนขา มีลิ่มเลือดอุดตันและเส้นเลือดอุดตันแข็งแรง ความรู้สึกเจ็บปวดที่บริเวณรอบนอกของแขนขา ในอนาคตด้วยแนวทางที่ไม่เอื้ออำนวยปรากฏการณ์ทั้งหมดเหล่านี้จะเพิ่มขึ้นและเกิดเนื้อตายเน่าของแขนขาขาดเลือด หลังอาจแห้งหรือเปียกก็ได้ ขึ้นอยู่กับสภาวะต่างๆ (การติดเชื้อ ความแออัดของหลอดเลือดดำ) เมื่อหลอดเลือดแดงร่วมหรือหลอดเลือดแดงภายในถูกปิดกั้น เหตุการณ์การขาดเลือดในสมองอาจเกิดขึ้นได้ โดยแสดงอาการจากความผิดปกติต่างๆ (อัมพาตครึ่งซีก ความบกพร่องทางการมองเห็น)
องค์กรที่เหมาะสม การดูแลหลังการผ่าตัดสำหรับผู้ป่วยหลังการผ่าตัดหลอดเลือดจะช่วยลดภาวะแทรกซ้อนและการเสียชีวิตเหล่านี้ได้ หากมีเลือดออก แขนขาที่อยู่เหนือบริเวณผ่าตัดจะถูกมัดด้วยสายรัด ในกรณีที่มีเลือดออกจากหลอดเลือดที่คอบริเวณเหนือและใต้กระดูกเชิงกรานจำเป็นต้องให้เพื่อนบ้านบนเตียงหรือผู้ป่วยเองกดบริเวณที่มีเลือดออกด้วยมือของเขาหรือบีบหลอดเลือดตามความยาว ก็รีบเรียกตัว. พยาบาลควรสวมถุงมือปลอดเชื้อ ตัดและถอดผ้าพันแผลออก และปิดหลอดเลือดโดยใช้นิ้วปิดหลอดเลือดที่อยู่ลึกเข้าไปในแผล ในเวลาเดียวกัน ผู้ป่วยจำเป็นต้องสร้างการถ่ายเลือดทางหลอดเลือดดำขนาดใหญ่ในวอร์ด โดยให้ยาแก้ปวดและยารักษาโรคหัวใจ หลังจากนั้น ผู้ป่วยจะเข้าห้องผ่าตัดและตรวจดูบาดแผล มีการเย็บเพิ่มเติม หรือผูกหลอดเลือดแดงหรือหลอดเลือดดำ
การติดเชื้อที่บาดแผลหลังการผ่าตัดหลอดเลือดถือเป็นอันตรายอย่างยิ่ง โดยเฉพาะอย่างยิ่งเมื่อมีการผูกหลอดเลือดแดงหลัก ในกรณีนี้ การขาดออกซิเจนในแขนขาจะขาดเลือดในระดับที่แตกต่างกัน เนื้อเยื่อของกล้ามเนื้อ, การรบกวนทางโภชนาการ ด้วยการผูกหลอดเลือดดำและ ความเมื่อยล้าของหลอดเลือดดำในสภาวะที่มีการปนเปื้อนของบาดแผล อาจเกิดลิ่มเลือดอุดตันที่หลอดเลือดดำและหลอดเลือดดำหลัก ตามมาด้วยการติดเชื้อในลิ่มเลือด
โดยเฉพาะบ่อยครั้ง การติดเชื้อที่บาดแผลเกิดขึ้นหลังการผ่าตัดบาดแผลหลอดเลือดในยามสงบและสงคราม เปอร์เซ็นต์ของการระงับหลังการผ่าตัดบาดแผลกระสุนปืนของหลอดเลือดคือ 23% กรณีที่เป็นอันตรายที่สุดควรพิจารณาการติดเชื้อแบบไม่ใช้ออกซิเจนซึ่งเป็นสาเหตุของการเสียชีวิตหลังการผ่าตัดหลอดเลือดใน 12.6% ของผู้บาดเจ็บ
ระยะเวลาของการแนะนำยาปฏิชีวนะอย่างแพร่หลายสู่การปฏิบัติได้ลดอุบัติการณ์ของภาวะแทรกซ้อนนี้อย่างไม่ต้องสงสัย อย่างไรก็ตาม ปัจจุบันแนะนำให้ทำการผ่าตัดหลอดเลือดภายใต้สภาวะปลอดเชื้อโดยเฉพาะ (ในบางกรณีหลังการให้ยาปฏิชีวนะเบื้องต้นเพื่อป้องกันโรค) ในตอนท้ายของการทำงานบนเรือจะใช้น้ำยาฆ่าเชื้อในท้องถิ่น หลังการผ่าตัดหลอดเลือดให้ฉีดยาปฏิชีวนะเป็นเวลา 3-5 วัน นอกจากนี้ยังจำเป็นต้องรักษาแผลให้สะอาดและตรวจดูการติดเชื้ออีกด้วย หากเกิดภาวะแทรกซ้อนนี้ แนะนำให้เปิดแผลให้กว้างและระบายน้ำออก
บทความที่เกี่ยวข้อง
-
อังกฤษ - นาฬิกา, เวลา
ใครที่สนใจเรียนภาษาอังกฤษจะเจอสัญลักษณ์ p แปลกๆ ม.
-
และก. m และโดยทั่วไป ทุกที่ที่มีการกล่าวถึงเวลา ด้วยเหตุผลบางประการจึงใช้รูปแบบ 12 ชั่วโมงเท่านั้น อาจเป็นเพราะเรามีชีวิตอยู่...
"การเล่นแร่แปรธาตุบนกระดาษ": สูตรอาหาร
-
"การเล่นแร่แปรธาตุบนกระดาษ": สูตรอาหาร
Doodle Alchemy หรือ Alchemy บนกระดาษสำหรับ Android เป็นเกมปริศนาที่น่าสนใจพร้อมกราฟิกและเอฟเฟกต์ที่สวยงาม เรียนรู้วิธีการเล่นเกมที่น่าทึ่งนี้ และค้นหาการผสมผสานขององค์ประกอบเพื่อทำให้เกม Alchemy สมบูรณ์บนกระดาษ เกม...
-
วิธีหย่านมใครบางคนจากสล็อตแมชชีน วิธีหย่านมใครบางคนจากการพนัน
หากคุณต้องเผชิญกับความจริงที่ว่า Batman: Arkham City ทำงานช้าลง ขัดข้อง Batman: Arkham City ไม่เริ่มทำงาน Batman: Arkham City ไม่ได้ติดตั้ง การควบคุมไม่ทำงานใน Batman: Arkham City ไม่มีเสียง ข้อผิดพลาดปรากฏขึ้น ในแบทแมน:...
-
Roman Gerasimov ร่วมกับนักจิตบำบัดที่คลินิก Moscow Rehab Family และผู้เชี่ยวชาญในการรักษาผู้ติดการพนัน Rating Bookmakers ได้ติดตามเส้นทางของผู้ติดการพนันในการพนันกีฬา ตั้งแต่การก่อตัวของการติดการพนันไปจนถึงการไปพบแพทย์...
เกม "Riddles Rebuses Charades": ตอบคำถามในส่วน "RIDDLES" ระดับ 1 และ 2 ● ไม่ใช่หนู ไม่ใช่นก - มันสนุกสนานในป่า อาศัยอยู่ในต้นไม้และแทะถั่ว ● สามตา - สามคำสั่ง สีแดงเป็นอันตรายที่สุด
-
Rebuses ความบันเทิง rebuses ปริศนาปริศนา
กำหนดเวลาในการรับเงินจากการเป็นพิษ
