Síntomas y tratamiento de la migraña. Tratamiento de las migrañas. Migraña con aura de inicio agudo
Migraña- ataques de dolor de cabeza intenso y recurrente de carácter pulsátil, localizado con mayor frecuencia en sólo la mitad de la cabeza, principalmente en la región orbital-frontotemporal, y acompañado en la mayoría de los casos de náuseas, mala tolerancia a fuertes influencias sensoriales, somnolencia y letargo después de la ataque. Una enfermedad que se manifiesta en forma de ataques periódicos de dolores de cabeza pulsantes, generalmente localizados en la mitad de la cabeza. La migraña se caracteriza por recurrencia y predisposición hereditaria.
Causas de los ataques de migraña.
Factores provocadores del desarrollo. ataques de migraña puede haber experiencias emocionales, estrés, exceso de trabajo, falta de sueño o sueño excesivo, largos descansos entre comidas, menstruación, luz brillante, ruido, olores desagradables, fuertes irritantes del aparato vestibular, actividad fisica, fatiga visual, infecciones, lesiones en la cabeza, cambios climáticos, alcohol, ciertos alimentos y medicamentos. La migraña a menudo puede ocurrir sin motivo aparente: durante un ataque, aparecen alteraciones en la regulación del tono vascular, principalmente en los vasos de la cabeza, mientras que dolor de cabeza causada por la dilatación de los vasos de la duramadre. Se reveló un curso en fases de los trastornos del tono vascular. Primero, se produce un espasmo vascular (primera fase) y luego su expansión (segunda fase), seguido de hinchazón de la pared vascular (tercera fase). La primera fase es más pronunciada en los vasos intracraneales, la segunda, en los extracraneales y meníngeos.
Estudios recientes que utilizan criterios de diagnóstico internacionales muestran que la migraña afecta entre el 10 y el 15% de la población adulta. Basado en los resultados estudios epidemiológicos En las mujeres, la migraña se observa entre 1,5 y 2 veces más a menudo que en los hombres, pero según las clínicas neurológicas y los médicos generales, estas cifras son 2 veces mayores. La diferencia en los indicadores dados puede deberse al hecho de que atención médica las mujeres se postulan con más frecuencia que los hombres.
Síntomas de migraña
Naturaleza del dolor de migraña: 1) dolor de cabeza intenso; 2) la intensidad del dolor aumenta en cuestión de minutos u horas; 3) naturaleza pulsante del dolor; 4) localización unilateral con más frecuencia que bilateral; 5) es posible mover el lugar del dolor (migración); 6) aumento del dolor con actividad fisica; 7) duración del dolor de cabeza de 4 a 72 horas;
- frecuencia de los ataques.
Ataques de migraña en personas de diferentes edades y géneros.
La migraña es más común en la adolescencia y la edad adulta temprana que en la infancia y las personas mayores. La prevalencia máxima de la enfermedad entre las mujeres es de aproximadamente 40 años, entre los hombres, a los 35 años.
La intensidad y duración de los ataques en los hombres son menos pronunciadas, los síntomas que los acompañan (náuseas, fono y fotofobia) son menos comunes y las manifestaciones vegetativas son más escasas que en las mujeres.
Ataques de migraña afectan significativamente la capacidad para trabajar y la calidad de vida. S. N. Davidenkov señaló que si los ataques de migraña ocurren solo dos veces al mes, el paciente pierde dos años de vida a una edad creativamente activa (entre 15 y 45 años). Investigación realizada en diferentes paises, demostró que durante un ataque de migraña, más del 70% de los pacientes tienen una capacidad de trabajo reducida y al menos un tercio de ellos abandona sus actividades habituales o incluso prefiere el reposo en cama.
Incluso entre ataques de migraña, cuando no hay síntomas de la enfermedad, el miedo a que el ataque se repita y la estrategia de evitarlo afectan significativamente las relaciones en la familia, con los amigos, en el trabajo y en las relaciones sexuales. Casi la mitad de los pacientes confirman el impacto de la migraña en estas áreas de la vida. Muchas personas se ausentan del trabajo de 1 a 4 días al año por su propia cuenta debido a las migrañas. También se sabe que cada paciente con migraña pierde además de 1 a 9 días al año trabajando durante un ataque, pero de mala calidad. Se conocen casos de migraña en niños de 5 a 10 años.
Con la edad, por regla general, ataques de migraña Disminución tanto de la frecuencia como de la fuerza. En la mitad de las mujeres que sufren migraña, esta desaparece una vez iniciada menopausia. A veces se produce una transformación de la migraña: aumenta el número de ataques, disminuye la intensidad del dolor y aparece cefalea interictal. En la gran mayoría de los casos, la transformación de la migraña se asocia con el abuso de analgésicos (dolores de cabeza inducidos por medicamentos). Existe una pronunciada predisposición hereditaria a la migraña. Si ambos padres sufren ataques de migraña, entonces la probabilidad de desarrollar migraña en los niños es del 60-90%, solo en la madre - 72%, solo en el padre - 20%, por lo tanto, la predisposición a la migraña se transmite principalmente a través de la mujer. línea y es un criterio diagnóstico importante para la enfermedad.
Características de los ataques de migraña
ataque de migraña Puede ocurrir en cualquier momento del día, a menudo comenzando durante el sueño nocturno, por la mañana o después de despertarse. En algunos casos, la fase de dolor puede ir precedida de síntomas prodrómicos: cambios de humor (depresión, aumento de la irritabilidad, apatía o agitación, ansiedad desmotivada), cambios de apetito. El dolor se intensifica gradualmente, volviéndose a veces insoportable y otras veces intenso desde el principio. En el 65-70% de los casos se localiza en la mitad de la cabeza, luego es posible una transición al otro lado (25-30%). En el 20% de los pacientes, el dolor desde el momento de su aparición tiene localización bilateral. El dolor de cabeza durante los ataques de migraña que se suceden uno tras otro puede cambiar de localización (duele a su vez, luego el derecho, luego lado izquierdo cabeza), aunque en ocasiones se determina claramente la localización predominante del dolor. Al mismo tiempo, el dolor del "lado derecho" (alrededor del 50% de estos casos) se caracteriza por una mayor intensidad. dolor durante un ataque, así como la presencia de cambios vegetativos tanto durante el ataque como fuera del mismo (taquicardia, insuficiencia cardíaca, escalofríos, etc.). Los ataques de migraña del “lado izquierdo” suelen ocurrir por la noche, son más duraderos y suelen ir acompañados de vómitos e hinchazón de la cara. La localización estrictamente unilateral de un dolor de cabeza similar a una migraña siempre es sospechosa de la presencia de daño orgánico en los vasos sanguíneos del cerebro, principalmente un aneurisma.
Otra caracteristica síntomas de ataque de migraña- náuseas y vómitos - ocurren con mayor frecuencia hacia el final de la fase de dolor, pero a veces se observan desde el principio. Algunos pacientes no sienten náuseas en el sentido exacto de la palabra, sino que simplemente sienten aversión a la comida; incluso los intentos de convencerlos de que coman algo o el olor de la comida les provoca náuseas.
Junto con las principales manifestaciones de la fase dolorosa del ataque (dolor de cabeza y vómitos), muchos experimentan escalofríos, aumento de la temperatura corporal, sudoración, palpitaciones, sequedad de boca, sensación de asfixia, bostezos, dolor en la región epigástrica, diarrea, micción excesiva y otros síntomas autonómicos. Posibles desmayos y mareos intensos. A veces, el dolor típico de la migraña se "supera" con otros trastornos autonómicos psicógenos graves (dificultad para respirar, taquicardia, escalofríos), que se convierten en una crisis vegetativo-vascular o un ataque de pánico. Durante un ataque, muchos intentan retirarse, oscurecer la habitación, acostarse en la cama y envolverse en una manta.
Los primeros ataques de migraña ocurren en la infancia, la adolescencia o la edad adulta temprana, con menos frecuencia en la edad adulta y extremadamente raramente en los ancianos. La frecuencia de los ataques varía desde varios en la vida hasta repetidos a lo largo de la semana. La mayoría de los pacientes con migraña experimentan uno o dos ataques por mes. La duración del ataque es de una hora a tres días, con mayor frecuencia de 8 a 12 horas. Durante el embarazo, los ataques de migraña suelen debilitarse, aunque en algunos casos se intensifican o aparecen por primera vez en la vida. Se han descrito casos en los que los ataques de migraña aparecieron sólo durante el primer embarazo y los siguientes.
Desencadenantes de la migraña
La migraña es una enfermedad hereditaria cuyo curso (la frecuencia y la intensidad de los ataques) está influenciado por varios factores.
Se provoca la migraña menstruación y ovulación, falta o exceso de sueño, actividad física, ciertos alimentos (cacao, chocolate, queso, leche, nueces, huevos, tomates, apio, cítricos, alimentos grasos), alcohol, especialmente vino tinto y cerveza, descansos largos entre comidas comida, estreñimiento, ciertos medicamentos (nitroglicerina), luz brillante, ruido, olores desagradables, irritantes vestibulares fuertes (viajes en tren, automóvil o avión, viajes por mar, columpios), exacerbación enfermedades concomitantes, cambios climáticos, cambios en la presión atmosférica y electricidad.
Se ha observado que las migrañas afectan a personas con cierto tipo de carácter. Se caracterizan por un alto nivel de aspiraciones, alta actividad social y mayor ansiedad.
Investigación psicológica demostró que los niños que sufren de migraña son más impresionables y propensos a reacciones de miedo que sus compañeros.
Los pacientes con migraña tienen más probabilidades de tener dolores de cabeza de tipo tensional y otras formas de dolores de cabeza, enfermedades tracto gastrointestinal(gastritis, colitis, colecistitis, úlcera péptica), reacciones alérgicas en productos alimenticios o polen de plantas, asma bronquial, hipertensión arterial.
Hay migrañas con y sin aura (es decir, con o sin precursores).
Migraña sin aura
La forma más común de migraña. Se caracteriza por ataques que pueden comenzar sin precursores, inmediatamente con dolor de cabeza en la zona de la cabeza familiar para el paciente (sien, ceja, etc.). En la segunda fase, la del dolor real, la intensidad del dolor aumenta gradualmente durante 2 a 5 horas. Al mismo tiempo, junto con el carácter pulsante del dolor, los pacientes a menudo se quejan de dolor, presión y estallido (lo que probablemente se debe a la gravedad de la dilatación del vaso y al estiramiento de sus paredes). La duración media de los ataques es de 8 a 12 horas. La frecuencia de los ataques de migraña sin aura varía y depende en gran medida de la influencia de los factores provocadores y del estado emocional del paciente.
Migraña con aura
Migraña con aura típica (oftálmica)
Esta forma de migraña (según la antigua clasificación, migraña clásica) Se observa con mayor frecuencia y representa aproximadamente 1/3 de todos los casos de la enfermedad. El aura se manifiesta por los siguientes trastornos neurológicos o una combinación de ellos: trastornos visuales en forma de alteraciones del campo visual (pero no ceguera transitoria), alteraciones sensoriales unilaterales (sensación de gateo y/o entumecimiento), hemiparesia - alteraciones motoras en un lado de la el cuerpo, alteraciones del habla. Los trastornos visuales son más comunes, los trastornos sensoriales son menos comunes y los trastornos motores y del habla son extremadamente raros.
En la mayoría de los casos, las alteraciones visuales se manifiestan en forma de zigzags brillantes, puntos, bolas, relámpagos, tras lo cual se desarrolla un ataque de dolor de cabeza. La intensidad de estos síntomas aumenta durante varios segundos o minutos. A menudo, las imágenes brillantes son reemplazadas por la pérdida de una parte del campo visual, a veces hasta la mitad (hemianopsia). Las alteraciones visuales pueden combinarse con entumecimiento de la mitad del cuerpo, la cara y la lengua y, en casos más raros, con debilidad en estas extremidades y alteraciones del habla. A veces, los trastornos sensoriales, motores o del habla se presentan de forma aislada, sin acompañarse de dolor de cabeza (migraña "decapitada"). Si aparecen trastornos neurológicos en lado derecho, entonces el dolor de cabeza se localiza en el lado izquierdo y viceversa; Sólo en un 10-15% de los casos el dolor se produce en el mismo lado. Para la mayoría, la naturaleza del aura no difiere significativamente con ataques repetidos. Los ataques con aura visual pueden ser provocados por una luz brillante o su parpadeo, una transición de la oscuridad a una habitación bien iluminada, sonidos fuertes y olores fuertes. Con toda la variedad de alteraciones visuales durante la migraña, se diferencian en dos aspectos y: en primer lugar, afectan a ambos ojos y, en segundo lugar, son de naturaleza transitoria y, por regla general, no duran más de 20 a 30 minutos.
Al final del aura, se produce un dolor punzante en la región frontal-suculenta-orbitaria, que aumenta durante 0,5 a 1,5 horas, acompañado de náuseas y, a veces, vómitos. La duración promedio de un ataque de migraña clásico es de 6 horas. A menudo ocurren una serie de ataques repetidos, seguidos de una remisión prolongada. Durante el período interictal es típico mayor sensibilidad a la luz brillante, a los sonidos fuertes, a los olores fuertes y a la comida picante.
Migraña con aura prolongada.
Una forma rara de migraña. El aura dura más de una hora (hasta varios días, pero menos de una semana), mientras que la tomografía computarizada por rayos X o la resonancia magnética no detectan daño cerebral focal. Es extremadamente raro que los pacientes experimenten únicamente esta forma de migraña. En la mayoría de los casos, ocurre sólo una o varias veces durante los ataques de migraña más frecuentes con un aura típica.
Migraña hemipléjica familiar
Representa una opción migraña con aura típica, que se manifiesta por hemiparesia y se hereda de forma autosómica dominante. Durante el ataque, los pacientes con o sin alteraciones visuales experimentan parestesia en la mano en forma de hormigueo, entumecimiento, escalofríos y, a veces, con sensación de hinchazón. La parestesia se extiende lentamente a la lengua y la cara del mismo lado, afectando ocasionalmente a la pierna. Luego los movimientos se vuelven difíciles y aparece una sensación de incomodidad, que en ocasiones alcanza el nivel de hemiplejía. Estos síntomas duran de 2 minutos a 1 hora. La mayoría de los ataques de migraña con hemiparesia se combinan con ataques más frecuentes sin hemiparesia.
Migraña basilar
Forma rara de migraña, observado principalmente en niñas durante la pubertad. Los ataques comienzan con discapacidad visual bilateral, mareos, tinnitus, alteraciones del habla y la coordinación, parestesias bilaterales en la parte superior y miembros inferiores, en la zona de la boca y la lengua. Este estado dura de 2-3 a 15-20 minutos. Además, aparece un fuerte dolor de cabeza que dura varias horas, tras las cuales el paciente se queda dormido. En un tercio de los pacientes se produce una alteración de la conciencia a corto plazo, que se desarrolla gradualmente y no es causada por una caída. Los estados prolongados similares al coma son extremadamente raros.
Aura de migraña sin dolor de cabeza (migraña “sin cabeza”)
Una forma rara de migraña. Se manifiesta como alteraciones locales, a menudo visuales, sin dolor de cabeza posterior. Los ataques de migraña "decapitada" suelen ocurrir durante varios años, seguidos de ataques de migraña con un aura típica.
Migraña con aura de inicio agudo
Forma rara de migraña. El aura, generalmente visual, dura muy poco: menos de 5 minutos y luego se desarrolla dolor de cabeza. Más a menudo hay una alternancia de ataques de esta forma de migraña con migraña con un aura típica.
Migraña oftalmopléjica
Una forma rara de migraña. Se caracteriza por el desarrollo de diversos trastornos oculomotores transitorios en el momento álgido del dolor de cabeza o al comienzo del ataque (caída unilateral párpado superior, estrabismo, visión doble, pupila dilatada del lado del dolor, etc.). Los trastornos neurológicos pueden resultar de:
a) compresión del nervio oculomotor, dilatado y edematoso arteria carótida o seno cavernoso venoso;
b) espasmo de la arteria del nervio motor ocular común, que provoca su isquemia. En la mayoría de los pacientes, los ataques de migraña oftalmopléjica se alternan con ataques de migraña con un aura típica.
Migraña retiniana
Una forma rara de migraña. La diferencia con la migraña con un aura visual típica es que la migraña retiniana se manifiesta como un escotoma transitorio o ceguera para uno.
o ambos ojos. Se supone que las alteraciones visuales se desarrollan como resultado de un espasmo de la arteria central de la retina. En la mayoría de los pacientes, los ataques de migraña retiniana se alternan con ataques de migraña sin aura o con aura típica.
Migraña autonómica (“pánico”)
La peculiaridad de esta forma es la aparición de síntomas en el contexto de un ataque típico de migraña. ataque de pánico, entre los que se encuentran los básicos (obligatorios) y adicionales. Los principales incluyen:
1) taquicardia;
2) sensación de falta de aire, asfixia;
3) trastornos emocionales y afectivos (miedo a la muerte, ansiedad, inquietud). Adicional (cuya presencia no es necesaria, pero es posible): escalofríos, frialdad y entumecimiento de las extremidades, sudoración, aumento de la micción o diarrea (diarrea). Un ataque de migraña de pánico dura más (de 1 a 3 días) y ocurre con bastante frecuencia. En el período interictal, los pacientes experimentan pronunciados trastornos emocionales y vegetativos, lo que determina la gravedad de esta forma de migraña. La migraña de "pánico" se desarrolla con mayor frecuencia en mujeres y se caracteriza por una localización predominantemente del dolor de cabeza en el lado derecho.
Síndromes de migraña periódica pediátrica
Puede preceder o combinarse con la migraña. Este grupo incluye ataques de mareos de corta duración en niños, a menudo acompañados de vómitos y nistagmo, y ataques con desarrollo alterno de hemiparesia o hemiplejía en los lados derecho e izquierdo, que suelen aparecer en las primeras etapas. infancia y se combinan con otros trastornos psiconeurológicos. El dolor abdominal recurrente en niños, que antes se clasificaba como migraña abdominal, ahora no se considera equivalente a la migraña.
Complicaciones de la migraña
Las formas raras de migraña, que incluyen el estado de migraña y el accidente cerebrovascular por migraña, requieren tratamiento de emergencia.
Complicación de la migraña: estado de migraña
Se trata de una serie de ataques sucesivos graves (con un intervalo de menos de 4 horas), acompañados de vómitos repetidos, o un ataque inusualmente grave y prolongado (más de 72 horas). Es característico un aumento gradual de los síntomas: dolor de cabeza, inicialmente local y pulsátil, se vuelve difuso y explosivo, se observan vómitos repetidos que provocan deshidratación, debilidad severa y adinamia. A menudo aparecen síntomas neurológicos (síntomas meníngeos, aturdimiento de la conciencia).
Complicación de la migraña: accidente cerebrovascular por migraña.
De larga duración ataque de migraña Puede complicarse con un accidente cerebrovascular isquémico (trastorno circulatorio cerebral agudo resultante de un flujo sanguíneo insuficiente). sangre arterial). Con el accidente cerebrovascular de migraña, se desarrollan trastornos neurológicos focales persistentes debido a una isquemia cerebral local prolongada durante un ataque de migraña grave. A diferencia de la migraña con aura prolongada, el deterioro neurológico persiste durante más de una semana y/o los estudios de neuroimagen revelan pequeños quistes isquémicos hemisféricos. En la mayoría de los casos, los trastornos neurológicos desaparecen por completo en tres semanas, aunque los quistes postisquémicos permanecen para siempre.en la mayoría de los casos Migraña con o sin aura típica. No es difícil establecer un diagnóstico, ya que se revela el pleno cumplimiento de los estándares internacionales. criterios de diagnóstico. Si se detectan trastornos neurológicos en pacientes en el período interictal, o los datos anamnésicos sugieren una combinación enfermedad neurologica, o los ataques aparecen por primera vez en la vejez, es necesario un examen adicional. De particular importancia son la computadora de rayos X o la resonancia magnética de la cabeza.
Ataques de dolores de cabeza insoportables que afectan la mitad de la cabeza, la región temporal u occipital. síntoma característico migrañas. El tratamiento tiene como objetivo eliminar y prevenir los ataques provocados por el estiramiento excesivo de las paredes de los vasos. La enfermedad no está asociada con accidentes cerebrovasculares, tumores cerebrales o fluctuaciones arteriales. Un fuerte dolor de cabeza le impide estudiar, trabajar y realizar las tareas del hogar por completo.
Síntomas de migraña
Aproximadamente media hora antes del ataque, aparece palidez, las extremidades se adormecen y se producen espasmos musculares en la espalda, el cuello y el cuello. Aumenta la sudoración, ganas de ir al baño, el habla y el control de los músculos se ven afectados.
En una cuarta parte de los casos, un ataque de migraña va precedido del llamado aura. Los parpadeos, destellos y zigzags de la luz se alteran ante los ojos, la geometría de los objetos circundantes se altera. Se pierde la sensibilidad de las extremidades, se sienten olores o sonidos extraños, aunque el mundo se percibe de forma más alegre, luminosa y divertida.
Entonces se altera la claridad de la percepción, la realidad parece alejarse. El dolor de cabeza aparece dentro del cráneo, detrás de los ojos y la nariz, y se desplaza a una determinada zona de la cabeza hasta que cesa el ataque.
Se cree que los síntomas dolorosos son causados por la vasoconstricción, que hace que el cerebro deje de recibir suficiente oxígeno. Después de algún tiempo, los vasos, por el contrario, se dilatan excesivamente. El exceso de sangre provoca congestión y dolor.
Los ataques ocurren varias veces al mes, duran de 4 a 72 horas y se caracterizan por los siguientes síntomas:
- dolor punzante intenso en cierta parte de la cabeza, a veces duele toda la cabeza;
- náuseas o vómitos;
- fotofobia, dificultad para mirar incluso con luz moderada;
- deseo de silencio, desea evitar cualquier sonido, incluso el tictac de un reloj;
- alteración del sueño;
- Mayor malestar durante la actividad física, especialmente al agacharse.
Después de que un ataque de migraña se alivia con medicamentos, el dolor disminuye y se vuelve menos intenso. Aparecen signos de agotamiento: somnolencia, letargo, pesadez en la cabeza, duele tocarla.
El diagnóstico se realiza si ocurren al menos 5 ataques.
Los ataques de migraña debilitan el sistema nervioso. Además, la angustiosa anticipación del dolor y la pérdida periódica del ritmo de vida habitual reduce la inmunidad, razón por la cual los resfriados y las enfermedades infecciosas ocurren con mayor frecuencia.
Se considera que un síntoma específico de la migraña es la excesiva susceptibilidad a todo tipo de eventos negativos que ocurren o pueden ocurrir. Los pacientes son más ligeros, su comportamiento es emocionalmente inestable. En general, están menos satisfechos con la vida, lo que no se observa en otras enfermedades graves.
Migraña en mujeres

Si se detectan síntomas, se requiere tratamiento para la migraña en mujeres, hombres y niños. Según las estadísticas, las mujeres padecen esta enfermedad tres veces más que los hombres.
Los ataques de migraña se vuelven más frecuentes en caso de cambios hormonales y enfermedades ginecológicas. Los síntomas a menudo se intensifican cuando se tratan con medicamentos hormonales o anticonceptivos orales.
El embarazo y los cambios hormonales asociados en el cuerpo femenino pueden aumentar o disminuir la intensidad de los ataques de migraña.
La aparición de síntomas de migraña provoca toxicosis.
Dolor de cabeza y migraña en hombres.

Los hombres tienen más probabilidades que las mujeres de estar expuestos a tensiones emocionales y sobreesfuerzo nervioso. El estrés acumulado se alivia fumando, bebiendo alcohol y cuidando menos la salud.
Un ataque de migraña en los hombres suele ocurrir por la noche, cuando la conciencia diurna deja de controlar y reprimir las causas del estrés o el trauma psicológico.
Las migrañas suelen aparecer en el momento de tomar decisiones importantes.
Características de la migraña infantil.

La enfermedad afecta no sólo a los adultos, sino también a los niños. Los niños suelen tener dolores de cabeza menos intensos. Los síntomas más pronunciados de la migraña son náuseas, ligera intolerancia, temperatura elevada, por qué la razón La dolorosa condición se considera un trastorno del sistema digestivo.
Observar cuánta atención recibe un familiar con migrañas, niño pequeño puede comenzar a imitar un dolor de cabeza, razón por la cual se desarrolla una enfermedad real.
Los niños propensos a las migrañas suelen tener una fuerte voluntad, pero sufren estrés. Les genera mucha ansiedad los estudios, los cambios en su equipo y amigos si se mudan y el deseo de cumplir su palabra a cualquier precio.
EN edad temprana Los niños tienen dolores de cabeza con más frecuencia. A medida que las personas envejecen, su susceptibilidad a la enfermedad disminuye en los hombres y aumenta en las mujeres.
Causas de la migraña

Se ha demostrado que la enfermedad se hereda y el doble de veces de la madre que del padre.
Se desconoce la causa exacta de la migraña.
Las personas responsables, con excelente autodisciplina, que luchan por sus objetivos, autocríticas, comedidas y exigentes consigo mismas, pedantes, conservadoras y muy inteligentes son susceptibles a los ataques de migraña.
Los síntomas de la enfermedad son causados por un desajuste entre estas cualidades y la falta de confianza en uno mismo, timidez, tendencia a la preocupación y la depresión, ansiedad, falta de voluntad para superar las dificultades y la necesidad de atención y ayuda de los demás.
Causas comunes de migrañas:
- lesión en la cabeza, conmoción cerebral;
- corrección incorrecta de la visión, que crea una mayor carga en el analizador visual del cerebro;
- fatiga visual regular cuando se trabaja frente a una computadora, especialmente en condiciones de poca luz;
- El abuso de cerveza, vino, chocolate y café puede provocar un ataque de migraña;
- quesos duros, nueces contienen tiramina, que contrae los vasos sanguíneos, provocando un aumento de la presión arterial y un dolor de cabeza punzante;
- la enfermedad provoca hambre;
- Los síntomas de la migraña aparecen al consumir ciertos suministros medicos (Nitroglicerina, dipiridamol);
- las manifestaciones de la enfermedad son causadas por luz brillante, sonidos fuertes y otros irritantes;
- los síntomas aparecen después de un cambio repentino en la rutina diaria;
- Las migrañas pueden ser causadas por exceso de trabajo y falta de sueño;
- Los síntomas aparecen cuando cambio repentino clima o presión atmosférica.
Rutina diaria, reglas nutricionales para el tratamiento de la migraña.

Es posible reducir de forma óptima la frecuencia y la intensidad de los ataques. horario de trabajo y descanso .
Es importante agilizar tu rutina diaria, establecer una regla sobre acostarte y despertarte a la misma hora. Regular el tiempo frente a la televisión y el uso de la computadora. Planifique cuidadosamente su carga de trabajo de acuerdo con los principios de gestión del tiempo. De esta forma podrás ahorrar energía y cansarte menos.
Para normalizar la circulación sanguínea, haga ejercicio en casa. visitar más a menudo aire fresco, dar paseos.
Renunciar por completo malos hábitos, dejar de fumar, dejar de beber alcohol. Elija un pasatiempo o pasión que le brinde verdadero placer.
El masaje es útil en el tratamiento de las migrañas, ducha de contraste, fortaleciendo el sistema cardiovascular.
Es importante cumplir reglas de nutrición:
- limitar o evitar por completo el consumo de sal, una causa común de ataque;
- comer a una hora determinada para que los vasos sanguíneos del cerebro no se estrechen ni se dilaten excesivamente debido al suministro irregular de carbohidratos que afectan el nivel de glucosa en la sangre;
- Rechace los alimentos cárnicos enlatados. contiene nitratos, dilatan los vasos sanguíneos, lo que provoca dolores de cabeza;
- Utilice con precaución los alimentos que contengan tiramina: nueces, quesos duros, mostaza.
También es necesario un aporte suficiente de vitamina C, vitamina B y selenio, que protegen contra el estrés y los dolores de cabeza.
Tratamiento farmacológico de la migraña.

Debido a las causas individuales de aparición y curso de la enfermedad, el tratamiento debe ser prescrito por un médico.
Inmediatamente antes de un ataque, conviene comer algo dulce y beber una taza de té dulce. El suministro oportuno de glucosa ayuda a hacer frente a la falta de oxígeno del cerebro.
Las técnicas de respiración profunda ayudan a reducir la falta de suministro de oxígeno. Para prevenir un ataque, respire profundamente varias veces y exhale lentamente. Si es posible, retírese a una habitación oscura y tranquila e intente conciliar el sueño.
- Para prevenir los ataques de migraña, su médico le receta Amitriptilina, anaprilina.
- Ante los primeros síntomas de migraña, tome Aspirina, Paracetamol.
- durante un ataque Ergotamina, Cafeína, cafeína.
Para tratar migrañas, analgésicos, tranquilizantes y Sumatriptán y otros triptanos, aunque se eliminan rápidamente del organismo.
Tratamiento de migrañas y dolores de cabeza con remedios caseros.

Para reducir la intensidad o prevenir ataques se utilizan varios remedios caseros:
- Coloque un hisopo empapado en jugo en su oído. remolacha roja o lucas.
- Para deshacerse de las migrañas, beba una taza de agua fuerte. té verde. Previene un ataque y ayuda a afrontar los dolores de cabeza.
- inhala la mezcla alcanfor Y amoníaco alcohol en partes iguales.
- En caso de ataque de migraña, tomar la infusión. menta. Prepare 1 cucharadita. Seque las hierbas con un vaso de agua hirviendo, cocine a fuego lento en un baño de agua durante 10 minutos, enfríe y cuele. Beber un vaso a lo largo del día, dividiéndolo en porciones iguales.
- Moler 20g raíz de valeriana, verter durante 6-8 horas agua fría, cepa. Toma 1 cucharada. tres veces al día.
- Receta popular para deshacerse de las migrañas: romper en un vaso huevo, preparar hirviendo leche, revuelva y beba en pequeños sorbos. Después de unos días de tratamiento, la enfermedad desaparece.
- Prepare 1 cucharadita. hierbas hierba de san juan un vaso de agua hirviendo, dejar actuar 15 minutos, colar. Tome un cuarto de vaso 3-4 veces al día.
- Infundir una parte de las hojas durante una semana. bálsamo de limón en tres partes vodka. Diluir 1 cucharadita. tinturas en 1/3 de vaso de agua, tomar tres veces al día.
La migraña es un tipo de cefalalgia (dolor de cabeza). Tiene una historia milenaria de observación médica y, a menudo, se hereda de generación en generación. Disfunciones asociadas sistema vascular causa mucho dolor e molestias al paciente, aunque la patología en sí es reversible y no amenaza la vida.
Sin embargo, todo el mundo necesita saber por qué la migraña es peligrosa, porque si no se le presta la atención y el tratamiento adecuados, puede provocar el desarrollo de problemas de salud graves. La actitud consciente del paciente hacia su condición es de gran beneficio: evitar los factores negativos, realizar ejercicio moderado y cumplir con todas las prescripciones médicas.
La hemicránea se manifiesta por un dolor intenso, generalmente en un lado de la cabeza (de ahí el nombre: "hemicránea", traducida del latín significa "la mitad de la cabeza"). Con mucha menos frecuencia el dolor cubre toda la cabeza. Poco más de 1/6 de todas las personas que viven en el planeta padecen esta enfermedad. Más del cincuenta por ciento de ellos experimentó su primer ataque antes de los treinta años. La enfermedad reduce significativamente las posibilidades de una vida plena.
Incluso entre las exacerbaciones de la enfermedad, las personas se preocupan y esperan con miedo el próximo ataque de dolor, que anulará temporalmente sus planes laborales y familiares. Un doloroso presentimiento se cierne constantemente sobre una persona. Esta actitud negativa deja una huella en todos los ámbitos de la salud y la vida del paciente.
Las crisis dolorosas son causadas por una deficiencia de oxígeno en el cerebro debido a un estrechamiento agudo del cerebro. vasos sanguineos con posterior expansión excesiva de los mismos.
Los médicos aún no han encontrado una explicación precisa y completa de por qué ocurre y se desarrolla un espasmo tan repentino.
Pero desde hace tiempo se ha observado una serie de factores que contribuyen al desarrollo de un ataque de migraña, entre los que cabe destacar:
- daño por sobrecarga psicoemocional;
- antecedentes de lesión cerebral traumática;
- osteocondrosis cervical;
- el comienzo de la menstruación;
- tomando medicamentos hormonales;
- cambios meteorológicos;
- exceso de comida que contiene tiramina y diversos potenciadores del sabor;
- uso de vasodilatadores.
Los desencadenantes como la radiación brillante de un monitor, señales sonoras fuertes y agudas, ciertos aromas, el tabaco y el alcohol (en particular, el vino de uva tinto) pueden actuar como provocadores. La falta de un horario claro de ejercicio y relajación no tiene el mejor efecto en su bienestar.
La influencia de estos factores se manifiesta de forma diferente en todas las personas. A menudo, la salud empeora bajo la influencia de una combinación de circunstancias.
La enfermedad puede aparecer por primera vez en la adolescencia; Después de 40-50 años, la enfermedad suele desaparecer sin dejar rastro. Pero no hay que esperarlo: el curso de la migraña es impredecible. Es imperativo visitar a un neurólogo, realizar la terapia prescrita y tratar de limitar la presencia de desencadenantes en su vida.
Síntomas clínicos

La migraña puede ir acompañada de un aura: una serie de manifestaciones anormales del sistema nervioso que precede a un ataque doloroso. El aura se puede expresar en alteraciones visuales en forma de formas geométricas parpadeantes ante los ojos. La agudeza de la visión puede disminuir, el campo visual se distorsiona y temporalmente una persona puede dejar de ver por completo.
Es probable que se produzcan cambios en las sensaciones táctiles, con mayor frecuencia en las manos o en una mano: pérdida de sensibilidad, inyecciones. De repente, los músculos parecen debilitarse y el control sobre el cuerpo se debilita enormemente.
Las manifestaciones del aura también pueden afectar la función del habla: la conciencia se confunde, la lengua se confunde y es difícil encontrar las expresiones adecuadas para los pensamientos.
Puede causar náuseas, vómitos, mareos y escalofríos. Los casos graves se caracterizan por un aura en forma de una combinación de varios síntomas.
Al cabo de un tiempo (diferente para cada paciente: de 15 a 20 minutos a una hora), comienza una crisis de dolor. Un ataque puede atormentar al paciente durante varias horas o incluso días, pudiendo provocar vómitos o quedarse dormido. Pero todo esto es individual para cada paciente.
Un ataque de migraña puede comenzar sin aura. Una persona siente un malestar general y pronto le sobreviene un fuerte dolor de cabeza. Hablamos de migraña cuando un dolor rítmico y explosivo de intensidad variable dura una media de unas cinco horas; Sólo me duele un lado de la cabeza. En este caso, la condición empeora por los intentos de moverse, por luz brillante o sonidos agudos. Hay náuseas y ganas de vomitar.
Diferencias de sexo de la enfermedad.
Mujeres, debido a las frecuentes fluctuaciones en los niveles hormonales debido a ciclo mensual y el embarazo, tienen muchas más probabilidades de experimentar síntomas de migraña. El primer día de la menstruación, más del 50% de las mujeres experimentan un ataque de hemicránea. Los hombres son mucho menos propensos a la enfermedad: menos del 10% experimentan este problema.

Migraña crónica
Los pacientes que padecen hemicránea pueden desarrollar complicaciones de migraña sin la debida atención a su salud. La cefalea, que dura un mes sin causa evidente, con quince (al menos) episodios dolorosos durante este período, permite al neurólogo suponer que la enfermedad ha pasado a una fase crónica.
Este desarrollo de la enfermedad puede deberse a la falta de terapia o tratamiento inadecuado, uso prolongado e incontrolado de analgésicos, depresión avanzada. El aura en la migraña crónica puede manifestar sus síntomas sin crisis de dolor durante casi una semana, sin afectar el estado de los vasos sanguíneos.
La patología provoca una disminución general de la inmunidad, hipocondría y reduce el rendimiento del paciente. Sin embargo, fuera de un ataque, la persona está prácticamente sana.
Estado migrañoso
Un ataque de migraña potente y doloroso con todas las manifestaciones que lo acompañan en un plazo de tres días se considera una forma más peligrosa de patología: el estado de migraña. Afortunadamente, esta afección se desarrolla muy raramente.
El diagnóstico de estado migrañoso se establece si:
- el dolor no es causado por otras enfermedades;
- el ataque de dolor es muy potente y se acompaña de otros síntomas de migraña;
- durante setenta y dos horas, los ataques se alternan con breves descansos que van desde varias decenas de minutos hasta varias horas;
- Los medicamentos no alivian el dolor.
El paciente requiere atención médica, ya que una crisis puede provocar un derrame cerebral de migraña.
Accidente cerebrovascular de migraña

Esta complicación se refiere a las consecuencias “catastróficas” de la migraña. Ocupa el tercer lugar entre los factores que causan un accidente cerebrovascular ( trastorno agudo circulación cerebral) en los jóvenes. El mecanismo de daño es el siguiente: los cambios ateroscleróticos en el vaso no permiten que se expanda rápidamente después de la compresión por un espasmo, como resultado de lo cual se daña el área del cerebro.
Las manifestaciones neurológicas aparecen y luego desaparecen. Hay un aura y los síntomas habituales de la migraña en este paciente. El daño isquémico a los vasos cerebrales se registra mediante TC; su desarrollo no se debe a otras razones. Consecuencias de un ataque en forma. trastornos neurológicos puede permanecer durante mucho tiempo, a veces hasta el final de la vida.
Aura prolongada sin derrame cerebral.
Por lo general, la migraña se acompaña de una fuerte compresión de los vasos sanguíneos de la cabeza. Si su luz se estrecha debido a placas ateroscleróticas, se desarrolla una deficiencia isquémica de oxígeno en las células cerebrales. En este caso, el aura puede durar mucho tiempo (más de una semana) sin sufrir un derrame cerebral.
La persona siente los síntomas del aura, pero no siente dolor. En esta afección (síndrome de Fisher), es extremadamente importante restaurar el tono vascular, prevenir la hipoxia del tejido cerebral y prevenir posible desarrollo ataque.
Epilepsia y migraña
La enfermedad epiléptica y la hemicránea están estrechamente relacionadas y a menudo coexisten (más de la mitad de todos los casos). Una cuarta parte de los pacientes que padecen epilepsia también padecen migrañas. Cuadro clínico Ambas patologías son similares; los fármacos antiepilépticos suelen ayudar con los ataques de migraña.
Si una crisis de migraña provoca un ataque epiléptico, estamos hablando de una dolencia especial llamada “migrelepsia”. Se caracteriza por la aparición de un aura, al cabo de una hora de la cual se produce una crisis epiléptica. Es imperativo llamar a una ambulancia en una condición tan peligrosa para prevenir posibles consecuencias irreversibles de la migraña.
Métodos terapéuticos
A quienes padecen migraña les resulta difícil curarse por completo. Puede reducir la frecuencia y la intensidad de los ataques de dolor si responde a las crisis de manera oportuna, hace que su ritmo de vida sea más saludable y activo y fortalece su sistema nervioso y vascular.
Además, debes seguir concienzudamente todas las recomendaciones del médico. Los pacientes suelen tomar notas descripciones detalladas acontecimientos y condiciones que precedieron al ataque. Esto puede ayudar al médico a establecer el diagnóstico correcto y prescribir el tratamiento adecuado.
Los procedimientos calmantes simples pueden ayudar en la lucha contra los ataques. Es útil tumbarse y relajarse. baño caliente, acostarse a dormir, tomar un café o té verde. Debe intentar eliminar de su vida los factores que provocan dolor. Corregir y equilibrar tu dieta también es extremadamente importante.
Elige productos naturales, sencillos, comida casera recién preparada. No abuses del café aditivos alimentarios, conservantes. Las infusiones de menta y manzanilla serán efectivas. La natación, las duchas de contraste y un simple ejercicio físico ayudarán a mantener el tono vascular y muscular.
De medicamentos El médico puede recetarle vasoconstrictores, antidepresivos, barbitúricos, triptanos. Se trata de medicamentos serios que deben ser recetados exclusivamente por un neurólogo.
Medidas preventivas
Observar la enfermedad nos ha dado una imagen completa de si la migraña es peligrosa o no. Sí, esta enfermedad es dolorosa y tensa. posibles complicaciones. Las consecuencias de la migraña pueden ser catastróficas. Para prevenir su desarrollo, debes intentar cambiar lo que te causa estrés y dolores de cabeza.
Un menú saludable, dejar de fumar, eliminar el alcohol y el café tendrán un efecto positivo en tu salud. No te quedes despierto hasta tarde y duerme lo suficiente tiempo oscuro días.
Entrena y fortalece tu cuerpo con moderación. Aprenda a superar las dificultades y a valorar positivamente los acontecimientos. No se recete medicamentos usted mismo, confíe este asunto a médicos competentes.
Estas directrices simples pero efectivas serán la clave para reducir la intensidad y duración de las crisis. Nuevas reglas y hábitos saludables te ayudarán a adaptarte y llevar una vida activa.
Ahora ya conoces las causas de la migraña en mujeres y hombres, cuáles son sus principales manifestaciones y cómo afrontarla.
Todos los casos con manifestaciones clínicas graves deben clasificarse como migraña complicada, incluso si no quedan síntomas neurológicos residuales después del ataque.
Consideramos justificado incluir en este grupo el estado migrañoso, la migraña basilar grave, la combinación de migraña con síndrome convulsivo epileptiforme o síncope y la combinación de migraña con enfermedades alérgicas.
Esta liberación se debe a la gravedad manifestaciones clínicas, dificultades diagnóstico diferencial, la complejidad del tratamiento (que muchas veces debe incluir terapia intensiva), la adaptación social y laboral de estos pacientes y, aparentemente, menos pronóstico favorable en comparación con la migraña no complicada.
Estado migrañoso
La migraña de estado suele denominarse una serie de ataques de migraña graves que se suceden unos a otros [Prusinsky A., 1979]. Sin embargo, M.L. Fedorova (1969) proporciona observaciones que pueden describirse como un ataque inusualmente grave y prolongado.La “Clasificación de 2003” propone utilizar el término “estado migrañoso” si un ataque o una serie continua de ataques consecutivos dura más de 72 horas, y especialmente teniendo en cuenta el hecho de que la mayoría de los ataques se limitan a 5-18. horas, el término “estado migrañoso” debe utilizarse cuando un ataque o una serie de ataques continuos dura más de un día.
Este enfoque también tiene un significado pragmático directo: no es necesario esperar tres días para observar el curso severo del ataque y aplicar todas las medidas posibles para ayudar al paciente cuyo ataque dura un día. Estos ataques pueden comenzar de forma paroxística o gradual, pero todos los síntomas aumentan de manera constante. , al principio local y pulsante, se vuelve difuso y en expansión.
Los vómitos se repiten muchas veces a lo largo del día. Las venas de la retina se dilatan y se llenan de sangre, la presión del líquido cefalorraquídeo aumenta a 300 mm de agua. Arte. y más. Un ecoencefalograma revela signos de hidrocefalia y edema cerebral. El estado general grave se acompaña de debilidad intensa y adinamia.
A veces hay confusión. Aparentemente, ataques tan severos (incluso si no son una serie de ataques) se clasifican con razón como estado de migraña. Si estos ataques van acompañados de síntomas neurológicos focales, no pueden considerarse signos obligados de estado. Un rasgo característico del estado de migraña son los síntomas cerebrales pronunciados; los mecanismos íntimos de la patogénesis aún no están claros.
Paciente T., 38 años, ingeniero químico. No tiene contacto con sustancias aromáticas o tóxicas en el trabajo. Mi abuela paterna tenía migrañas. Menstruación a partir de los 14 años, regular. Desde los 16 años sufre ataques de migraña simple sin ningún signo de alarma, la duración de los ataques es de 6 a 12 horas, la frecuencia es incierta, no ha habido vómitos. El lado del dolor cambió. La frecuencia de los ataques es de 1 a 2 veces al mes.
Los embarazos a las edades de 23 y 29 años se complicaron con la toxicosis. “Me dolió la cabeza de principio a fin, pero no fue migraña. Alivia los dolores de cabeza con los vómitos”. Durante la lactancia, la frecuencia y la intensidad de los ataques disminuyeron drásticamente. A partir de los 33 años se “despegó”; durante el examen gastroenterológico se descubrieron gastritis y colecistitis; a menudo se presentaban dolores en la región epigástrica y en el hipocondrio derecho.
A los 36 años le diagnosticaron mastopatía fibrosa. En el período premenstrual, las glándulas mamarias comenzaron a ingurgitarse mucho y se liberó calostro. Durante estos mismos años, los ataques se hicieron más frecuentes hasta 3-4 veces al mes y comenzaron a depender del enfriamiento, fatiga fisica, experiencias emocionales, se ha establecido una conexión con el período premenstrual. Durante el año pasado, la dinámica del ataque ha cambiado.
Comienza con una sensación de pulsación indolora de un vaso en la región temporal; en el transcurso de 2-3 días se intensifica y se vuelve dolorosa. Este dolor se intensifica continuamente durante 2-3 días, acompañado de aturdimiento, náuseas y mareos. En el día 4-6, comienzan los vómitos debilitantes, que continúan durante 12-24 horas. Después de esto, el ataque de dolor cede, pero la pesadez sorda en la cabeza persiste durante un día más.
Estos ataques prolongados se repitieron 2 o 3 veces al mes. Los tratamientos repetidos con aminofilina, complamin, no-spa parenteral, la ingesta de stugeron y nikoshpan no mejoraron la condición. Los analgésicos y la cafeína no aliviaron el ataque. Tratamiento con Divascan durante 2 meses. resultó ineficaz.
Durante el examen en el hospital no se encontraron síntomas neurológicos focales. Radiografía de cráneo, ECG, EEG y fondo de ojo sin alteraciones. La radiografía de la columna cervical muestra signos moderados de osteocondrosis. Durante las consultas con especialistas se confirmaron las enfermedades anteriores. Investigación de laboratorio no reveló ninguna desviación significativa de la norma.
Cabe destacar la diferencia en el REG (fig. 5.9), de los cuales uno se realizó después de un ataque 2 meses antes del ingreso al hospital y el segundo durante un examen hospitalario. El REG después de un ataque muestra signos de aumento del tono arterial y dificultad en el flujo venoso en todas las derivaciones excepto en la región vertebrobasilar derecha. En REG fuera de un ataque, el tono se acerca a la normalidad, con la excepción de la derivación de la región vertebrobasilar izquierda, donde persisten los signos. hipertensión arterial y dificultades con el flujo venoso.
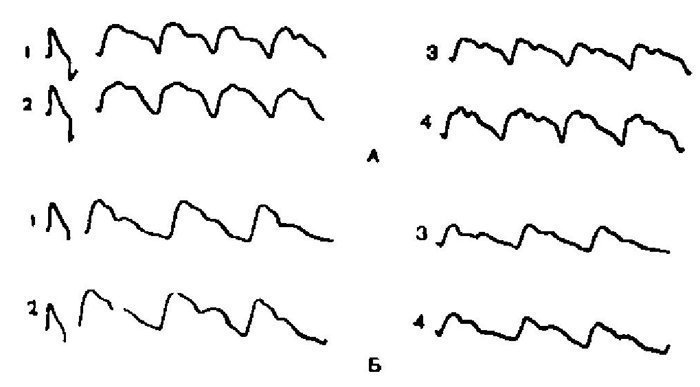
Arroz. 5.9. Reogramas de un paciente con estado de migraña: 1 - derivación REG del hemisferio derecho; 2 - cable REG del hemisferio izquierdo; 3- derivación occipitomastoidea a la derecha; 4 - derivación occipitomastoidea a la izquierda. Señal de calibración 0,05 Ohmios. A - entrada el primer día después del estado - "me duele la cabeza, pero no palpita". Signos de aumento del tono arterial y dificultad en el flujo venoso (convexidad de la onda REG catacrótica); B - registro en el período interictal: normalización del tono vascular, desaparecieron los signos de obstrucción del flujo venoso
Curiosamente, en 2 semanas. Durante el examen en el hospital, el paciente no tenía dolor de cabeza. Tras el examen, fue dada de alta por su propia voluntad.
Así, en un paciente que sufría de migraña simple y asociada enfermedades somáticas Y osteocondrosis cervical, al acercarse a la menopausia, el ataque se transformó en un estado de migraña.
El infarto cerebral por migraña se diagnostica en pacientes con migraña cuando los síntomas neurológicos focales que surgen durante un aura persisten durante más de 24 horas y la neuroimagen revela un foco isquémico en el área correspondiente del cerebro. No existen estadísticas basadas en evidencia sobre la incidencia de infarto isquémico que ocurre durante un ataque de migraña.
J. Bogousslavsky y otros. (1988) observaron 22 pacientes con uno o más episodios que cumplían los criterios para el diagnóstico de infarto de migraña durante 4 años. Después de un examen minucioso (TC, angiografía, ecografía y Dopplerografía transcraneal, ecocardiografía), excluyeron todos los posibles factores que, según varios autores, pueden provocar un diagnóstico erróneo de infarto de migraña: obstrucción de la arteria cerebral, aneurisma disecante del arteria precerebral o cerebral, placas ulcerosas de las arterias precerebrales, factores de embolia cardiocerebral, incluido el prolapso válvula mitral.
Sobre esta base, J. Bogousslavsky et al. Llegamos a la conclusión de que la migraña con aura en sí misma puede ser la causa del infarto isquémico. Este diagnóstico puede considerarse justificado si los síntomas neurológicos focales que aparecieron durante un ataque de migraña no desaparecen durante más de un día.
Merece especial atención la migraña oftalmopléjica, que, con más frecuencia que otras opciones, tras un examen adicional resulta ser una manifestación de una enfermedad orgánica (aneurismas arteriales, arteriovenosos). Del nombre mismo se deduce que en la migraña oftalmopléjica, un ataque de dolor se acompaña de paresia del tercer nervio.
Un cambio inusual en las fases de un ataque debería ser especialmente alarmante, cuando comienza con un dolor hemicraneal agudo, dolor "detrás del ojo" o en la región parietooccipital, y solo en el contexto de este dolor persistente aparece la paresia del se produce el tercer nervio.
Los resultados de los exámenes adicionales en casos de migraña complicada son contradictorios.
Algunos autores no detectaron patología en EEG, angiografías y al examinar el líquido cefalorraquídeo en casos de migraña verdadera, otros indican que estudios adicionales, por regla general, revelan diversos trastornos.
Entonces J.E. Castaldo, M. Anderson (1982) describen ataques de cefalea con hemiparesia en un niño de 7 años. El padre del niño padecía migrañas. Cuando lo examinaron el segundo día al final del ataque, cuando los signos del hemisíndrome piramidal todavía estaban presentes, tomografía computarizada reveló un área de baja densidad en la región frontoparietal izquierda y ligera compresión del ventrículo izquierdo, la angiografía estableció oclusión del medio arteria cerebral. Síntomas neurológicos Pasó en 3 días.
La angiografía repetida un año después no reveló ninguna patología. Por tanto, los síntomas piramidales durante un ataque de migraña grave parecían deberse a vasoespasmo oclusivo e isquemia cerebral con edema cerebral. En este ejemplo, en particular, se puede ver la imperfección de la terminología de clasificación utilizada. Después de todo, este caso puede considerarse tanto como un ejemplo de migraña hemipléjica familiar como de un infarto isquémico migrañoso.
Aquí hay una observación similar que puede interpretarse como un infarto de migraña.
Paciente N., 27 años, bibliotecaria. La anamnesis no es gravosa. Desde los diez años sufrí dolores paroxísticos en la región temporal 1 o 2 veces al mes. Si no tuve tiempo de tomar analgésicos al comienzo del ataque, entonces aparecieron náuseas y vómitos. La aparición de ataques no puede asociarse con ningún factor externo. A la edad de 24 años sin razones visibles La frecuencia e intensidad de los ataques comenzaron a aumentar.
Algunos de ellos iban acompañados de un defecto hemianóptico en la mitad derecha del campo visual. Luego, los ataques se volvieron diarios, no estaban controlados por analgésicos y antiespasmódicos, un día en el punto álgido del ataque hubo una sensación de fuerte "tensión" en las extremidades derechas, torpeza al moverlas y en la mitad derecha del campo visual. “se cayó”. El dolor de cabeza desapareció inmediatamente.
El defecto neurológico restante incluyó paresia extrapiramidal derecha con aumento del tono plástico, atetosis en los dedos derecha, temblor intencional moderado en miembros derechos al realizar pruebas de coordinación. Durante los siguientes 3 años, la gravedad de estos síntomas disminuyó gradualmente, solo la hemianopsia parcial del lado derecho homónimo permaneció sin cambios. Se conservan los reflejos abdominales, no hay signos piramidales patológicos.
Un examen del fondo de ojo reveló “un ligero blanqueamiento de la mitad temporal del disco derecho nervio óptico", que aparentemente fue el motivo del diagnóstico" efectos residuales encefalitis transferida." La radiografía de cráneo, el EEG, la composición y la presión del líquido cefalorraquídeo son normales (esta observación se remonta a una época en la que no disponíamos de estudios de tomografía computarizada y resonancia magnética). Después del tratamiento (ciclodol, midantan, terapia vitamínica, aminalon, Cerebrolysin, terapia con ejercicios) fue dada de alta con mejoría.
En este caso estamos ante una migraña complicada. Como en la observación de J.E. Castaldo, M. Anderson, estamos hablando, aparentemente, de daño cerebral isquémico que se desarrolló en el momento álgido del siguiente ataque. Es poco probable suponer un aneurisma o una malformación de los vasos cerebrales, ya que es imposible imaginar su trombosis inmediata. Si la cavidad del aneurisma no está trombosada, entonces es difícil explicar la "interrupción" instantánea del ataque y la ausencia de ataques durante los próximos 3 años.
Por tanto, la interpretación más probable de esta observación es el desarrollo de un infarto de migraña. No menos interesante en este caso es el intento de comprender la esencia fisiopatológica del cese de los dolorosos ataques de migraña.
De acuerdo con las ideas descritas anteriormente, consideramos el desarrollo de un ataque como una cadena secuencial de eventos: la excitación de un hipotético eslabón desencadenante y la propagación de estos impulsos "formadores de ataque" a las áreas de implementación (arterias, estructuras cerebrales y nervios craneales).
Resulta que la "caída" del último eslabón de la cadena de eventos sucesivos de un ataque, el trampolín para la realización de las manifestaciones de un ataque, puede conducir al cese de los ataques. Nos permitimos dar este ejemplo precisamente porque el análisis de casos similares puede arrojar luz sobre nuestra comprensión. mecanismos fisiopatológicos Formas paroxísticas de síndromes neurológicos.
A la luz de los materiales presentados sobre el infarto de migraña con síntomas neurológicos reversibles y con síntomas irreversibles, los casos clasificados en la Clasificación de 2003 como "aura persistente sin infarto" deben considerarse como no examinados en profundidad. Si los síntomas del aura se observan durante más de una semana después de que ha pasado el ataque de migraña y la neuroimagen no detecta un infarto, entonces la única suposición que queda es que la capacidad diagnóstica resolutiva del método es insuficiente para identificar un defecto neurológico estructural.
Migraña-epilepsia. El carácter paroxístico de la migraña ha dado lugar a su comparación con la epilepsia. Algunos autores incluso sugirieron distinguir entre migraña epiléptica, migraña epilepsia o migraña-epilepsia [Karlov V.A., 1963; Barolin G.S., 1966; Witty CW, 1972]. La relación genética y la proximidad de la epilepsia y la migraña fue señalada por L.O. Badalyan, I.S. Gorlina (1969). De hecho, la incidencia de migraña entre las personas con epilepsia (y viceversa) es mayor que en la población general.
M.L. Fedorova (1978) llega a la conclusión de que la migraña en algunos pacientes puede combinarse con la epilepsia. En estos casos ataques epilépticos ocurren por separado de los ataques de migraña y los cambios característicos se pueden registrar en el EEG en el período entre ataques.
Los autores, al analizar una gran cantidad de material, indican que cambios relativamente leves en el EEG en forma de actividad difusa de ondas lentas, ráfagas bilaterales sincrónicas de ondas lentas se pueden observar solo en el 50% de todos los pacientes con migraña y, con mayor frecuencia, con un formulario asociado. Estos cambios no tienen los rasgos de la actividad epiléptica, además no pueden considerarse característicos de la migraña, son a menudo inestables, cambiantes y transitorios [Fedorova M.L., 1969; Friedman AR, 1968; Prusinski A., 1979; Jonkman E.J. Lelieveld HJ, 1981].
Si actividad epileptiforme en forma de onda aguda: se registra un pico en el EEG en pacientes con migraña verdadera sin manifestaciones convulsivas en el período interictal, entonces no los medicamentos contra la migraña son más efectivos, pero anticonvulsivos[Karlov V.A., 1963; Radhaknshnan R. et al., 1981].
Sin embargo, a veces, incluso en ataques de migraña muy graves con tetraplejía transitoria y coma en el momento álgido del ataque, no se encuentran cambios significativos en el EEG.
En la Clasificación de 2003, la asociación de ataques epileptiformes con migraña con aura se considera sólo en los casos en que un ataque epileptiforme ocurre durante o dentro de una hora después de un aura de migraña. Tal evento se considera como una manifestación de la preparación del sistema nervioso del paciente para paroxística. condiciones patologicas. Sin embargo, esto no se considera una forma nosológica separada y, por lo tanto, nombres como migraña epiléptica, migraña epilepsia, migraña-epilepsia, migralepsia se consideran incorrectos y no deben usarse en la práctica.
La migraña crónica se considera una forma de migraña complicada. Según la Clasificación de 2003, estamos hablando de un aumento de los ataques de migraña simple sin aura, que se repiten casi a diario (más de 15 días al mes) durante más de 3 meses. La razón de este aumento de los ataques debe buscarse en una combinación desfavorable de una serie de factores, cada uno de los cuales puede provocar un ataque de migraña. Y para interrumpir un curso tan desfavorable de la migraña, se debe prevenir la influencia de factores provocadores desfavorables.
La causa de la cronicidad de la migraña puede ser un aumento incontrolado de las dosis únicas y diarias de analgésicos u otros medicamentos, que es tomado por un paciente con migraña.
En este último caso, puede que no estemos hablando de un empeoramiento de la migraña, sino de un dolor de cabeza asociado al abuso de analgésicos: un dolor de cabeza por abuso.
En algunos pacientes con migraña, la pérdida del conocimiento durante un ataque se asocia con discirculación en el tronco y tiene la apariencia de desmayo ("migraña sincopal") [Fedorova M.L., 1978]. Se considera que la isquemia del tronco encefálico durante la hipotensión sistémica repentina es el resultado de la hipersensibilidad de sus neuronas dopaminérgicas. La estimulación de estas neuronas inhibe la actividad del centro vasomotor y provoca una caída de la presión arterial.
Los pacientes con síncope de migraña no toleran dramáticamente el agonista de la dopamina bromocriptina, cuyo efecto hipotensor se debe no solo al efecto central, sino también a la inhibición de la liberación de norepinefrina en las terminales simpáticas de la unión del músculo neuroliso. Después de tomar la píldora, no pudieron levantarse de la cama debido a la hipotensión ortostática, y solo tomando el antagonista de la dopamina haloperidol revirtió estos efectos de la bromocriptina. La migraña sincopal debe distinguirse de los ataques epilépticos.
Factores provocadores de migraña. Para muchos pacientes, la frecuencia y la intensidad de los ataques dependen del estrés físico y emocional. Un estudio cuidadoso de la anamnesis de estos pacientes lleva a la conclusión de que los ataques, por regla general, no ocurren en el momento álgido del estrés, sino durante la relajación post-estrés. Esto se explica por el hecho de que durante el estrés aumenta el nivel de mediadores que proporcionan nocicepción (norepinefrina, serotonina y sustancias opioides endógenas) y, durante la relajación posterior, disminuye.
Mecanismos bioquímicos similares subyacen a la relación entre los trastornos del sueño y las manifestaciones de migraña. El problema del sueño y la migraña incluye muchos preguntas interesantes. Se sabe que las monoaminas cerebrales y los sistemas opioides endógenos participan en la regulación vascular, la regulación de la nocicepción, el sueño y la conducta alimentaria. Durante el curso del ataque, el apetito cambia; en la fase prodrómica, la mayoría de los pacientes experimentan anorexia (con menos frecuencia, bulimia). Los medicamentos para el tratamiento de las migrañas entre ataques (sandomigran) provocan somnolencia y aumento del apetito.
Las desviaciones del patrón de sueño habitual provocan un aumento de los ataques de migraña. Los pacientes que logran conciliar el sueño durante un ataque alivian de esta forma los dolores de cabeza. Con la privación del sueño (sueño más corto y superficial con despertares frecuentes), la frecuencia y la intensidad de los ataques disminuyen. En muchos pacientes, los "ataques de fin de semana" se asocian precisamente con un aumento de la duración del sueño, aunque los ataques a menudo se vuelven más frecuentes cuando el sueño es insuficiente.
En la regulación del sueño, los sistemas serotoninérgicos inhibidores del tronco del encéfalo desempeñan un papel importante; la insuficiencia de estos sistemas conduce al insomnio, la estimulación conduce a la hipersomnia. Durante los ciclos sueño REM El flujo sanguíneo cerebral aumenta, el nivel de serotonina en las plaquetas disminuye. Los ciclos de sueño REM predominan por la mañana y los ataques de migraña nocturna coinciden con el sueño REM y parecen estar impulsados por fluctuaciones circadianas en los niveles de serotonina en el sistema nervioso central.
Alrededor del 50% de los pacientes con migraña notan que los cambios climáticos afectan la frecuencia y gravedad de los ataques. Sin embargo, estudios especiales han demostrado que sólo en el 2% de los pacientes las fluctuaciones meteorológicas son verdaderos desencadenantes de un ataque, en el resto los factores climáticos sólo aumentan la gravedad de los ataques, pero no influyen en su frecuencia.
De los factores climáticos que pueden influir en la aparición de dolores de cabeza, en primer lugar, obviamente, la luz del sol brillante, el resplandor parpadeante del sol (de hecho, usar gafas de sol reduce la frecuencia de los ataques), frente de viento cálido y seco. Estos son el pantano en los países de Europa Central, el mistral en Francia, el siroco en los países mediterráneos, el Santa Anna y el ginuk en América del Norte, el sharaw y el hamzin en el Medio Oriente.
El viento seco y cálido provoca en muchos residentes de estos países irritabilidad, ansiedad, depresión e insomnio, la descompensación de las enfermedades cardiovasculares se vuelve más frecuente y en los pacientes con migraña los ataques se vuelven más frecuentes y más graves. Se cree que el papel principal no lo desempeñan los cambios de temperatura o presión barométrica, sino el estado de la electricidad atmosférica, un aumento en el número de iones y un aumento en la proporción de iones cargados positiva y negativamente.
En estas condiciones, el metabolismo aumenta y el contenido de monoaminas en el cerebro disminuye, en particular el contenido de serotonina, y aumenta la actividad de coagulación sanguínea y la agregación plaquetaria. Son estos cambios los que juegan un papel decisivo en el desarrollo de la descompensación en pacientes con enfermedades vasculares y de otro tipo. órganos internos.
Cómo componente La homeostasis, los indicadores de hemostasia y la agregación plaquetaria están sujetos a fluctuaciones estacionales, mensuales [ciclos de 23 y 12 días] y diarias, así como a cambios arítmicos con una mayor actividad solar y tormentas magnéticas[Novikova K.F., Rybkin B.A., 1971; Baluda V.P., 1981]. Estos factores, que normalmente no se tienen en cuenta, determinan la dependencia de la migraña del "clima".
Señalando la frecuencia del angioedema, diversos exudativos y manifestaciones cutáneas en relación con el ataque, Strumpell allá por 1883 [cit. R.S. según Shapiro, 1968] sugirió la naturaleza alérgica de la migraña. Sin embargo, según las ideas modernas, la migraña puede acompañar a las alergias, pero nunca es su única manifestación, por eso se habla de una combinación de migraña con asma bronquial, angioedema, urticaria, etc.
Esto lo confirman nuestras observaciones. En algunos pacientes en la adolescencia y la edad adulta temprana, observamos una combinación de migraña con rinitis vasomotora. Con el tiempo, desarrollaron asma bronquial, cuyo curso no se correlacionaba con el curso de la migraña. Migraña causada por productos alimenticios y no acompañada de otras manifestaciones alérgicas, ahora se ha aislado de las enfermedades alérgicas.
Para algunas personas, la comida normal puede provocar dolor de cabeza. Se sabe que la tiramina contenida en el queso y las carnes ahumadas, y la feniletilamina en el chocolate, pueden provocar dolores de cabeza. Estos aminoácidos compiten con el precursor de la serotonina, el triptófano, impidiendo su entrada en las neuronas y reduciendo así la síntesis de serotonina en las neuronas.
La aparición de migraña en muchas personas durante la pubertad y la formación de la función sexual indica una conexión con cambios en el contenido de las hormonas sexuales. Durante el embarazo, los ataques de migraña simple se vuelven menos frecuentes o desaparecen por completo y reaparecen en términos diferentes después del parto y la migraña oftálmica empeora durante el embarazo.
La influencia de las hormonas sexuales en el curso de la migraña queda bien ilustrada por el hecho de que en el 60% de las mujeres que padecen migraña, la mayoría de los ataques ocurren en los días premenstruales, y en el 14% los ataques ocurren exclusivamente durante este período; llamada migraña menstrual. Esto está asociado con cambios hormonales y humorales.
Los niveles de estrógeno, progesterona, hormona folículo estimulante, prolactina, testosterona, pitressina, estradiol y aldosterona cambian. Por ejemplo, cíclico cambios hormonales en el período que va desde la ovulación hasta la menstruación van acompañados de una disminución progresiva de los niveles de serotonina, cuyo efecto sobre el curso de la migraña es bien conocido. Estos cambios fisiológicos son sólo el eslabón inicial de una cadena de otros cambios neurohumorales que se convierten en el desencadenante directo de un ataque.
La dependencia del nivel de hormonas sexuales se ve acentuada por el empeoramiento de las migrañas en mujeres que toman medicamentos orales. anticonceptivos con un alto contenido de estrógenos. Ir a drogas hormonales con un bajo contenido en estrógenos, reduce y alivia las crisis de migraña y cefalea vasomotora.
Durante la menopausia, la mayoría de las mujeres experimentan una disminución en la frecuencia e intensidad de los ataques, pero en algunos casos las migrañas se intensifican. Curiosamente, si una mujer comienza a recibir reemplazo. terapia hormonal, luego la migraña se reanuda y persiste al mismo ritmo que antes de la menopausia. En estos casos, reducir la dosis de estrógeno conduce a una mejoría.
CON punto clínico Desde el punto de vista, es importante señalar que en los días de la menstruación puede haber no solo ataques de verdadera migraña, sino también dolores de cabeza vasomotores, así como dolores por tensión muscular (como manifestación frecuente del síndrome de tensión premenstrual con astenoneurosis). complejo de síntomas).
El diagnóstico diferencial no es fácil, ya que la verdadera migraña, el dolor de cabeza vasomotor y el dolor por tensión muscular en los días premenstruales se acompañan de muchos otros síntomas de distonía autonómica, así como de una pronunciada labilidad emocional y neuroticismo. Para algunas mujeres, los ataques de migraña y los dolores de cabeza pueden gravitar hacia el momento de la ovulación, que también se asocia con cambios hormonales y humorales.
De vez en cuando, cada uno de nosotros enfrentamos una enfermedad. Un ligero deterioro del bienestar no suele afectar significativamente al rendimiento y no afecta especialmente al modo de vida habitual. Pero si el malestar es especialmente pronunciado, no se puede ignorar. Me gustaría entender los motivos de su aparición y tomar las máximas medidas posibles para corregirlo. Por lo tanto, las condiciones particularmente incómodas incluyen ataques de fuertes dolores de cabeza. Hablemos de por qué ocurren los ataques de dolores de cabeza, veamos posibles razones su apariencia.
Ataques de dolor de cabeza - causas
Dolor de cabeza vertebrogénico severo
Uno de los factores más comunes que contribuyen a los dolores de cabeza intensos es una arteria pinzada. Para comprender las causas de los dolores de cabeza, debes visualizar cómo región cervical columna vertebral. Parece un túnel, dentro del cual se encuentran las arterias principales y otros vasos que son responsables del suministro completo de nutrientes al cerebro. Tan pronto como se produce compresión o daño a un vaso (incluso debido a la formación de un coágulo de sangre), se interrumpe el flujo total de sangre. Muy a menudo, el paciente también experimenta náuseas, mareos y se produce un estado previo al desmayo. El dolor es de naturaleza pulsante.
Corregir los síntomas desagradables implica restaurar el flujo sanguíneo completo.
Las migrañas como causa de fuertes dolores de cabeza.
Esta condición preocupa periódicamente a una de cada diez personas. Puede desarrollarse de forma bastante repentina en cada uno de nosotros. Las migrañas a veces se registran incluso en niños y adolescentes; hay evidencia de que la tendencia a sufrirlas es hereditaria.
Con tal trastorno, el dolor es especialmente pronunciado. Se caracterizan por la continuidad y pueden durar varias horas y, a veces, varios días. Con la migraña, el paciente experimenta un dolor de cabeza intenso y agudo, que se localiza en la mitad de la cara o en el hemisferio de la cabeza. En algunos casos, su aparición va precedida del llamado período presintomático, que los médicos llaman aura. Puede manifestarse como náuseas y vómitos intensos, miedo a la luz y sonidos fuertes, insociabilidad y aislamiento.
Desafortunadamente, los analgésicos habituales no proporcionan el efecto positivo deseado en las migrañas. Para los dolores de cabeza intensos, serán útiles los medicamentos especiales seleccionados por su médico.
dolor severo como síntoma de cambio presión arterial
Hoy en día, las fluctuaciones de la presión arterial son un problema grave que afecta a un número importante de personas. Los fuertes dolores de cabeza pueden ocurrir tanto cuando sus niveles aumentan como cuando disminuyen.
En caso de hipertensión o presión arterial alta, este síntoma puede ir acompañado de sensación de opresión y náuseas. El dolor suele localizarse en la parte posterior de la cabeza.
Para hipotensión o presión arterial baja. sensaciones dolorosas acompañado de mareos y desmayos. A veces los pacientes con este problema se quejan de que les duele toda la cabeza. Se puede observar una tendencia al dolor hipotónico en pacientes después de un accidente cerebrovascular, cuando se produce la restauración vascular, con enfermedades infecciosas, incluso para sinusitis y amigdalitis. Esta violación a menudo preocupa a los adolescentes durante la pubertad, a las niñas que toman pastillas hormonales, personas sensibles al clima, etc.
Dolor debido a enfermedades infecciosas.
Las causas de los dolores de cabeza incluyen: enfermedad viral. También puede convertirse en la principal manifestación de sinusitis, amigdalitis o sinusitis, y explicarse por la presencia de depósitos purulentos.
Dolores de cabeza como resultado de lesiones.
Todo tipo de lesiones en la cabeza y el cerebro pueden ir acompañadas de fuertes dolores de cabeza. Este síntoma puede indicar una conmoción cerebral y la formación de un hematoma. En el caso de que el dolor de cabeza se presente después de una lesión, sea de tipo faja y no se corrija con medicamentos, la probabilidad de hemorragia interna.
Dolor de cabeza debido a un derrame cerebral
Pueden producirse dolores de cabeza intensos cuando se interrumpe el flujo sanguíneo al cerebro debido a un derrame cerebral. En este caso, los síntomas desagradables se complementan con una alteración de la orientación espacial, los movimientos, las expresiones faciales y el habla normales. Ante la más mínima sospecha de un derrame cerebral, debe llamar inmediatamente ambulancia, porque sólo la atención médica oportuna puede salvar la vida del paciente en tal situación. A veces, después de un derrame cerebral, los dolores de cabeza molestan al paciente durante toda su vida. En este caso, el médico debe seleccionar medicamentos para corregirlos.
Otras causas de dolores de cabeza intensos.
En algunos casos, la aparición de fuertes dolores de cabeza se explica por el esfuerzo excesivo (mental y físico) y el estrés. En este caso, para corregirlo es necesario tomar analgésicos y descansar bien. Bueno, si el dolor reaparece y los medicamentos no tienen un efecto positivo, debe buscar ayuda médica de un terapeuta y un neurólogo y someterse a un examen completo.
Artículos relacionados
-
Inglés - reloj, hora
Cualquiera interesado en aprender inglés se ha topado con notaciones p extrañas. metro. y a. m, y en general, en todos los lugares donde se menciona la hora, por alguna razón solo se usa el formato de 12 horas. Probablemente para nosotros viviendo...
-
"Alquimia sobre papel": recetas
Doodle Alchemy o Alchemy on paper para Android es un interesante juego de rompecabezas con hermosos gráficos y efectos. Aprende a jugar a este increíble juego y también encuentra combinaciones de elementos para completar el juego de Alquimia en papel. Juego...
-
Batman: ¿Arkham City no arranca?
Si se enfrenta al hecho de que Batman: Arkham City se ralentiza, se bloquea, Batman: Arkham City no se inicia, Batman: Arkham City no se instala, los controles no funcionan en Batman: Arkham City, no hay sonido, aparecen errores arriba en Batman:...
-
Cómo hacer que alguien deje de jugar a las máquinas tragamonedas Cómo hacer que alguien deje de jugar
Junto con el psicoterapeuta de la clínica Rehab Family de Moscú y el especialista en el tratamiento de la adicción al juego, Roman Gerasimov, Rating Bookmakers trazó el camino de un adicto al juego en las apuestas deportivas, desde la formación de la adicción hasta la consulta con un médico,...
-
Rebuses Entretenidos acertijos acertijos
Juego "Acertijos, Charadas y Rebuses": respuesta a la sección "Acertijos" Nivel 1 y 2 ● Ni un ratón ni un pájaro: retoza en el bosque, vive en los árboles y roe nueces. ● Tres ojos: tres órdenes, el rojo es el más peligroso.
-
Nivel 3 y 4 ● Dos antenas por...
Plazos para la recepción de fondos por intoxicación.
